Resumen
- El calcio es un constituyente importante de los huesos y los dientes y también desempeña un papel esencial como segundo mensajero en las vías de señalización celular. Las concentraciones de calcio circulante están estrechamente controladas por la hormona paratiroidea (PTH) y la vitamina D a expensas del esqueleto cuando las ingestas de calcio son inadecuadas. (Más información)
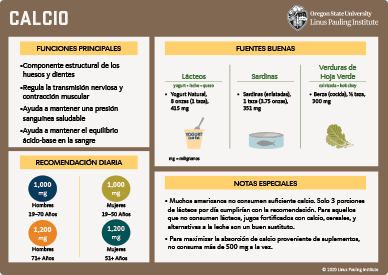
- La ingesta diaria recomendada (IDR; RDA, por sus siglas en inglés) para el calcio es de 1,000 mg/día-1,200 mg/día para adultos. (Más información)
- El esqueleto es una reserva de calcio dispuesta a mantener niveles de calcio normales en el suero en caso de calcio dietario inadecuado. De esta manera, la suficiencia de calcio es requerida para maximizar el logro de la masa ósea máxima durante el crecimiento y para prevenir la desmineralización progresiva de los huesos más tarde en la vida, lo cual lleva a osteoporosis, fragilidad ósea, y un incremento en el riesgo de fracturas. (Más información)
- Las altas concentraciones de calcio y oxalato en la orina son factores de riesgo para la formación de piedras de oxalato de calcio en los riñones. Debido a que la ingesta de calcio dietética ha sido inversamente asociada con la ocurrencia de cálculos, se piensa que un consumo adecuado de calcio puede reducir la absorción de oxalato dietario, reduciendo así el oxalato urinario y la formación de cálculos en el riñón. (Más información)
- Datos provenientes de estudios observacionales y ensayos controlados aleatorios apoyan la suplementación con calcio en la reducción del riesgo de presión arterial alta y preeclampsia en mujeres embarazadas. La Organización Mundial de la Salud aconseja que todas las mujeres embarazadas en zonas con ingestas bajas de calcio (es decir, países de bajos ingresos con ingestas alrededor de 300 a 600 mg/día) se les proporcione calcio suplementario al iniciar la 20a semana del embarazo. (Más información)
- Estudios de cohorte prospectivos han reportado una asociación entre las altas ingestas de calcio y un riesgo menor de desarrollar cáncer colorrectal; sin embargo, ensayos clínicos de mayor tamaño de la suplementación con calcio son necesarios. (Más información)
- Los datos actuales disponibles sugieren que ingestas adecuadas de calcio pueden desempeñar un papel en la regulación del peso corporal y tener beneficios terapéuticos en el manejo de síntomas premenstruales de moderados a severos. (Más información)
- Una ingesta adecuada de calcio es crítica para el mantenimiento de un esqueleto sano. El calcio se encuentra en una variedad de alimentos, incluyendo productos lácteos, frijoles, y vegetales de la familia de la col rizada. A pesar de todo, el contenido y biodisponibilidad varía entre los alimentos, y ciertas drogas son conocidas por afectar adversamente la absorción de calcio. (Más información)
- La hipercalcemia, una condición con concentraciones altas anormales de calcio en la sangre, es usualmente debida a malignidad o a hiperparatiroidismo primario. Sin embargo, el uso de grandes dosis de calcio suplementario, junto con álcali absorbible, incrementa el riesgo de hipercalcemia, especialmente en mujeres postmenopáusicas. Con frecuencia asociada con trastornos gastrointestinales, la hipercalcemia puede ser fatal si no es tratada. (Más información)
- Altas ingestas de calcio — tanto de productos lácteos o suplementos — han sido asociadas con riesgos incrementados de cáncer de próstata y eventos cardiovasculares en algunos, pero no todos, los estudios de intervención y estudios observacionales. Sin embargo, actualmente no existe evidencia de tales efectos negativos cuando las personas consumen un total de 1,000 a 1,200 mg/día de calcio (combinación de dieta y suplementos), como lo recomienda la Junta de Alimentos y Nutrición del Instituto de Medicina. (Más información)
El calcio es el mineral más abundante en el cuerpo humano. Alrededor del 99% del calcio en el cuerpo se encuentra en huesos y dientes, mientras que el otro 1% se encuentra en la sangre y tejidos blandos. Las concentraciones de calcio en la sangre y en el líquido que rodea las células (fluido extracelular) deben mantenerse dentro de un rango de concentración muy estrecho para el funcionamiento fisiológico normal. Las funciones fisiológicas del calcio son tan vitales para la supervivencia que el cuerpo estimularía la reabsorción del hueso (desmineralización) para mantener concentraciones de calcio sanguíneo normales cuando la ingesta de calcio es insuficiente. De esta manera, una ingesta adecuada de calcio es un factor crítico en el mantenimiento de un esqueleto sano (1).
Función
Estructura
El calcio es un elemento estructural importante en huesos y dientes. El componente mineral del hueso consiste principalmente de cristales de hidroxiapatita [Ca10(PO4)6(OH)2], los cuales contienen grandes cantidades de calcio, fósforo, y oxígeno. El hueso es un tejido dinámico que se remodela a lo largo de la vida. Las células óseas llamadas osteoclastos comienzan el proceso de remodelación al disolver o reabsorber hueso. Las células formadoras de hueso denominadas osteoblastos entonces sintetizan hueso nuevo para reemplazar el hueso que fue reabsorbido. Durante el crecimiento normal, la formación de hueso excede la reabsorción ósea. La osteoporosis podría ocurrir cuando la reabsorción ósea excede crónicamente la formación (1).
Homeostasis del calcio
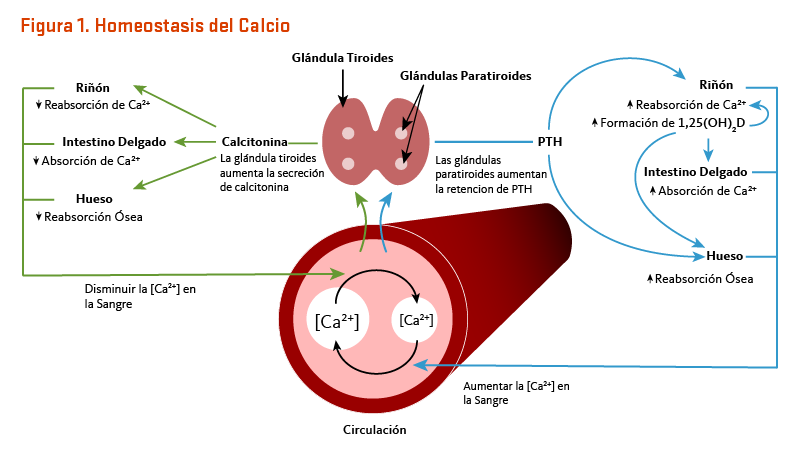
Las concentraciones de calcio en la sangre y el fluido que rodea a las células están estrechamente controladas con el fin de preservar la función fisiológica normal. Un ligero descenso en los niveles de calcio en la sangre (p. ej., en el caso de una ingesta inadecuada de calcio) es detectado por las glándulas paratiroides, resultando en su incremento de la secreción de la hormona paratiroidea (PTH). En los riñones, la PTH estimula la conversión de la vitamina D en su forma activa (1,25-dihidroxivitamina D; calcitriol), que disminuye rápidamente la excreción urinaria de calcio pero aumenta la excreción urinaria de fósforo. Las elevaciones de la PTH también estimulan la reabsorción ósea, lo que resulta en la liberación de mineral óseo (calcio y fosfato) — acciones que también contribuyen a restaurar las concentraciones en suero de calcio. El aumento de la 1,25-dihidroxivitamina D circulante también desencadena la absorción intestinal de calcio y fósforo. Al igual que la PTH, la 1,25-dihidroxivitamina D estimula la liberación de calcio del hueso mediante la activación de los osteoclastos (células que reabsorben los huesos). Cuando el calcio en la sangre aumenta a niveles normales, las glándulas paratiroides dejan de secretar PTH. Un ligero aumento en la concentración de calcio en la sangre estimula la producción y secreción de la hormona peptídica, la calcitonina, por la glándula tiroides. La calcitonina inhibe la secreción de PTH, disminuye tanto la reabsorción ósea como la absorción intestinal de calcio, y aumenta la excreción urinaria de calcio (Figura 1). Finalmente, cambios agudos en las concentraciones de calcio sanguíneo no parecen suscitar la secreción del factor de crecimiento fibroblástico 23 (FGF-23) de la hormona fosfatúrica, el cual es producido por las células formadoras de hueso (osteoblastos/osteocitos) en respuesta a incrementos de la ingesta de fósforo (véase artículo en Fósforo) (2). Mientras que este sistema complejo permite un rápido y estrecho control de los niveles de calcio sanguíneos, lo hace a expensas del esqueleto (1).
[Figura 1 - Clic para Agrandar]
Señalización celular
El calcio juega un papel en la mediación de la constricción y relajación de los vasos sanguíneos (vasoconstricción y vasodilatación), la transmisión del impulso nervioso, la contracción muscular y la secreción de hormonas como la insulina (1). Las células excitables, tales como las del músculo esquelético y las células nerviosas, contienen canales de calcio voltaje-dependientes de sus membranas celulares que permiten cambios rápidos en las concentraciones de calcio. Por ejemplo, cuando un impulso nervioso estimula una fibra muscular a contraerse, los canales de calcio en la membrana celular se abren para permitir el paso de iones de calcio al interior de la célula muscular. Dentro de la célula estos iones de calcio se unen a proteínas activadoras, las cuales ayudan a liberar un torrente de iones de calcio de las vesículas de almacenaje del retículo endoplásmico (RE) en el interior de la célula. La unión del calcio a la proteína troponina-c inicia una serie de pasos que conducen a la contracción del músculo. La unión del calcio a la proteína calmodulina, activa enzimas que degradan el glicógeno en el músculo para aportar energía a la contracción muscular. Tras completar la acción, el calcio es bombeado fuera de la célula o dentro del RE hasta la siguiente activación (revisado en 3).
Regulación de la función proteínica
El calcio es necesario para estabilizar a un cierto número de proteínas, incluyendo enzimas, optimizando su actividad. La unión de iones de calcio es requerida para la activación de los siete factores "dependientes de vitamina K" en la cascada de la coagulación. El término, "cascada de la coagulación," hace referencia a una serie de eventos, cada uno dependiente del otro que detienen el sangrado a través de la formación de un coágulo (véase el artículo en Vitamina K).
Interacción con nutrientes
Vitamina D
La vitamina D es requerida para la absorción óptima de calcio (véase Función o el artículo sobre Vitamina D). Varios otros nutrientes (y no-nutrientes) influyen en la retención de calcio por el cuerpo y podrían afectar el estado nutricional del calcio.
Sodio
El sodio dietario es un principal determinante de la pérdida urinaria de calcio (1). La ingesta elevada de sodio resulta en una pérdida incrementada de calcio en la orina, posiblemente debido a la competencia entre el sodio y el calcio por la reabsorción en los riñones o por un efecto del sodio sobre la secreción de la hormona paratiroidea (PTH). Se ha encontrado que cada incremento de 1 gramo (g) de sodio (2.5 g de cloruro d sodio; sal NaCl) excretado por el riñón, extrae 26.3 miligramos (mg) de calcio en la orina (1). Un estudio conducido en niñas adolescentes reportó que una dieta alta en sal tuvo un mayor efecto sobre el sodio urinario y la excreción de calcio en niñas de raza blanca en comparación con las de raza negra, sugiriendo diferencias entre grupos étnicos (4). En mujeres adultas, cada gramo extra de sodio consumido por día se proyecta que produce una tasa adicional de pérdida ósea del 1% por año si toda la pérdida de calcio proviniese del esqueleto.
Un cierto número de estudios de intervención y transversales han sugerido que las ingestas altas de sodio son perjudiciales para la salud ósea, especialmente en mujeres mayores (5). Un estudio longitudinal de 2 años en mujeres posmenopáusicas encontró que la excreción urinaria de sodio incrementada (un indicador del incremento de la ingesta de sodio) estaba asociada con una densidad mineral ósea (DMO) disminuida en la cadera (6). Otro estudio en 40 mujeres posmenopáusicas encontró que la adherencia a una dieta baja en sodio (2 g/día) durante seis meses se asoció con reducciones significativas en la excreción de sodio, la excreción de calcio y el propéptido amino-terminal del colágeno tipo I, un biomarcador de la reabsorción ósea. No obstante, estas asociaciones sólo se observaron en mujeres con excreciones urinarias basales elevadas de sodio (7). Finalmente, en un estudio aleatorio, controlado con placebo, en 60 mujeres posmenopáusicas, se ha encontrado que la suplementación con citrato de potasio previene un incremento en la excreción de calcio inducida por el consumo de una dieta alta de sodio (≥5,000 mg/día de sodio elemental) por cuatro semanas (8).
Proteína
El incremento de la ingesta de proteína dietética mejora la absorción intestinal de calcio, como también la excreción urinaria de calcio (9). La ingesta diaria recomendada para la proteína es de 46 gramos (g)/día para mujeres adultas y 56 g/día para hombres adultos; sin embargo, la ingesta promedio de proteínas en los EE.UU. tiende a ser más alta (alrededor de 70 g/día en mujeres adultas y por encima de 100 g por día en hombres adultos) (10). Inicialmente se pensaba que las dietas altas en proteína pueden resultar en un balance negativo del calcio (cuando la suma de la excreción de calcio urinario y fecal se hace mayor que la ingesta de calcio) y así incrementar la pérdida de hueso (11). Sin embargo, la mayoría de los estudios observacionales han reportado tanto ninguna asociación como asociaciones positivas entre la ingesta de proteína y la densidad mineral ósea en niños, adultos, y personas de la tercera edad (revisado en 12). El balance general del calcio parece no cambiar por la alta ingesta dietética de proteína en individuos saludables (13), y evidencia actual sugiere que ingestas de proteína incrementadas en aquellos con suministros adecuados de proteína, calcio, y vitamina D no afectan la DMO o el riesgo de fracturas (14).
Fósforo
El fósforo, el cual es típicamente encontrado en alimentos ricos en proteínas, tiende a incrementar la excreción de calcio en la orina. Se ha encontrado que las dietas con bajas proporciones de calcio a fósforo (Ca:P ≤0.5) incrementan la secreción de la hormona paratiroidea (PTH) y la excreción urinaria de calcio (15, 16). También, la absorción intestinal y la excreción fecal del calcio y fósforo están influenciadas por proporciones de calcio a fósforo de los alimentos ingeridos. De hecho, en el lumen intestinal, las sales de calcio pueden unirse al fósforo para formar complejos que son excretados en las heces. Esto forma las bases para el uso de sales de calcio como quelantes de fósforo para reducir la absorción de fósforo en individuos con insuficiencia renal (17). El incremento de las ingestas de fósforo proveniente de refrescos de cola (altos en ácido fosfórico) y aditivos alimentarios (altos en fosfatos) puede tener efectos adversos en la salud ósea (18). En la actualidad, no hay evidencia convincente de que los niveles de fósforo dietario experimentados en los EE.UU. afectan adversamente la salud ósea. A pesar de todo, la sustitución de la leche u otras fuentes de calcio dietario por grandes cantidades de gaseosas que contienen fósforo puede representar un riesgo serio para la salud ósea en adolescentes y adultos (véase artículo sobre Fósforo).
Cafeína
La exposición a concentraciones de cafeína ≤400 mg/día ha permitido aumentar el contenido de calcio en la orina en dos ensayos controlados aleatorios (19, 20). Sin embargo, la ingesta de cafeína de 400 mg/día no cambió significativamente la excreción de calcio en la orina durante 24 horas en mujeres premenopáusicas en comparación con un placebo (21). Una revisión sistemática de 14 estudios concluyó recientemente que es poco probable que la ingesta diaria de ≤400 mg de cafeína interfieriese con la homeostasis del calcio, impactase negativamente la densidad mineral ósea, o aumente el riesgo de osteoporosis y fractura en individuos con ingestas adecuada de calcio (22).
Deficiencia
Un bajo nivel de calcio sanguíneo (hipocalcemia) usualmente implica una función paratiroidea anormal ya que el esqueleto aporta una gran reserva de calcio para mantener niveles sanguíneos normales, especialmente en el caso de una baja ingesta de calcio. Otras causas de concentraciones bajas de calcio en la sangre incluyen falla renal crónica, deficiencia de vitamina D, y niveles bajos de magnesio sanguíneo frecuentemente observados en casos de alcoholismo severo. La deficiencia de magnesio puede perjudicar la secreción de la hormona paratiroidea (PTH) por las glándulas paratiroideas y disminuir la sensibilidad de los osteoclastos a la PTH. De esta manera, la suplementación con magnesio es requerida para corregir la hipocalcemia en personas con concentraciones bajas de magnesio en el suero (véase artículo sobre Magnesio). Las ingestas de calcio crónicamente bajas en individuos en crecimiento pueden prevenir el logro de una masa ósea máxima óptima. Una vez que se alcanza la masa ósea máxima, la ingesta inadecuada de calcio puede contribuir a la pérdida ósea acelerada y, en última instancia, al desarrollo de la osteoporosis (véase Prevención de Enfermedad) (1).
La IDR
Recomendaciones actualizadas para la ingesta de calcio basadas en la optimización de la salud ósea fueron dadas a conocer por la Junta de Nutrición y Alimentos (JNA) del Instituto de Medicina en el 2011 (9). La ingesta diaria recomendada (IDR; RDA, por sus siglas en inglés) para el calcio es listada en la Tabla 1 por etapa de vida y género.
| Etapa de la Vida | Edad | Machos (mg/día) | Hembras (mg/día) |
|---|---|---|---|
| Infantes | 0-6 meses | 200 (IA) | 200 (IA) |
| Infantes | 6-12 meses | 260 (IA) | 260 (IA) |
|
Niños
|
1-3 años | 700 | 700 |
|
Niños
|
4-8 años | 1,000 | 1,000 |
| Niños | 9-13 años | 1,300 | 1,300 |
| Adolescentes | 14-18 años | 1,300 | 1,300 |
| Adultos | 19-50 años | 1,000 | 1,000 |
| Adultos | 51-70 años | 1,000 | 1,200 |
| Adultos | 71 años y más | 1,200 | 1,200 |
| Embarazo | 14-18 años | - | 1,300 |
| Embarazo | 19-50 años | - | 1,000 |
| Período de lactancia | 14-18 años | - | 1,300 |
| Período de lactancia | 19-50 años | - | 1,000 |
Prevención de Enfermedad
Osteoporosis
La osteoporosis es un trastorno esquelético en el que se compromete la fuerza ósea, resultado en un riesgo de fractura incrementado. Sufrir una fractura de cadera es una de las consecuencias más serias de la osteoporosis. Casi un tercio de aquellos que sufren fracturas osteoporóticas de cadera ingresan a casas de reposo al año siguiente de la fractura, y una de cada cuatro personas muere dentro del año de haber sufrido una fractura osteoporótica de cadera (23). A pesar de ser un diagnóstico común en las mujeres postmenopáusicas, la osteoporosis también afecta de un 4%-6% de los hombres mayores de 50 años (24).
La osteoporosis es un trastorno multifactorial, y la nutrición es solamente uno de los factores contribuyentes a su desarrollo y progresión (25). Otros factores que incrementan el riesgo de desarrollar osteoporosis incluyen, pero sin limitarse, a la edad avanzada, al género femenino, a la deficiencia de estrógeno, al fumar, al alto consumo de alcohol (tres o más bebidas/día), a las enfermedades metabólicas (p. ej., hipertiroidismo), y al uso de ciertos medicamentos (p. ej., corticosteroides y anticonvulsivos) (26). Una predisposición a fracturas osteoporóticas se relaciona con el nivel máximo de masa ósea y con la tasa de pérdida ósea luego de haber alcanzado el nivel máximo de masa ósea. Luego de alcanzada la altura adulta, el esqueleto continúa acumulando hueso hasta la tercera década de la vida. Los factores genéticos ejercen una fuerte influencia sobre el nivel máximo de masa ósea, pero los factores del estilo de vida también pueden jugar un papel significativo. Las estrategias para reducir el riesgo de una fractura osteoporótica incluyen la obtención del nivel máximo de masa ósea y la reducción de la pérdida ósea con la edad. Un cierto número de factores del estilo de vida, incluyendo la dieta (especialmente la ingesta de calcio y proteína) y la actividad física, son susceptibles a intervenciones destinadas a maximizar la masa ósea máxima y limitar el riesgo de fractura osteoporótica (27).
El ejercicio físico es un factor del estilo de vida que ha sido asociado con numerosos beneficios y es probable que contribuya en la prevención de la osteoporosis y fractura osteoporótica. Hay evidencia que sugiere que la actividad física a temprana edad contribuye a la obtención de niveles máximos de masa ósea más altos (27). Por otra parte, la participación continua en actividades físicas en presencia de cantidades adecuadas de calcio y suministros de vitamina D (provenientes de fuentes dietéticas y/o exposición al sol) podrían tener un efecto modesto en la disminución de la tasa de pérdida ósea con la edad (28). Los lineamientos actuales de la Fundación Nacional de Osteoporosis incluyen recomendaciones de estiramientos musculares regulares y ejercicios de resistencia (pesas) para todas las mujeres postmenopáusicas y hombres de 50 años y más (29). Aunque los beneficios en la reducción de la pérdida ósea podrían ser limitados, ejercicios de fortalecimiento muscular, incluyendo levantamiento de pesas y otros ejercicios de resistencia (p. ej., yoga y Pilates) y ejercicios que requieren sostener el propio peso (p. ej., caminar, trotar, y subir escaleras), pueden mejorar la fuerza, postura, balance y coordinación, contribuyendo así a reducir el riesgo de caídas (29). Una compilación de ensayos publicados sobre el calcio, indicó que el efecto beneficioso al esqueleto de la actividad física incrementada se alcanzaba sólo a ingestas de calcio superiores a 1,000 mg/día en mujeres con menopausia tardía (revisado en 28).
La pérdida progresiva de la densidad mineral ósea (DMO) que conduce a la osteopenia (pre-osteoporosis) y la osteoporosis por lo general se evalúa por la absorciometría de rayos X de energía dual (DEXA) en la cadera y espina lumbar (30). Varios ensayos clínicos aleatorios controlados con placebo han evaluado el efecto del calcio suplementario en la preservación de la DMO y la prevención del riesgo de fracturas en hombres y mujeres de 50 años y mayores. Un meta-análisis de 15 ensayos controlados aleatorios, incluyendo a 1,533 hombres y mujeres mayores de 50 años de edad, encontró que el aumento de la ingesta de calcio proveniente de fuentes dietéticas (es decir, leche, leche en polvo, productos lácteos o preparaciones de hidroxiapatita) incrementó la DMO en un 0,6%-1% en la cadera (+ 0,6%) y cuerpo total (+ 1,0%) después de un año y en un 0,7% -1,8% en la columna lumbar (+ 0,7%), cuello femoral (+ 1,8%), cadera total (+ 1,5%), y sitios de cuerpo total (+ 0,9%) después de dos años (31). Un meta-análisis de 51 ensayos controlados aleatorios en 12,257 adultos (>50 años) encontró que la DMO en todos los sitios óseos (columna lumbar, cuello femoral, cadera total, antebrazo) aumentó en un 0,7%-1,4% después de un año y un 0,8%-1,5% después de dos años de calcio suplementario, por sí solo o en combinación con vitamina D (31). Tales aumentos modestos pueden ayudar a limitar la tasa promedio de pérdida de DMO después de la menopausia, pero es poco probable que se traduzcan en reducciones significativas del riesgo de fractura. Un metanálisis de 20 ensayos controlados aleatorios que informaron sobre el riesgo total de fractura encontró una reducción del riesgo del 11% asociada con el suplemento de calcio con o sin vitamina D (32). Sin embargo, no hubo ningún efecto cuando el análisis se limitó a los ensayos más grandes con el menor riesgo de sesgo. Además, no se encontraron reducciones en los riesgos de fracturas de cadera, vertebrales y antebrazos con suplementos de calcio (32). Debido a que la abstinencia de estrógenos perjudica significativamente la absorción intestinal y la reabsorción renal de calcio, el nivel de requerimiento de calcio puede depender de si las mujeres posmenopáusicas reciben terapia de reemplazo hormonal (28).
La Fuerza de Trabajo de Servicios Preventivos de los EE.UU. condujo un meta-análisis de 11 ensayos aleatorios controlados con placebo que incluyó a 52,915 personas mayores (de las cuales el 69% eran mujeres posmenopáusicas) e informó que la suplementación de vitamina D (300-1,000 UI/día) y calcio (500-1,200 mg/día) durante hasta siete años produjo una reducción del 12% en el riesgo de cualquier nueva fractura (33). No hubo un efecto significativo de la vitamina D sin calcio (33). Un meta-análisis recientemente actualizado de ensayos aleatorios controlados con placebo encargado por la Fundación Nacional de Osteoporosis encontró una reducción del 15% en el riesgo de fractura total (8 estudios) y una reducción del 30% en el riesgo de fracturas de cadera (seis estudios) con suplementos de calcio y vitamina D en personas mayores (34). La Fundación Nacional de Osteoporosis recomienda que la ingesta adecuada de calcio (1,000-1,200 mg/día) y vitamina D (800-1,000 UI/día) se incluya en la dieta de todos los hombres y mujeres de mediana edad (35).
El papel y la eficacia de la suplementación con vitamina D en el fortalecimiento óseo y la prevención de fracturas en personas de edad avanzada permanecen siendo temas de controversia. La forma activa de la vitamina D, 1,25-dihidroxivitamina D, estimula la absorción de calcio al promover la síntesis de las proteínas que se unen al calcio en el intestino. Mientras que ninguna cantidad de vitamina D puede compensar la ingesta total inadecuada de calcio, la insuficiencia de vitamina D (definida como concentraciones circulantes de 25-hidroxivitamina D por debajo de los 20 ng/mL [50 nmol/L]) puede llevar a un hiperparatiroidismo secundario y a un riesgo incrementado de osteoporosis (9, 36). Por el contrario, en mujeres postmenopáusicas (edad entre 57-90 años) con ingestas totales adecuadas de calcio (1,400 UI/día), concentraciones en el suero de 25-hidroxivitamina D oscilando de entre 20 ng/mL a 66 ng/mL tuvieron poco efecto en la absorción de calcio (solo un incremento del 6% sobre el intervalo) (37). En un ensayo aleatorio, controlado con placebo, la suplementación con 1,000 UI/día de vitamina D en mujeres postmenopáusicas (edad media, 77.2 años) por un año encontró que esta incrementó significativamente las concentraciones de 25-hidroxivitamina D circulantes en un 34% respecto al valor basal, pero falló en mejorar la absorción de calcio en presencia de altas ingestas totales de calcio (calcio dietario más suplementario correspondiendo a un promedio de 2,100 mg/día) (38). Este estudio también reportó que no hubo diferencias significativas en las medidas de la DMO en la cadera y en el resto del cuerpo entre las mujeres tratadas con placebo y vitamina D. Además, el análisis agrupado de siete ensayos aleatorios controlados, incluyendo 65,517 individuos mayores viviendo en la comunidad o institución, encontró que la vitamina D (400-800 UI/día) puede reducir el riesgo de cualquier fractura únicamente cuando es combinada con calcio (1,000 mg/día) (39). Curiosamente, los resultados de una serie de ensayos incluidos en tres meta-análisis recientes (33, 40, 41) han sugerido que la vitamina D y el calcio suplementarios podrían tener grandes beneficios en la prevención de fracturas en personas de edad avanzada e institucionalizados que también se encuentran en un riesgo incrementado de deficiencia de vitamina C y fracturas en comparación con los que viven en la comunidad (42, 43).
Para más información acerca de la salud ósea y la osteoporosis, visite el sitio web de la Fundación Nacional de la Osteoporosis.
Cálculos renales
Aproximadamente el 6% de las mujeres y el 15% de los hombres en países industrializados tendrán un cálculo renal durante su vida. La mayoría de los cálculos renales están compuestos de oxalato de calcio o fosfato de calcio. Sujetos con un nivel anormal de calcio en la orina (hipercalciuria) están en un riesgo elevado de desarrollar cálculos renales (un proceso llamado nefrolitiasis) (44). Un nivel alto de oxalato urinario es otro factor de riesgo para la formación de cálculos de oxalato de calcio. La mayoría de los sujetos con un historial de cálculos renales y/o hipercalciuria idiopática tienen una absorción intestinal de calcio incrementada (45). Aunque inicialmente se recomendó limitar la ingesta dietética de calcio en estos pacientes, un cierto número de estudios de cohorte prospectivos ha reportado asociaciones entre la baja ingesta total de calcio dietario y un incremento en el riesgo de la incidencia de cálculos renales (46-48). Los análisis prospectivos de tres cohortes de gran tamaño, incluyendo un total de 30,762 hombres y 195,865 mujeres con un seguimiento combinado de 56 años, han indicado que el riesgo de cálculos renales fue significativamente más bajo en individuos en el quintil más alto en comparación con aquellos en el quintil más bajo de la ingesta dietética de calcio proveniente de fuentes lácteas o no lácteas (49). Adicionalmente, un estudio de intervención aleatorio de cinco años que enlistó 120 hombres con hipercalciuria idiopática (edad media, 45 años) reportó que aquellos a los que se les asignó una dieta baja en calcio (aproximadamente 400 mg/día) tuvieron un riesgo de 51% más alto en la recurrencia de cálculos renales en comparación con aquellos con una dieta normal-a-alta de calcio (1,200 mg/día), baja en proteína animal y baja en sal (50).
Los mecanismos por los cuales un incremento del calcio dietario podría reducir el riesgo de la incidencia de cálculos renales no son completamente comprendidos. Una relación inversa se reportó entre la ingesta total de calcio y la absorción intestinal de calcio en el reciente análisis transversal de una cohorte de 5,452 mujeres postmenopáusicas (45). Por otra parte, las mujeres con una ingesta elevada de calcio suplementario y una absorción baja de calcio fueron menos propensas a reportar un historial de cálculos renales (45). La ingesta adecuada de calcio con los alimentos puede reducir la absorción de oxalato en la dieta y disminuir el oxalato urinario a través de la formación de la sal de oxalato de calcio insoluble (51, 52). Un reciente estudio de intervención en 10 adultos jóvenes sin formaciones de cálculos previos observó que la ingesta de grandes cantidades de oxalato no incrementó el riesgo de la ocurrencia de cálculos de oxalato de calcio en presencia de un nivel recomendado de calcio dietario (53).
Sin embargo, un ensayo aleatorio, doble ciego, controlado con placebo en 36,282 mujeres postmenopáusicas reportó que una combinación de calcio suplementario (1,000 mg/día) y vitamina D (400 UI/día) se asoció con un incremento significativo de la incidencia de cálculos renales reportados por los participantes durante un período de tratamiento de siete años. Más ensayos controlados pueden ser necesarios para determinar si el calcio suplementario afecta al riesgo de cálculos renales (54). Sin embargo, una revisión sistemática de estudios observacionales y ensayos controlados aleatorios que reportó principalmente resultados relacionados con los huesos falló en encontrar un efecto de la suplementación con calcio en la incidencia de cálculos (55). Un riesgo potencial de cálculos renales asociado con la suplementación con calcio probablemente dependerá de si el calcio suplementario se ingiere conjuntamente con alimentos que contienen oxalato o si se consume por separado. Se necesita investigación adicional para verificar si los medicamentos para el tratamiento de la osteoporosis (p. ej., los bifosfonatos) en lugar de los suplementos de calcio podrían influir en el riesgo de aparición de cálculos (56).
Datos actuales sugieren que las dietas que proveen de calcio dietario adecuado y bajos niveles de proteína animal, oxalato y sodio podrían beneficiar en la prevención de la recurrencia de cálculos en sujetos con hipercalciuria idiopática (57-59).
Trastornos hipertensivos del embarazo
Los trastornos hipertensivos inducidos por el embarazo, incluyendo hipertensión gestacional, preeclampsia, y eclampsia, complican aproximadamente el 10% de los embarazos y son un mayor riesgo para la salud en mujeres embarazadas y sus descendientes (60). La hipertensión gestacional se define como una presión arterial anormal que usualmente se desarrolla después de la 20a semana del embarazo. La preeclamsia se caracteriza por la escasa perfusión placentaria y una inflamación sistémica que puede involucrar varios sistemas incluyendo el sistema cardiovascular, riñones, hígado y el sistema hematológico (61). Además de la hipertensión gestacional, la preeclampsia está asociada con el desarrollo de hinchazón severa (edema) y la presencia de proteína en la orina (proteinuria). La eclampsia es la ocurrencia de convulsiones en asociación con el síndrome de preeclampsia y es una causa significativa de mortalidad materna y perinatal.
Aunque los casos de preeclampsia están en un alto riesgo de desarrollar eclampsia, un cuarto de las mujeres con eclampsia no exhibe síntomas de preeclampsia al inicio. Factores de riesgo para la preeclampsia incluyen predisposición genética, edad materna avanzada, primeros embarazos, embarazos múltiples (p. ej., gemelos o trillizos), obesidad, diabetes, y algunas enfermedades autoinmunes (61). Mientras que la patogénesis de la preeclamsia no es completamente entendida, parece que la nutrición y especialmente el metabolismo del calcio desempeñan un papel. Datos de estudios epidemiológicos han sugerido una relación inversa entre la ingesta de calcio durante el embarazo y la incidencia de preeclampsia (revisado en 62). El deterioro del metabolismo del calcio cuando la concentración de vitamina D circulante es baja y/o cuando la ingesta de calcio dietario es inadecuada puede contribuir al riesgo de hipertensión durante el embarazo.
El hiperparatiroidismo secundario (un nivel alto de PTH) debido a la deficiencia de vitamina D en mujeres jóvenes embarazadas ha sido asociado con una presión sanguínea materna alta y un riesgo incrementado de preeclampsia (63). Se encontró que el riesgo de una concentración de PTH alta era elevado en mujeres deficientes de vitamina D con bajas ingestas de calcio (<480 mg/día) durante el embarazo cuando se comparó con ingestas adecuadas-a-altas de calcio (≥1,000 mg/día) (64). Además, la deficiencia de vitamina D puede desencadenar la hipertensión a través de la activación inapropiada del sistema renina-angiotensina (véase el artículo sobre Vitamina D).
Efectos potencialmente benéficos en la prevención de la preeclampsia han sido investigados en varios estudios aleatorios controlados con placebo. El meta-análisis más reciente de 13 ensayos en 15,730 mujeres embarazadas encontró que la suplementación con calcio de al menos 1,000 mg/día (mayormente 1,500-2,000 mg/día) de alrededor de 20 semanas de embarazo (34 semanas de embarazo a más tardar) fue asociada con reducciones significantes en el riesgo de presión sanguínea alta, preeclampsia, y nacimiento prematuro (62). Mayores reducciones del riesgo fueron reportadas entre las mujeres embarazadas en alto riesgo de preeclampsia (5 ensayos; 587 mujeres) o con una ingesta dietética baja en calcio (8 ensayos; 10,678 mujeres). Otro meta-análisis de nueve ensayos controlados aleatorios en mujeres de alto riesgo indicó que dosis más bajas de suplementos de calcio (≤800 mg/día), solos o con un tratamiento complementario (es decir, vitamina D, ácido linoleico o antioxidantes), podrían también disminuir el riesgo de preeclampsia en un 62% (65). A pesar de todo, basándose en la revisión sistemática de ensayos aleatorios controlados de alta calidad, los cuales usaron mayormente suplementos de calcio en altas dosis, la Organización Mundial de la Salud (OMS) recientemente recomendó que todas la mujeres embarazadas en áreas con ingestas bajas de calcio (es decir, países de bajos ingresos con ingestas de alrededor de 300-600 mg/día) se les sea dado de entre 1.5 a 2 g (1,500 a 2,000 mg)/día de calcio elemental a partir de la 20a semana de embarazo (66).
Debido a que una suplementación excesiva con calcio puede ser dañina (véase Seguridad), investigación adicional es requerida para verificar si la suplementación con calcio por encima de la recomendación actual del Instituto de Medicina (1,000 mg/día para mujeres embarazadas de entre 19-50 años) proporciona mayores beneficios para las mujeres en alto riesgo de preeclampsia. Por último, la falta de efecto de los suplementos de calcio sobre la proteinuria (reportada en dos ensayos solamente) sugirió que la suplementación con calcio a partir de la mitad del embarazo podría ser demasiado tarde para oponerse a la génesis de la preeclampsia (67, 68). Un estudio aleatorio, doble ciego, controlado con placebo — el Ensayo de la OMS sobre Calcio y Preeclampsia (CAP) — está en curso para evaluar el efecto de la suplementación con calcio de 500 mg/día, iniciando antes del embarazo y hasta la 20a semana de embarazo, en el riesgo de preeclampsia en mujeres de alto riesgo (69, 70).
Cáncer colorrectal
El cáncer colorrectal (CRC) es el cáncer gastrointestinal más común y la segunda causa principal de muertes por cáncer en los EE.UU. (71). El cáncer colorrectal es causado por una combinación de factores genéticos y ambientales, pero el grado en que estos dos tipos de factores influyen en el riesgo de cáncer colorrectal en las personas varía ampliamente. En individuos con poliposis adenomatosa familiar (PAF) o cáncer colorrectal hereditario no asociado a la poliposis, la causa del cáncer es casi completamente genética, mientras que los factores de estilo de vida, incluyendo hábitos dietéticos, el uso de tabaco, y las actividades físicas, influyen en gran manera en el riesgo de cáncer colorrectal esporádico (no hereditario).
Estudios de cohorte prospectivos han reportado consistentemente una asociación inversa entre el consumo de lácteos y el riesgo de cáncer colorrectal. Estudios experimentales en el cultivo celular y modelos en animales han sugerido mecanismos plausibles subyaciendo un papel para el calcio, un nutriente principal en productos lácteos, en la prevención de cáncer colorrectal (72). En el estudio prospectivo multicéntrico de la Investigación Prospectiva Europea sobre el Cáncer y Nutrición (EPIC) de 477,122 individuos, con un seguimiento promedio de 11 años, 4,513 casos de cáncer colorrectal fueron documentados (73). Ingestas de leche, queso, y yogurt, fueron inversamente asociadas con el riesgo de cáncer colorrectal. El quintil más alto de la ingesta total de lácteos frente al más bajo (≥490 g/día vs. <134 g/día) se asoció con un riesgo 23% menor del riesgo de cáncer colorrectal. De igual manera, el riesgo de cáncer colorrectal fue 25% menor en aquellos en la parte superior del quintil en comparación con aquellos en el quintil inferior de la ingesta de calcio de productos lácteos (≥839 mg/día vs. <308 mg/día). El seguimiento de 16 años de 41,403 mujeres (edades de entre 26-46 años al momento de la inclusión) del prospectivo Estudio de Salud de Enfermeras II (NHS II) documentó 2,273 diagnósticos de adenomas colorrectales (pólipos precancerosos). El análisis de la cohorte prospectiva encontró que las mujeres con una ingesta total de calcio de 1,001-1,250 mg/día tuvieron un riesgo 76% menor de desarrollar adenomas avanzados (es decir, adenomas más propensos a convertirse en malignos) en comparación con aquellas con ingestas iguales a o por debajo de los 500 mg/día (74). Además, un análisis dosis-respuesta que usó datos de ocho estudios prospectivos (11,005 casos de cáncer colorrectal) estimó que un incremento de 300 mg/día en la ingesta total de calcio se asoció con un 5% en la reducción del riesgo de cáncer colorrectal (75). La ingesta total diaria de calcio osciló entre 333 a 2,229 mg en los estudios examinados. Además, en el análisis dosis-respuesta de seis estudios prospectivos (8,839 casos de cáncer colorrectal entre 920,837 participantes) se encontró 11% menores probabilidades de adenomas de alto riesgo por cada incremento de 300 mg/día en el calcio total (75).
Sin embargo, el reciente meta-análisis de siete estudios aleatorios, doble ciego, controlados con placebo no encontró evidencia de efecto alguno en la suplementación con calcio (≥500 mg/día) por un periodo medio de 45 meses en el riesgo total de cáncer y en el riesgo de cáncer colorrectal (76). Además, el reciente meta-análisis del ensayo controlado con placebo de la Iniciativa de Salud de las Mujeres falló en demostrar un reducción en el riesgo de cáncer colorrectal en mujeres postmenopáusicas suplementadas con tanto vitamina D (400 UI/día) como calcio (1,000 mg/día) por siete años (77). Finalmente, los resultados del meta-análisis de tres ensayos aleatorios, controlados con placebo han sugerido que la suplementación con calcio (1,200-2,000 mg/día) puede reducir el riesgo de la recurrencia de adenoma en 13% durante tres a cinco años en sujetos con un historial de adenomas (78). Actualmente, no es claro aún si la suplementación con calcio es benéfica en la prevención de cáncer colorrectal. Ensayos de gran tamaño diseñados para evaluar principalmente el efecto de la suplementación a largo plazo en la incidencia de adenomas y/o cáncer colorrectal son necesarios antes de sacar conclusiones.
Toxicidad por plomo
Niños que son expuestos crónicamente al plomo, incluso en pequeñas cantidades, son más propensos a desarrollar problemas de aprendizaje, problemas de conducta, y a tener bajo CI. Déficits en el crecimiento y desarrollo neurológico pueden ocurrir en los infantes de mujeres expuestas al plomo durante el embarazo y lactancia. En los adultos la toxicidad por plomo puede resultar en daño renal y presión sanguínea alta. Aunque en EE.UU. se ha descontinuado el uso de plomo en pinturas, gasolina y latas de alimentos, la toxicidad por plomo continúa siendo un problema de salud significativo, especialmente en niños que viven en áreas urbanas (79).
En el 2012, los Centros para el Control y Prevención de Enfermedades de los Estados Unidos establecieron el valor de referencia para la concentración de plomo en la sangre a 5 microgramos por decilitro (μg/dL) para identificar niños en riesgo (80). A pesar de todo no existe una concentración conocida de plomo en la sangre por debajo de la cual los niños están 100% seguros. Un estudio temprano de más de 300 niños en un vecindario urbano encontró que el 49% de los niños de entre 1 a 8 años tenían niveles de plomo en la sangre por arriba del límite de 10 μg/dL, indicando una exposición excesiva al plomo. En este estudio, solo el 59% de los niños de entre 1 a 3 años y el 41% de los niños de entre 4 a 8 años satisficieron los niveles recomendados para las ingestas de calcio (81).
Una ingesta adecuada de calcio podría tener un efecto protector contra la toxicidad del plomo en al menos dos formas. Se sabe que la ingesta dietética aumentada de calcio disminuye la absorción gastrointestinal del plomo. Una vez que el plomo entra en el cuerpo, el mismo tiende a acumularse en el esqueleto, donde puede permanecer por más de 20 años. La ingesta de calcio adecuada también previene de la exposición al plomo liberado desde el esqueleto durante la desmineralización ósea. Un estudio de las concentraciones de plomo circulante durante el embarazo encontró que las mujeres con una ingesta inadecuada de calcio durante la segunda mitad del embarazo eran más propensas a tener niveles elevados de plomo sanguíneo, probablemente debido al incremento de la desmineralización ósea, llevando a la liberación del plomo acumulado a la sangre (82). El plomo en la sangre de una mujer embarazada es fácilmente transportado a través de la placenta resultando en exposición del feto al plomo en un momento en que el sistema nervioso en desarrollo es altamente vulnerable. En un estudio aleatorio, doble ciego, controlado con placebo en 670 mujeres embarazadas (≤14 semanas de gestación) con ingestas promedio de calcio dietario de 900 mg/día, una suplementación diaria de 1,200 mg de calcio durante el periodo de embarazo resultó en reducciones de 8%-14% en las concentraciones de plomo en la sangre materna (83). Reducciones similares en concentraciones maternas de plomo en la sangre y leche materna de las madres en período de lactancia suplementadas con calcio fueron reportadas en ensayos previos (84, 85). En mujeres posmenopáusicas, los factores que se sabe que disminuyen la desmineralización ósea, incluida la terapia de reemplazo de estrógenos y la actividad física, se han asociado de manera inversa con los niveles de plomo en la sangre (86).
Tratamiento de Enfermedad
Sobrepeso y obesidad
Una ingesta de calcio dietario alta, usualmente asociada con el consumo de productos lácteos, ha sido inversamente relacionada con el peso corporal y la obesidad central en un cierto número de estudios de corte transversal (revisado en 87). Análisis de datos basales transversales de un cierto número de estudios de cohorte prospectivos que no fueron diseñados e impulsados para examinar el efecto de la ingesta de calcio o consumo de lácteos en la obesidad o grasa corporal han proporcionado resultados inconsistentes (87). A pesar de todo, un meta-análisis de 18 estudios de corte transversal y prospectivos pronosticó una reducción en el índice de masa corporal (una medida relativa del peso corporal; IMC) de 1.1 kg/m2 con un incremento en la ingesta de calcio de 400 mg/día a 1,200 mg/día (87). En un estudio de intervención controlado con placebo, 32 sujetos con obesidad fueron asignados aleatoriamente a regímenes de restricción de energía (déficit de 500 kCal/día) por 24 semanas con (1) una dieta estándar que proveía de 400 a 500 mg/día de calcio dietario y un placebo (dieta "baja en calcio"), (2) una dieta estándar y 800 mg/día de calcio suplementario (dieta "alta en calcio"), o (3) una dieta alta en productos lácteos que proveía 1,200 mg/día de calcio dietario y un placebo (88). Las dietas con restricción de energía resultaron en una pérdida significante de peso y grasa corporal en los tres grupos. A pesar de todo, el peso corporal y la pérdida de grasa fueron significativamente más reducidos con la dieta alta en calcio en comparación a la dieta estándar, y reducciones adicionales fueron medidas con la dieta alta en lácteos en comparación a las dietas altas y bajas en calcio. Estos resultados sugieren que mientras la ingesta de calcio puede desempeñar un papel en la regulación del peso corporal, los beneficios adicionales podrían ser atribuidos a otros componentes bioactivos de los productos lácteos, como las proteínas, ácidos grasos, y aminoácidos de cadena ramificada.
A pesar de todo, varios mecanismos han sido propuestos para explicar el potencial impacto del calcio en el peso corporal (revisado en 87). El mecanismo más citado está basado en estudios en el modelo de ratón agutí que muestra que las ingestas bajas de calcio mediante el incremento de la circulación de la hormona paratiroidea (PTH) y vitamina D, pudieron estimular la acumulación de grasa (lipogénesis) en adipocitos (células grasas) (89). Inversamente, altas ingestas de calcio pueden reducir el almacenamiento de grasa, estimular la descomposición de lípidos (lipólisis), e impulsar la oxidación de grasas. Un reciente meta-análisis de ensayos controlados aleatorios estimo que la ingesta alta de calcio (1,300 mg/día) frente a la ingesta baja (488 mg/día) por un mínimo de siete días incrementó la oxidación de grasas en un 11% (90). Sin embargo, un ensayo cruzado, aleatorio, doble ciego, controlado con placebo en 10 individuos con bajo consumo de calcio obesos o con sobrepeso reportó que la suplementación con 800 mg/día de calcio por 5 semanas falló en modificar la expresión de los factores clave que participan en el metabolismo de la grasa (91). Por otra parte, mientras el modelo sugiere un papel de la vitamina D en la lipogénesis (almacenamiento de grasas), estudios en humanos han mostrado que la deficiencia de vitamina D — en lugar de la suficiencia — es frecuentemente asociada con la obesidad, y la vitamina D suplementaria podría ser efectiva en la disminución del peso corporal cuando la restricción calórica es impuesta (92, 93). Otro mecanismo sugiere que las dietas altas en calcio pueden limitar la absorción de grasa dietética en el intestino e incrementar la excreción de grasa fecal. De hecho, en el tracto gastrointestinal, el calcio puede atrapar la grasa dietética en jabones de calcio insolubles de ácidos grasos que son entonces excretados (94). Además, a pesar de la evidencia muy limitada, se ha propuesto que el calcio pudiese estar involucrado en la regulación del apetito y la ingesta de energía (95).
Hasta la fecha, no hay consenso sobre el efecto del calcio en los cambios de peso corporal. Un meta-análisis de 29 ensayos controlados aleatorios en 2,441 participantes (edad media, 41.4 años) encontró que la suplementación con calcio solo se asoció con el peso corporal y la pérdida de grasa en estudios a corto plazo (<1 año) que utilizaron dietas con restricción energética (96). Otro meta-análisis de 41 ensayos controlados aleatorios (4,802 participantes) encontró poco o ningún efecto del aumento de la ingesta de calcio de los suplementos o alimentos lácteos durante >12 semanas en el peso corporal y la composición corporal (97). Finalmente, un meta-análisis de 33 estudios aleatorizados los ensayos controlados (4,733 participantes) no encontró ningún efecto general de la suplementación con calcio (de alimentos o suplementos) durante >12 semanas en los cambios de peso corporal. Sin embargo, otros análisis de subgrupos mostraron reducciones de peso en niños y adolescentes (promedio, -0.26 kg), en adultos (promedio, -0.91 kg) y en aquellos con IMC normal (promedio, -0.53 kg). El calcio suplementario no condujo a la pérdida de peso en mujeres posmenopáusicas o en personas con sobrepeso/obesidad (98). En la actualidad, se justifica la investigación adicional para examinar el efecto de la ingesta de calcio en el metabolismo de la grasa, así como sus beneficios potenciales en el manejo del peso corporal con o sin restricción calórica (99).
Síndrome Premenstrual (SPM)
El SPM hace referencia a un conjunto de síntomas, incluyendo, pero no limitándose a la fatiga, irritabilidad, mal humor/depresión, retención de líquidos, y sensibilidad mamaria, que comienza al poco tiempo luego de la ovulación (mitad de ciclo) y termina con el comienzo de la menstruación (el periodo menstrual) (100). Una forma severa del SPM llamada trastorno disfórico premenstrual (TDPM) ha sido descrito en 3%-8% de las mujeres en edad de procrear. El TDPM interfiere con el funcionamiento normal, afectando las actividades y relaciones diarias (101).
Las ingestas bajas de calcio dietético han sido ligadas al SPM en reportes tempranos, y se ha demostrado que el calcio suplementario disminuye la severidad de los síntomas (102). Un estudio caso-control anidado dentro del Estudio de Salud para Enfermeras II (NHS II) encontró que las mujeres en el quintil más alto de la ingesta dietética de calcio (pero no suplementaria) (mediana de 1,283 mg/día) tenían un riesgo 30% menor de desarrollar SPM en comparación con los del quintil más bajo (mediana de 529 mg/día). De manera similar, las mujeres en el quintil más alto versus el más bajo de la leche descremada o baja en grasa (≥4 porciones/día vs. ≤1 porción/semana) tuvieron un riesgo 46% menor de SPM (103). En un ensayo clínico, aleatorio, doble ciego, controlado con placebo de 466 mujeres con síntomas premenstruales de moderados a graves, el suplemento de calcio (1,200 mg / día) durante tres ciclos menstruales se asoció con una reducción del 48% en las puntuaciones totales de los síntomas, en comparación a una reducción del 30% observada en el grupo placebo (104). Se reportaron efectos positivos similares en los primeros ensayos doble ciego, controlados con placebo, cruzados que administraron 1,000 mg de calcio al día (105, 106). Recientes ensayos controlados aleatorios pequeños también reportaron que el calcio suplementario (400-500 mg/día) durante tres semanas a tres meses redujo la gravedad y/o la frecuencia de los síntomas en mujeres con SPM leve a moderado (107-110). Los datos disponibles actualmente indican que las ingestas diarias de calcio de alimentos y/o suplementos pueden tener beneficios terapéuticos en mujeres diagnosticadas con SPM o TDPM (111, 112).
Hipertensión
La relación entre la ingesta de calcio y la presión arterial se ha investigado ampliamente en las últimas décadas. Un meta-análisis de 23 grandes estudios observacionales realizados en diferentes poblaciones en todo el mundo encontró una reducción en la presión arterial sistólica de 0.34 milímetros de mercurio (mm Hg) por 100 mg de calcio consumido diariamente y una reducción en la presión arterial diastólica de 0.15 mm Hg por 100 mg de calcio (113). En el estudio DASH (Acercamientos Dietarios para Detener la Hipertensión), 549 personas fueron asignadas aleatoriamente a una de tres dietas por ocho semanas: (1) una dieta control baja en frutas, vegetales, y productos lácteos; (2) una dieta rica en frutas (~5 porciones/día) y vegetales (~3 porciones/día); y (3) una dieta combinada rica tanto en frutas y vegetales como en productos lácteos bajos en grasa (~3 porciones/día) (114). La dieta combinada representó un incremento cercano a 800 mg de calcio/día sobre las dietas de control y las dietas ricas en frutas/vegetales por un total cercano a 1,200 mg de calcio/día. En general, la reducción en la presión sanguínea sistólica fue mayor con la dieta combinada que con la dieta de frutas/vegetales o la dieta de control. Entre los participantes diagnosticados con hipertensión, la dieta combinada redujo la presión sanguínea sistólica por 11.4 mm Hg y la presión diastólica por 5.5 mm Hg más que la dieta de control, mientras que la reducción para la dieta de frutas/vegetales fue de 7.2 mm Hg para la presión sanguínea sistólica y 2.8 mm Hg para la presión sanguínea diastólica en comparación a la dieta de control (115). Esta investigación sugiere que la ingesta de calcio al nivel recomendado (1,000-1,200 mg/día) puede ser de ayuda en la prevención y el tratamiento de la hipertensión moderada (116).
A pesar de todo, dos revisiones sistemáticas de gran magnitud y meta-análisis de ensayos controlados aleatorios han examinado el efecto de la suplementación con calcio en la presión sanguínea en comparación con el placebo en tanto individuos normotensos como en hipertensos (117, 118). Ninguno de los análisis reportó algún efecto significativo del calcio suplementario en la presión sanguínea en sujetos normotensos. Se reportó una reducción pequeña pero significativa en la presión arterial sistólica, pero no en la presión arterial diastólica, en participantes con hipertensión. Cabe destacar que la suplementación con calcio en estos ensayos aleatorios controlados osciló entre 400-2,200 mg/día, con 1,000-1,5000 siendo las dosis más comunes. Un meta-análisis más reciente de 13 estudios controlados aleatorios en 485 individuos con presión sanguínea elevada encontró un reducción significativa de 2.5 mm Hg en la presión arterial sistólica pero ningún cambio en la presión arterial diastólica con la suplementación de calcio (119). El efecto modesto del calcio en la presión sanguínea necesita ser confirmado en ensayos de mayor magnitud, alta calidad, y bien controlados antes de que cualquier recomendación sea hecha con respecto al manejo de la hipertensión. Finalmente, una revisión reciente de la literatura en el efecto de la ingesta alta en calcio (dietética o suplementaria) en mujeres postmenopáusicas ha encontrado ya sea ninguna reducción o reducciones leves y transitorias en la presión arterial (120).
Más información acerca de la dieta DASH se encuentra disponible en el Instituto Nacional de Salud (INS).
Fuentes
Fuentes alimenticias
El análisis de los datos de la Encuesta de Evaluación Nacional de Salud y Nutrición (NHANES) 2009-2010 y 2011-2012 encontró ingestas inadecuadas de calcio (definidas como ingestas por debajo del requisito del promedio estimado [REP]) en el 37.7% de los adultos sin suplementos (edades, ≥19 años) y 19.6% de los adultos que toman suplementos multivitamínicos/minerales (121). Los productos lácteos proporcionan el 75% del calcio en la dieta estadounidense. Sin embargo, en general, durante el período más crítico para el desarrollo de la masa ósea máxima, los adolescentes tienden a reemplazar la leche con los refrescos (122). Los productos lácteos representan fuentes ricas y absorbibles de calcio, pero ciertas verduras y granos también proporcionan calcio.
Sin embargo, la biodisponibilidad del calcio debe tomarse en consideración. Mientras que las plantas ricas en calcio en la familia de la col rizada (brócoli, repollo chino, repollo, mostaza, y hojas de nabo) contienen calcio que es tan biodisponible como el de la leche; sin embargo, otros alimentos de origen vegetal contienen componentes que inhiben la absorción de calcio. El ácido oxálico, también conocido como oxalato, es el inhibidor más potente de la absorción del calcio y se encuentra en altas concentraciones en la espinaca y el ruibarbo, y un tanto en camotes y frijoles secos. El ácido fítico (fitato) es un inhibidor menos potente de la absorción del calcio que el oxalato. Las levaduras poseen una enzima (fitasa) que degrada el fitato en los granos durante la fermentación, disminuyendo el contenido de fitato del pan y otros alimentos fermentados. Sólo las fuentes concentradas de fitato, como el salvado de trigo o los frijoles secos, reducen sustancialmente la absorción de calcio (123).
Componentes adicionales de la dieta pueden afectar la absorción de calcio (véase Interacción con nutrientes). La Tabla 2 lista un cierto número de alimentos ricos en calcio, junto con su contenido de calcio. Para más información en el contenido de nutrientes de los alimentos, busque la base de datos de composición de los alimentos de la USDA.
| Alimentos | Porción | Calcio (mg) |
|---|---|---|
| Tofu preparado con sulfato de calcio (crudo) | ½ taza | 434 |
| Yogurt, natural, bajo en grasa | 8 onzas | 415 |
| Sardinas, enlatadas | 3.75 onzas (1 lata) | 351 |
| Queso cheddar | 1.5 onzas | 303 |
| Leche | 8 taza | 300 |
| Frijoles blancos (cocidos) | ½ taza | 81 |
| Repollo chino (Bok choy/Pak choi, cocido) | ½ taza | 79 |
| Higos (secos) | ¼ taza | 61 |
| Naranja | 1 mediana | 60 |
| Col rizada (cocida) | ½ taza | 47 |
| Frijoles pintos (cocidos) | ½ taza | 39 |
| Brócoli (cocido) | ½ taza | 31 |
| Frijoles rojos (cocidos) | ½ taza | 25 |
Suplementos
La mayoría de los expertos recomiendan obtener tanto calcio como sea posible de los alimentos debido a que el calcio en los alimentos es acompañado por otros nutrientes importantes que asisten al cuerpo en la utilización del calcio. Sin embargo, los suplementos de calcio pueden ser necesarios para aquellos que tienen dificultad para consumir suficiente calcio proveniente de los alimentos (124). Ninguna tableta multivitamínica/mineral contiene el 100% del valor diario (VD) recomendado para el calcio, ya que es demasiado voluminoso y la píldora resultante sería demasiado grande para ser tragada. El etiquetado de "Información Nutricional," obligatorio en todos los suplementos a la venta en los EE.UU., muestra el contenido de calcio como calcio elemental. Las preparaciones de calcio usadas como suplementos incluyen carbonato de calcio, citrato malato de calcio, lactato de calcio, y gluconato de calcio. Para determinar cuál preparación de calcio es la de su suplemento, tendrá que revisar la lista de ingredientes. Generalmente el carbonato de calcio es el suplemento de calcio más económico. Para maximizar la absorción, no tome más de 500 mg de calcio elemental a la vez. La mayoría de los suplementos de calcio deben tomarse entre comidas, aunque el citrato de calcio y el citrato malato de calcio se pueden tomar a cualquier hora. El citrato de calcio es la formulación de calcio preferida para los individuos que carecen de ácidos estomacales (aclorhidria) o aquellos tratados con drogas que limitan la producción de ácido estomacal (bloqueadores H2 e inhibidores de la bomba de protones) (revisado en 125).
Plomo en los suplementos de calcio
Varias décadas atrás la preocupación aumentó respecto a las concentraciones de plomo en los suplementos de calcio obtenidos de fuentes naturales (concha de ostra, harina de huesos, dolomita) (126). En 1993, investigadores encontraron cantidades medibles de plomo en la mayoría de las 70 preparaciones diferentes que se examinaron (127). Desde entonces, los productores han reducido la cantidad de plomo en los suplementos de calcio a menos de 0.5 microgramos (μg) por cada 1,000 mg de calcio elemental (128). La Administración de Alimentos y Drogas Estadounidense (FDA) ha desarrollado niveles máximos de ingesta tolerable provisionales (PTTI por sus siglas en inglés) del plomo para grupos de edad y género específicos (129). Debido a que el plomo está tan extendido y es de larga duración, nadie puede garantizar suplementos o alimentos enteramente libres de plomo. Un estudio encontró plomo medible en 8 de 21 suplementos, en cantidades que promediaron entre 1 y 2 μg/1,000 mg de calcio elemental, el cual está por debajo del límite tolerable de 7.5 μg/1,000 mg de calcio elemental (130). Una encuesta más reciente de 324 suplementos multivitamínicos/minerales etiquetados para su uso en niños o mujeres encontró que la mayoría de los suplementos resultan en la exposición a plomo oscilando entre 1%-4% de los PTTI (131).
El calcio inhibe la absorción intestinal de plomo, y una ingesta adecuada de calcio es un protector en contra de la toxicidad por plomo, por lo que cantidades trazas de plomo en la suplementación con calcio puede presentar menos riesgo de una exposición excesiva al plomo que un consumo de calcio insuficiente. Mientras que la mayoría de las fuentes de calcio hoy en día son relativamente seguras, busque suplementos aprobados o certificados por pruebas independientes (p. ej., US Pharmacopeia, ConsumerLab.com) (125), siga las instrucciones etiquetadas y evite grandes dosis de calcio suplementario (≥1,500 mg/día).
Seguridad
Toxicidad
La malignidad y el hiperparatiroidismo primario son las causas más comunes de las concentraciones de calcio elevadas en la sangre (hipercalcemia) (132). La hipercalcemia no ha sido asociada con el consumo excesivo de calcio de origen natural proveniente de alimentos. La hipercalcemia ha sido inicialmente reportada con el consumo de grandes cantidades de suplementos de calcio en combinación con antiácidos, particularmente en los días cuando las úlceras pépticas eran tratadas con grandes cantidades de leche, carbonato de calcio (antiácido), y bicarbonato de sodio (un álcali absorbible). Esta condición se denominó síndrome alcalino lácteo (también conocido como síndrome de leche y alcalinos) y se ha reportado con niveles de suplementos de calcio de 1.5 a 16.5 g/día por 2 días hasta 30 años. Dado que el tratamiento para la úlcera péptica ha evolucionado, y debido al uso generalizado de los suplementos de calcio de venta libre, las características demográficas de este síndrome han cambiado y aquellos que están ahora en mayor riesgo son las mujeres posmenopáusicas, mujeres embarazadas, personas receptoras de trasplantes, pacientes con bulimia, y pacientes con diálisis, en lugar de los hombres con úlceras pépticas (revisado en 133). La suplementación con calcio (0.6 g/día-2 g/día por dos a cinco años) se ha asociado con un mayor riesgo de eventos gastrointestinales adversos como estreñimiento, calambres, distensión abdominal, dolor, diarrea (134). La hipercalcemia leve puede presentarse sin síntomas o puede ocasionar pérdida de apetito, náuseas, vómitos, constipación, dolor abdominal, fatiga, micción frecuente (poliuria), e hipertensión (132). Una hipercalcemia más severa puede causar confusión, delirio, coma, y si no es tratada, la muerte (1).
En el 2011, la Junta de Nutrición y Alimentos del Instituto de Medicina actualizó el nivel máximo de ingesta tolerable (NM) para el calcio (9). El (NM) es listado en la Tabla 3 por grupo etario.
| Grupo Etario | NM (mg/día) |
|---|---|
| Infantes 0-6 meses | 1,000 |
| Infantes 6-12 meses | 1,500 |
| Niños 1-8 años | 2,500 |
| Niños 9-13 años | 3,000 |
| Adolescentes 14-18 años | 3,000 |
| Adultos 19-50 años | 2,500 |
| Adultos 51 años y más | 2,000 |
Aunque el riesgo de la formación de cálculos renales es elevado en individuos con calcio urinario anormalmente elevado (hipercalciuria), esta condición no se relaciona usualmente con la ingesta de calcio, sino más bien con el incremento en la absorción de calcio en los intestinos o la excreción aumentada de calcio por los riñones (9). En general, la ingesta dietética incrementada de calcio ha sido asociada con la disminución del riesgo de cálculos renales (véase Cálculos renales). Preocupaciones han sido planteadas con respecto a los riesgos de cáncer de próstata y enfermedades vasculares con altas ingestas de calcio.
¿Las ingestas altas de calcio incrementan el riesgo de cáncer de próstata?
El cáncer de próstata es el segundo cáncer más común en hombres en todo el mundo (135). Varios estudios observacionales han expresado la preocupación de que las ingestas altas de lácteos están asociadas con un mayor riesgo de cáncer de próstata (136-138).
El análisis de un estudio de cohorte prospectivo (2,268 hombres seguidos durante casi 25 años) realizado en Islandia, un país con una alta incidencia de cáncer de próstata encontró una asociación positiva entre el consumo de leche (al menos una vez al día) durante la adolescencia y el desarrollo de la próstata cáncer en el futuro (139). Otro gran estudio prospectivo de cohorte en los EE.UU. siguió a 21,660 médicos varones durante 28 años y encontró que los hombres con un consumo diario de leche descremada o baja en grasa de al menos 237 ml (8 oz) tenían un mayor riesgo de desarrollar cáncer de próstata en comparación con consumidores ocasionales (140). El riesgo de cáncer de próstata en etapa temprana de grado bajo se asoció con una mayor ingesta de leche descremada, y el riesgo de desarrollo de cáncer de próstata fatal se relacionó con el consumo regular de leche entera (140). En una cohorte de 3,918 profesionales masculinos de la salud diagnosticados con cáncer de próstata, 229 hombres murieron de cáncer de próstata y 69 desarrollaron cáncer de próstata metastatizado durante una mediana de seguimiento de 7.6 años (141). El riesgo de próstata se encontró que la muerte por cáncer aumentó en los hombres con ingesta alta de leche entera (>4 porciones/semana) en comparación con las bajas (≤3 porciones/mes). Sin embargo, ningún aumento en el riesgo de mortalidad relacionada con el cáncer de próstata se asoció con el consumo de leche descremada y baja en grasa, leche total, productos lácteos bajos en grasa, productos lácteos completos en grasa o productos lácteos totales (141). Un meta-análisis reciente de 32 estudios prospectivos de cohortes encontraron una ingesta alta versus baja de productos lácteos totales (15 estudios), leche total (15 estudios), leche entera (6 estudios), leche baja en grasa (5 estudios), queso (11 estudios) y productos lácteos el calcio (7 estudios) se asoció con aumentos modestos, aunque significativos, en el riesgo de desarrollar cáncer de próstata (142). Sin embargo, no hubo un aumento en el riesgo de cáncer de próstata con el calcio no lácteo (4 estudios) y el calcio de los suplementos (8 estudios). Además, las altas ingestas de productos lácteos no se relacionaron con el cáncer de próstata fatal (142).
Existe cierta evidencia que sugiere que el consumo de leche puede resultar en mayores concentraciones circulantes del factor de crecimiento insulínico tipo I (IGF-I), una proteína conocida por regular la proliferación celular (143). Las concentraciones circulantes de IGF-I se han correlacionado positivamente con el riesgo de desarrollo del cáncer de próstata en un reciente meta-análisis de estudios observacionales (144). El IGF-I transmitido por la leche, así como las proteínas lácteas y el calcio, pueden contribuir a aumentar el IGF-I circulante en los consumidores de leche (143). En el gran estudio EPIC, que examinó el consumo de productos lácteos con relación al cáncer en 142,520 hombres, se encontró que el riesgo de cáncer de próstata es significativamente mayor en aquellos en el quintil superior en comparación con el consumo de proteínas y calcio de los productos lácteos (145). Otro mecanismo subyacente a la posible relación entre la ingesta de calcio y el cáncer de próstata propuso que los niveles altos de calcio en la dieta pueden disminuir las concentraciones circulantes de 1,25-dihidroxivitamina D, la forma activa de la vitamina D, lo que suprime la diferenciación celular mediada por la vitamina D (146). Sin embargo, los estudios hasta la fecha han proporcionado poca evidencia para sugerir que el estatus de la vitamina D puede modificar la asociación entre el calcio lácteo y el riesgo de desarrollo y progresión del cáncer de próstata (147-149).
En un ensayo multicéntrico, doble ciego, controlado con placebo, 672 hombres sanos (edad promedio de 61.8 años) fueron asignados aleatoriamente con una suplementación diaria de calcio (1,200 mg) por cuatro años. Mientras que ningún incremento en el riesgo de cáncer de próstata ha sido reportado durante un período de seguimiento de 10.3 años, la suplementación con calcio resultó en una reducción significativa del riesgo en el período que abarcó desde los dos años después de que el tratamiento fue iniciado hasta los dos años después del que el tratamiento concluyó (150). En una revisión de la literatura publicada en el 2009, la Agencia Estadounidense para la Investigación y Calidad del Cuidado de la Salud indicó que no todos los estudios epidemiológicos encontraron una asociación entre la ingesta de calcio y el cáncer de próstata (151). La revisión reportó que 6 de 11 estudios basados en la observación fallaron en encontrar asociaciones positivas estadísticamente significativas entre el cáncer de próstata y la ingesta de calcio. A pesar de todo, en cinco estudios, se encontró que ingestas diarias de 921 a 2,000 mg de calcio se asociaron con un riesgo incrementado de desarrollar cáncer de próstata cuando se comparó con ingestas que oscilaron entre 455 a 1,000 mg/día (151). Las inconsistencias entre estudios sugieren interacciones complejas entre los factores de riesgo del cáncer de próstata, así como reflejan las dificultades al evaluar el efecto de la ingesta de calcio en individuos con un estilo de vida libre. Por ejemplo, el hecho de que se encontró que individuos con ingestas altas de lácteos y/o calcio son más propensos a formar parte de estilos de vida saludables o más dispuestos a buscar atención médica puede mitigar la importancia estadística de una asociación con el riesgo de cáncer de próstata (152). Hasta que la relación entre el calcio y el cáncer de próstata sea clara, para los hombres es razonable consumir un total de 1,000 a 1,200 mg/día de calcio (combinación de dieta y suplementos), lo cual es recomendado por la Junta de Alimentos y Nutrición del Instituto de Medicina (véase IDR) (9).
¿Incrementan el riesgo de enfermedades cardiovasculares los suplementos de calcio?
Varios estudios observacionales y ensayos controlados aleatorios han planteado preocupaciones con respecto a los potenciales efectos adversos de los suplementos de calcio en el riesgo cardiovascular. El análisis de los datos del estudio prospectivo Factor de Riesgo y Prevención de la Osteoporosis de Kuopio (OSTPRE) encontró que usuarias de suplementos de calcio de entre 10,555 mujeres finlandesas (edades de entre 52-62 años) tuvieron un riesgo 14% mayor de desarrollar una enfermedad coronaria cardíaca en comparación con las no que no eran usuarias de suplementos durante un seguimiento medio de 6.75 años (153). El estudio prospectivo de 23,980 participantes (35-64 años de edad) de la cohorte de Heidelberg de la Investigación Prospectiva Europea del Cáncer y Nutrición de cohortes (EPIC-Heidelberg) observó que la ingesta suplementaria de calcio fue positivamente asociada con el riesgo de infarto al miocardio (ataque al corazón) pero no con el riesgo de accidentes cerebrovasculares o mortalidad relacionada con enfermedades cardiovasculares (ECV) después de seguimiento promedio de 11 años (154). A pesar de todo, el uso de suplementos de calcio (≥400 mg/día vs. 0 mg/día) fue asociado con un riesgo incrementado de la mortalidad relacionada con ECV en 219,059 hombres, pero no en 169,170 mujeres, incluidos en el estudio del Instituto Nacional de Salud (NIH)-AARP Dieta y Salud con un seguimiento promedio de 12 años. Se encontró también que la mortalidad por ECV en hombres era significativamente más alta con ingestas totales (dietéticas más suplementarias) de calcio de 1,500 mg/día y más (155).
Además, los análisis secundarios de dos ensayos controlados aleatorios con placebo diseñados inicialmente para evaluar el efecto del calcio en los resultados de salud ósea también sugirieron un mayor riesgo de ECV en los participantes que recibieron suplementos diarios de 1,000 mg de calcio durante cinco a siete años (156, 157). En el Estudio de Calcio de Auckland de 1,471 mujeres sanas posmenopáusicas (edades ≥55 años), la suplementación con calcio resultó en un mayor riesgo de infarto al miocardio y de un punto final compuesto cardiovascular, que incluye infarto al miocardio, accidente cerebrovascular o muerte súbita (156). El análisis de datos de 36,282 mujeres sanas posmenopáusicas asignadas al azar para recibir una combinación de calcio (1,000 mg/día) y vitamina D (400 UI/día) o un placebo en el estudio de la Iniciativa de Salud de las Mujeres/suplementación con Calcio-Vitamina D (estudio de WHI/CaD) inicialmente no reportó algún efecto adverso en cualquier punto final cardiovascular con calcio (y vitamina D) en comparación con el placebo (158). Se realizó un nuevo análisis con datos de 16,718 mujeres que no tomaron suplementos personales de calcio (fuera del protocolo) durante el estudio de cinco años (157). A pesar de ser criticados por el enfoque adoptado (134, 159), los investigadores estimaron que las mujeres que recibieron suplementos de calcio y vitamina D tenían un riesgo 16% mayor de infarto al miocardio clínico o accidente cerebrovascular y un riesgo 21% mayor de infarto al miocardio en comparación con los que recibieron un placebo (157). Sin embargo, en otro ensayo aleatorizado, doble ciego, controlado con placebo — el estudio de Calcium Intake Fracture Outcome (CAIFOS) — en mujeres de edad avanzada (edad promedio, 75.1 años), no se encontró que la suplementación de 1,200 mg/día de calcio durante cinco años aumentase el riesgo de enfermedad vascular o la mortalidad relacionada (160). El nuevo análisis de los datos de WHI/CaD tampoco mostró un mayor riesgo de mortalidad debido al infarto al miocardio o enfermedad coronaria con terapia con calcio (156). Además, después de un seguimiento adicional de 4.5 años al final del período de tratamiento en el ensayo CAIFOS, los investigadores reportaron menos casos de muertes relacionadas con insuficiencia cardíaca con calcio suplementario en comparación con placebo (160). En otro ensayo aleatorio, controlado con placebo de calcio y/o vitamina D3 (ensayo RECORD), la evaluación del efecto de 1,000 mg/día de calcio (solo o con 800 UI/día de vitamina D) no reportó un incremento significativo en la tasa de mortalidad debido a enfermedad vascular en 5,292 participantes de 70 años y más (161). Un reciente análisis transversal de la Tercera Encuesta de Evaluación Nacional de Salud y Nutrición (NHANES III) evaluaron la asociación entre la ingesta de calcio y la mortalidad cardiovascular en 18,714 adultos sin antecedentes de enfermedad cardíaca. No se observó evidencia de una asociación entre la ingesta de calcio en la dieta, la ingesta de calcio suplementaria o la ingesta de calcio total y la mortalidad cardiovascular en hombres o mujeres (162).
Algunos estudios prospectivos han reportado correlaciones positivas entre las concentraciones altas de calcio en la sangre y el incremento en las tasas de eventos cardiovasculares (163, 164). Debido a que el calcio suplementario puede tener un efecto mayor que el calcio dietario en las concentraciones de calcio circulante (véase Toxicidad), se ha especulado que el uso de suplementos de calcio podría promover la calcificación vascular — un marcador sustituto de la carga de aterosclerosis y un factor de riesgo importante para eventos cardiovasculares — al elevar las concentraciones de calcio del suero. En 1,471 mujeres mayores del Estudio del Calcio de Auckland y 323 hombres mayores saludables de otro ensayo aleatorio controlado con placebo de la suplementación diaria con calcio (600 mg o 1,200 mg) por dos años, se encontró que las concentraciones de calcio en el suero estaban correlacionadas positivamente con la calcificación de la aorta abdominal o calcificación de la arteria coronaria (165). Sin embargo, no hubo efecto alguno de la suplementación con calcio en medidas de puntuaciones de la calcificación vascular en hombres o mujeres (166). No obstante, en el Estudio Multiétnico de Aterosclerosis (MESA), un estudio prospectivo multicéntrico de EE.UU. en 6,814 participantes seguidos durante un promedio de 10 años, el mayor riesgo de desarrollar calcificación de la arteria coronaria se encontró en usuarios de suplementos con la ingesta de calcio total más baja (~306 mg/día de calcio en la dieta y ~91 mg/día de calcio suplementario), en comparación con los usuarios de suplementos con mayor ingesta total de calcio y los no usuarios (167). Finalmente, una evaluación de las lesiones ateroscleróticas en la pared de la arteria carótida de 1,103 participantes en el ensayo de CAIFOS también se realizó después de tres años de suplementación (168). Cuando se comparó con placebo, la suplementación con calcio no mostró ningún efecto sobre el grosor íntima-media carotídeo (GIMC) y la aterosclerosis carotídea. Sin embargo, la aterosclerosis carotídea (pero no la GIMC) se redujo significativamente en mujeres en el tercil más alto en comparación con el tercil más bajo del consumo total de calcio (dieta y suplementos) (≥1,795 mg/día vs. <1,010 mg/día) (168).
El meta-análisis más reciente de 18 ensayos clínicos aleatorios, incluyendo un total de 63,563 mujeres postmenopáusicas, no encontró evidencia alguna de un riesgo incrementado de padecer una enfermedad coronaria cardíaca y mortalidad por cualquier causa con la suplementación de calcio (≥500 mg/día) de por lo menos un año (169). Debido a que estos datos de ensayos clínicos son limitados a análisis de criterios de valoración secundarios, los meta-análisis debiesen ser interpretados con cuidado. Existe una necesidad de estudios diseñados para examinar el efecto de los suplementos de calcio sobre el riesgo de ECV como un resultado primario antes de que conclusiones definitivas puedan ser extraídas. Basados en una revisión actualizada de la literatura que incluyó cuatro ensayos controlados aleatorios, un estudio de caso-control anidado, y 26 estudios de cohorte prospectivos (179), la Fundación Nacional de la Osteoporosis (NOF) y la American Society for Preventive Cardiology (ASPC) concluyeron que el uso de calcio suplementario para individuos generalmente sanos era seguro desde un punto de vista de la salud cardiovascular cuando las ingestas totales de calcio no excedieron el NM (171). La NOF y la ASPC apoyan el uso de suplementos de calcio para corregir las deficiencias en la ingesta de calcio en la dieta y cumplir con las recomendaciones actuales (171).
Interacciones con drogas/fármacos
Tomar suplementos de calcio en combinación con diuréticos tiazídicos (e.g., hidroclorotiazida) incrementa el riesgo de padecer hipercalcemia debido al incremento de la reabsorción de calcio en los riñones. Las dosis altas de calcio suplementario podrían incrementar la probabilidad de ritmos cardíacos anormales en personas que consumen digoxina (Lanoxin) para la falla cardíaca (172). El calcio, cuando se administra intravenosamente, puede disminuir la eficacia de los bloqueadores de canales de calcio (173). No obstante, el calcio dietario y el suplementario no parecen afectar la acción de los bloqueadores de canales de calcio (174). El calcio puede disminuir la absorción de la tetraciclina, de los antibióticos de la clase de las quinilonas, de los bifosfonatos, de sotalol (un β-bloqueador), y de la levotiroxina; por lo tanto, se aconseja separar las dosis de estos medicamentos de alimentos ricos en calcio o suplementos por dos horas antes del calcio o cuatro a seis horas después del calcio (175). El calcio suplementario puede disminuir la concentración de dolutegravir (Tivicay), elvitegravir (Vitekta), y raltegravir (Isentress), tres medicamentos antirretrovirales, en la sangre, por lo que se recomienda a los pacientes que los tomen dos horas antes o después de los suplementos de calcio (175). El calcio intravenoso no debe administrarse dentro de las 48 horas posteriores a la administración intravenosa de ceftriaxona (rocefina), un antibiótico de cefalosporina, ya que puede formarse un precipitado de sal de calcio y ceftriaxona en los pulmones y los riñones y ser una causa de muerte (175). El uso de bloqueadores H2 (p. ej., cimetidina) e inhibidores de bombas de protones (p. ej., omeprazol) puede disminuir la absorción de carbonato de calcio y de fosfato de calcio (revisado en 176, 177), mientras que el litio puede aumentar el riesgo de hipercalcemia en pacientes (175). El uso tópico de calcipotrieno, un análogo de la vitamina D, en el tratamiento de la psoriasis, coloca a los pacientes en riesgo de hipercalcemia si toman suplementos de calcio.
Interacciones calcio-nutrientes
La presencia de calcio disminuye la absorción de hierro proveniente de fuentes no hemo (es decir, la mayoría de los suplementos y fuentes alimenticias además de la carne). Sin embargo, no se ha encontrado que la suplementación con calcio por hasta 12 semanas cambie el estado nutricional del hierro, probablemente debido al incremento compensatorio en la absorción de hierro (1). Los individuos que toman suplementos de hierro deberían tomarlos con dos horas de separación de suplementos o alimentos ricos en calcio para maximizar la absorción de hierro. Aunque no se han asociado las ingestas de calcio elevadas con la reducción de la absorción de zinc o el estado nutricional del zinc, un estudio temprano en 10 hombres y mujeres indicó que 600 mg de calcio consumidos con una comida disminuyó a la mitad la absorción de zinc proveniente de esa comida (véase el artículo sobre Zinc) (178). Se ha encontrado que el calcio suplementario (500 mg de carbonato de calcio) previene la absorción de licopeno (un carotenoide no provitamina A) de la pasta de tomate en 19 adultos sanos al azar en un estudio cruzado (179).
Recomendación del LPI
El Instituto Linus Pauling (LPI) respalda la ingesta diaria recomendada (IDR) establecidos por la Junta de Nutrición y Alimentos del Instituto de Medicina. Seguir estas recomendaciones debería aportar suficiente calcio para promover la salud del esqueleto y también podría disminuir los riesgos de algunas enfermedades crónicas.
Niños y adolescentes (9-18 años)
Para promover la obtención del nivel máximo de masa ósea, los niños y adolescentes deben consumir un total (dieta más suplementos) de 1,300 mg/día de calcio.
Adultos (mujeres entre 19-50 años, hombres entre 19-70 años)
Luego de que se ha alcanzado la altura adulta, el esqueleto continúa acumulando hueso hasta la tercera década de la vida cuando se alcanza el nivel máximo de masa ósea. Para promover la obtención del nivel máximo de masa ósea y minimizar la pérdida ósea con la edad, las mujeres adultas (50 años de edad y menores) y los hombres adultos (70 años de edad y menores) deben consumir un total (dieta más suplementos) de 1,000 mg/día de calcio.
Mujeres de mayor edad (>50 años)
Para minimizar la pérdida ósea, las mujeres posmenopáusicas deben consumir un total (dieta más suplementos) de 1,200 mg/día de calcio. Tomar un suplemento multivitamínico/mineral que contenga al menos 10 μg (400 UI)/día de vitamina D ayudará a asegurar la absorción adecuada del calcio (véase el artículo sobre Vitamina D).
Hombres de mayor edad (>70 años)
Para minimizar la pérdida ósea, los hombres ancianos deberían consumir un total (dieta más suplementos) de 1,200 mg/día de calcio. Tomar un suplemento multivitamínico/mineral que contenga al menos 10 μg (400 UI)/día de vitamina D ayudará a asegurar la absorción adecuada del calcio (véase el artículo sobre Vitamina D).
Mujeres embarazadas y mujeres en período de lactancia
Las adolescentes embarazadas y en amamantamiento (<19 años de edad) deben consumir un total de 1,300 mg/día de calcio, mientras que las mujeres adultas embarazadas y que lactan (≥19 años de edad) deben consumir un total de 1,000 mg/día de calcio.
Autores y Críticos
Escrito originalmente en 2003 por:
Jane Higdon, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Agosto de 2014 por:
Barbara Delage, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Mayo 2017 por:
Barbara Delage, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Revisado en Septiembre 2017 por:
Connie M. Weaver, Ph.D.
Profesor Distinguido y Director de Alimentos y Nutrición
Universidad de Purdue
Traducido al Español en 2019 por:
Natsumi Then Shimazaki
Instituto Linus Pauling
Universidad Estatal de Oregon
Originalmente traducido al español en 2012 por Guillermo Sandoval y editado por Andrew Quest (Ph.D.) y Lisette Leyton (Ph.D.), todos provenientes de la Universidad de Chile. Estos esfuerzos fueron patrocinados por el projecto Anillo #ACT1111, CONICYT-Chile, programa PIA.
La actualización de este artículo en el 2017 fue respaldada por una subvención de Pfizer Inc.
Derechos de autoría 2001-2026 Instituto Linus Pauling
Figure Alternative Text
Figure 1. Calcium homeostasis
The figure illustrates the homeostatic regulation of blood calcium levels. At the center of the figure is a blood vessel labeled as “Circulation,” with arrows indicating changes in blood calcium concentration.
Left side (high blood calcium): When blood calcium concentration is high, the thyroid gland secretes calcitonin. Calcitonin acts on three targets: (1) kidneys decrease calcium reabsorption, (2) small intestine decreases calcium absorption, and (3) bone decreases bone resorption. These actions lower blood calcium concentration.
Right side (low blood calcium): A decrease in blood calcium concentration, such as from inadequate dietary intake, is sensed by the parathyroid glands, which secrete parathyroid hormone (PTH). PTH acts on the kidneys to increase calcium reabsorption and stimulate the conversion of vitamin D into its active form, 1,25-dihydroxyvitamin D. PTH also stimulates bone resorption, resulting in the release of calcium into the blood. Increased circulating 1,25-dihydroxyvitamin D triggers intestinal absorption of calcium and also promotes calcium release from bone. Once blood calcium is within the normal range, the parathyroid glands stop secreting PTH.
Referencias
- Weaver CM. Calcium. In: Erdman JJ, Macdonald I, Zeisel S, eds. Present Knowledge in Nutrition. 10th ed: John Wiley & Sons, Inc.; 2012:434-446.
- Wesseling-Perry K, Wang H, Elashoff R, Gales B, Juppner H, Salusky IB. Lack of FGF23 response to acute changes in serum calcium and PTH in humans. J Clin Endocrinol Metab. 2014;99(10):E1951-E1956. (PubMed)
- Clapham DE. Calcium signaling. Cell. 2007;131(6):1047-1058. (PubMed)
- Wigertz K, Palacios C, Jackman LA, et al. Racial differences in calcium retention in response to dietary salt in adolescent girls. Am J Clin Nutr. 2005;81(4):845-850. (PubMed)
- Frassetto LA, Morris RC, Jr., Sellmeyer DE, Sebastian A. Adverse effects of sodium chloride on bone in the aging human population resulting from habitual consumption of typical American diets. J Nutr. 2008;138(2):419S-422S. (PubMed)
- Devine A, Criddle RA, Dick IM, Kerr DA, Prince RL. A longitudinal study of the effect of sodium and calcium intakes on regional bone density in postmenopausal women. Am J Clin Nutr. 1995;62(4):740-745. (PubMed)
- Carbone LD, Barrow KD, Bush AJ, et al. Effects of a low sodium diet on bone metabolism. J Bone Miner Metab. 2005;23(6):506-513. (PubMed)
- Sellmeyer DE, Schloetter M, Sebastian A. Potassium citrate prevents increased urine calcium excretion and bone resorption induced by a high sodium chloride diet. J Clin Endocrinol Metab. 2002;87(5):2008-2012. (PubMed)
- Food and Nutrition Board, Institute of Medicine. Dietary Reference Intakes for Calcium and Vitamin D. Washington, D.C.; 2011. (The National Academies Press)
- Fulgoni VL, 3rd. Current protein intake in America: analysis of the National Health and Nutrition Examination Survey, 2003-2004. Am J Clin Nutr. 2008;87(5):1554S-1557S. (PubMed)
- Ince BA, Anderson EJ, Neer RM. Lowering dietary protein to U.S. Recommended dietary allowance levels reduces urinary calcium excretion and bone resorption in young women. J Clin Endocrinol Metab. 2004;89(8):3801-3807. (PubMed)
- Calvez J, Poupin N, Chesneau C, Lassale C, Tome D. Protein intake, calcium balance and health consequences. Eur J Clin Nutr. 2012;66(3):281-295. (PubMed)
- Kerstetter JE, O'Brien KO, Caseria DM, Wall DE, Insogna KL. The impact of dietary protein on calcium absorption and kinetic measures of bone turnover in women. J Clin Endocrinol Metab. 2005;90(1):26-31. (PubMed)
- Darling AL, Millward DJ, Torgerson DJ, Hewitt CE, Lanham-New SA. Dietary protein and bone health: a systematic review and meta-analysis. Am J Clin Nutr. 2009;90(6):1674-1692. (PubMed)
- Grimm M, Muller A, Hein G, Funfstuck R, Jahreis G. High phosphorus intake only slightly affects serum minerals, urinary pyridinium crosslinks and renal function in young women. Eur J Clin Nutr. 2001;55(3):153-161. (PubMed)
- Kemi VE, Karkkainen MU, Rita HJ, Laaksonen MM, Outila TA, Lamberg-Allardt CJ. Low calcium:phosphorus ratio in habitual diets affects serum parathyroid hormone concentration and calcium metabolism in healthy women with adequate calcium intake. Br J Nutr. 2010;103(4):561-568. (PubMed)
- Heaney RP. Phosphorus. In: Erdman JJ, Macdonald I, Zeisel S, eds. Present Knowledge in Nutrition. 10th ed. Ames: John Wiley & Sons, Inc.; 2012:447-458.
- Calvo MS, Moshfegh AJ, Tucker KL. Assessing the health impact of phosphorus in the food supply: issues and considerations. Adv Nutr. 2014;5(1):104-113. (PubMed)
- Heaney RP, Rafferty K. Carbonated beverages and urinary calcium excretion. Am J Clin Nutr. 2001;74(3):343-347. (PubMed)
- Ribeiro-Alves MA, Trugo LC, Donangelo CM. Use of oral contraceptives blunts the calciuric effect of caffeine in young adult women. J Nutr. 2003;133(2):393-398. (PubMed)
- Barger-Lux MJ, Heaney RP, Stegman MR. Effects of moderate caffeine intake on the calcium economy of premenopausal women. Am J Clin Nutr. 1990;52(4):722-725. (PubMed)
- Wikoff D, Welsh BT, Henderson R, et al. Systematic review of the potential adverse effects of caffeine consumption in healthy adults, pregnant women, adolescents, and children. Food Chem Toxicol. 2017;Apr 21. pii: S0278-6915(17)30170-9. doi: 10.1016/j.fct. 2017.04.002. [Epub ahead of print]. (PubMed)
- Haleem S, Lutchman L, Mayahi R, Grice JE, Parker MJ. Mortality following hip fracture: trends and geographical variations over the last 40 years. Injury. 2008;39(10):1157-1163. (PubMed)
- Kaufman JM, Reginster JY, Boonen S, et al. Treatment of osteoporosis in men. Bone. 2013;53(1):134-144. (PubMed)
- Heaney RP. Calcium, dairy products and osteoporosis. J Am Coll Nutr. 2000;19(2 Suppl):83S-99S. (PubMed)
- Crandall CJ, Newberry SJ, Diamant A, et al. Treatment to prevent fractures in men and women with low bone density or osteoporosis: update of a 2007 report. Rockville (MD); 2012. (PubMed)
- Rizzoli R, Bianchi ML, Garabedian M, McKay HA, Moreno LA. Maximizing bone mineral mass gain during growth for the prevention of fractures in the adolescents and the elderly. Bone. 2010;46(2):294-305. (PubMed)
- Borer KT. Physical activity in the prevention and amelioration of osteoporosis in women : interaction of mechanical, hormonal and dietary factors. Sports Med. 2005;35(9):779-830. (PubMed)
- National Osteoporosis Foundation. Clinician's Guide to Prevention and Treatment of Osteoporosis. Washington, D.C. 2014.
- Levis S, Theodore G. Summary of AHRQ's comparative effectiveness review of treatment to prevent fractures in men and women with low bone density or osteoporosis: update of the 2007 report. J Manag Care Pharm. 2012;18(4 Suppl B):S1-15; discussion S13. (PubMed)
- Tai V, Leung W, Grey A, Reid IR, Bolland MJ. Calcium intake and bone mineral density: systematic review and meta-analysis. BMJ. 2015;351:h4183. (PubMed)
- Bolland MJ, Leung W, Tai V, et al. Calcium intake and risk of fracture: systematic review. BMJ. 2015;351:h4580. (PubMed)
- Chung M, Lee J, Terasawa T, Lau J, Trikalinos TA. Vitamin D with or without calcium supplementation for prevention of cancer and fractures: an updated meta-analysis for the U.S. Preventive Services Task Force. Ann Intern Med. 2011;155(12):827-838. (PubMed)
- Weaver CM, Alexander DD, Boushey CJ, et al. Calcium plus vitamin D supplementation and risk of fractures: an updated meta-analysis from the National Osteoporosis Foundation. Osteoporos Int. 2016;27(1):367-376. (PubMed)
- Cosman F, de Beur SJ, LeBoff MS, et al. Clinician's Guide to Prevention and Treatment of Osteoporosis. Osteoporos Int. 2014;25(10):2359-2381. (PubMed)
- Lips P, van Schoor NM. The effect of vitamin D on bone and osteoporosis. Best Pract Res Clin Endocrinol Metab. 2011;25(4):585-591. (PubMed)
- Gallagher JC, Yalamanchili V, Smith LM. The effect of vitamin D on calcium absorption in older women. J Clin Endocrinol Metab. 2012;97(10):3550-3556. (PubMed)
- Zhu K, Bruce D, Austin N, Devine A, Ebeling PR, Prince RL. Randomized controlled trial of the effects of calcium with or without vitamin D on bone structure and bone-related chemistry in elderly women with vitamin D insufficiency. J Bone Miner Res. 2008;23(8):1343-1348. (PubMed)
- Dipart Group. Patient level pooled analysis of 68 500 patients from seven major vitamin D fracture trials in US and Europe. BMJ. 2010;340:b5463. (PubMed)
- Avenell A, Mak JC, O'Connell D. Vitamin D and vitamin D analogues for preventing fractures in post-menopausal women and older men. Cochrane Database Syst Rev. 2014;4:CD000227. (PubMed)
- Bischoff-Ferrari HA, Willett WC, Orav EJ, et al. A pooled analysis of vitamin D dose requirements for fracture prevention. N Engl J Med. 2012;367(1):40-49. (PubMed)
- Aspray TJ, Francis RM. Fracture prevention in care home residents: is vitamin D supplementation enough? Age Ageing. 2006;35(5):455-456. (PubMed)
- Murad MH, Elamin KB, Abu Elnour NO, et al. Clinical review: The effect of vitamin D on falls: a systematic review and meta-analysis. J Clin Endocrinol Metab. 2011;96(10):2997-3006. (PubMed)
- Lerolle N, Lantz B, Paillard F, et al. Risk factors for nephrolithiasis in patients with familial idiopathic hypercalciuria. Am J Med. 2002;113(2):99-103. (PubMed)
- Sorensen MD, Eisner BH, Stone KL, et al. Impact of calcium intake and intestinal calcium absorption on kidney stones in older women: the study of osteoporotic fractures. J Urol. 2012;187(4):1287-1292. (PubMed)
- Curhan GC, Willett WC, Knight EL, Stampfer MJ. Dietary factors and the risk of incident kidney stones in younger women: Nurses' Health Study II. Arch Intern Med. 2004;164(8):885-891. (PubMed)
- Curhan GC, Willett WC, Rimm EB, Stampfer MJ. A prospective study of dietary calcium and other nutrients and the risk of symptomatic kidney stones. N Engl J Med. 1993;328(12):833-838. (PubMed)
- Taylor EN, Stampfer MJ, Curhan GC. Dietary factors and the risk of incident kidney stones in men: new insights after 14 years of follow-up. J Am Soc Nephrol. 2004;15(12):3225-3232. (PubMed)
- Taylor EN, Curhan GC. Dietary calcium from dairy and nondairy sources, and risk of symptomatic kidney stones. J Urol. 2013;190(4):1255-1259. (PubMed)
- Borghi L, Schianchi T, Meschi T, et al. Comparison of two diets for the prevention of recurrent stones in idiopathic hypercalciuria. N Engl J Med. 2002;346(2):77-84. (PubMed)
- Hess B, Jost C, Zipperle L, Takkinen R, Jaeger P. High-calcium intake abolishes hyperoxaluria and reduces urinary crystallization during a 20-fold normal oxalate load in humans. Nephrol Dial Transplant. 1998;13(9):2241-2247. (PubMed)
- Liebman M, Chai W. Effect of dietary calcium on urinary oxalate excretion after oxalate loads. Am J Clin Nutr. 1997;65(5):1453-1459. (PubMed)
- Lange JN, Wood KD, Mufarrij PW, et al. The impact of dietary calcium and oxalate ratios on stone risk. Urology. 2012;79(6):1226-1229. (PubMed)
- Jackson RD, LaCroix AZ, Gass M, et al. Calcium plus vitamin D supplementation and the risk of fractures. N Engl J Med. 2006;354(7):669-683. (PubMed)
- Heaney RP. Calcium supplementation and incident kidney stone risk: a systematic review. J Am Coll Nutr. 2008;27(5):519-527. (PubMed)
- Candelas G, Martinez-Lopez JA, Rosario MP, Carmona L, Loza E. Calcium supplementation and kidney stone risk in osteoporosis: a systematic literature review. Clin Exp Rheumatol. 2012;30(6):954-961. (PubMed)
- Escribano J, Balaguer A, Roque i Figuls M, Feliu A, Ferre N. Dietary interventions for preventing complications in idiopathic hypercalciuria. Cochrane Database Syst Rev. 2014;2:CD006022. (PubMed)
- Heilberg IP, Goldfarb DS. Optimum nutrition for kidney stone disease. Adv Chronic Kidney Dis. 2013;20(2):165-174. (PubMed)
- Prezioso D, Strazzullo P, Lotti T, et al. Dietary treatment of urinary risk factors for renal stone formation. A review of CLU Working Group. Arch Ital Urol Androl. 2015;87(2):105-120. (PubMed)
- Duley L. The global impact of pre-eclampsia and eclampsia. Semin Perinatol. 2009;33(3):130-137. (PubMed)
- Steegers EA, von Dadelszen P, Duvekot JJ, Pijnenborg R. Pre-eclampsia. Lancet. 2010;376(9741):631-644. (PubMed)
- Hofmeyr GJ, Lawrie TA, Atallah AN, Duley L, Torloni MR. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane Database Syst Rev. 2014;6:CD001059. (PubMed)
- Scholl TO, Chen X, Stein TP. Vitamin D, secondary hyperparathyroidism, and preeclampsia. Am J Clin Nutr. 2013;98(3):787-793. (PubMed)
- Scholl TO, Chen X, Stein TP. Maternal calcium metabolic stress and fetal growth. Am J Clin Nutr. 2014;99(4):918-925. (PubMed)
- Hofmeyr GJ, Belizan JM, von Dadelszen P, Calcium, Pre-eclampsia Study G. Low-dose calcium supplementation for preventing pre-eclampsia: a systematic review and commentary. BJOG. 2014;121(8):951-957. (PubMed)
- World Health Organization. Calcium supplementation in pregnant women; 2013.
- Hofmeyr GJ, Mlokoti Z, Nikodem VC, et al. Calcium supplementation during pregnancy for preventing hypertensive disorders is not associated with changes in platelet count, urate, and urinary protein: a randomized control trial. Hypertens Pregnancy. 2008;27(3):299-304. (PubMed)
- Villar J, Abdel-Aleem H, Merialdi M, et al. World Health Organization randomized trial of calcium supplementation among low calcium intake pregnant women. Am J Obstet Gynecol. 2006;194(3):639-649. (PubMed)
- Hofmeyr GJ, Novikova N, Singata M, et al. Protocol 11PRT/4028: Long term calcium supplementation in women at high risk of pre-eclampsia: a randomised, placebo-controlled trial (PACTR201105000267371). The Lancet; 2011.
- Hofmeyr GJ, Seuc AH, Betran AP, et al. The effect of calcium supplementation on blood pressure in non-pregnant women with previous pre-eclampsia: An exploratory, randomized placebo controlled study. Pregnancy Hypertens. 2015;5(4):273-279. (PubMed)
- US Centers for Disease Control and Prevention. Colorectal Cancer Statistics. Available at: http://www.cdc.gov/cancer/colorectal/statistics/. Accessed 5/29/17.
- Whitfield JF. Calcium, calcium-sensing receptor and colon cancer. Cancer Lett. 2009;275(1):9-16. (PubMed)
- Murphy N, Norat T, Ferrari P, et al. Consumption of dairy products and colorectal cancer in the European Prospective Investigation into Cancer and Nutrition (EPIC). PLoS One. 2013;8(9):e72715. (PubMed)
- Massa J, Cho E, Orav EJ, Willett WC, Wu K, Giovannucci EL. Total calcium intake and colorectal adenoma in young women. Cancer Causes Control. 2014;25(4):451-460. (PubMed)
- Keum N, Lee DH, Greenwood DC, Zhang X, Giovannucci EL. Calcium intake and colorectal adenoma risk: dose-response meta-analysis of prospective observational studies. Int J Cancer. 2015;136(7):1680-1687. (PubMed)
- Bristow SM, Bolland MJ, MacLennan GS, et al. Calcium supplements and cancer risk: a meta-analysis of randomised controlled trials. Br J Nutr. 2013;110(8):1384-1393. (PubMed)
- Bolland MJ, Grey A, Gamble GD, Reid IR. Calcium and vitamin D supplements and health outcomes: a reanalysis of the Women's Health Initiative (WHI) limited-access data set. Am J Clin Nutr. 2011;94(4):1144-1149. (PubMed)
- Bonovas S, Fiorino G, Lytras T, Malesci A, Danese S. Calcium supplementation for the prevention of colorectal adenomas: A systematic review and meta-analysis of randomized controlled trials. World J Gastroenterol. 2016;22(18):4594-4603. (PubMed)
- Mielke HW, Gonzales C, Powell E, Mielke PW. Evolving from reactive to proactive medicine: community lead (Pb) and clinical disparities in pre- and post-Katrina New Orleans. Int J Environ Res Public Health. 2014;11(7):7482-7491. (PubMed)
- Centers for Disease Control and Prevention. New blood lead level information. Available at: http://www.cdc.gov/nceh/lead/acclpp/blood_lead_levels.htm, 15 August 2014.
- Bruening K, Kemp FW, Simone N, Holding Y, Louria DB, Bogden JD. Dietary calcium intakes of urban children at risk of lead poisoning. Environ Health Perspect. 1999;107(6):431-435. (PubMed)
- Hertz-Picciotto I, Schramm M, Watt-Morse M, Chantala K, Anderson J, Osterloh J. Patterns and determinants of blood lead during pregnancy. Am J Epidemiol. 2000;152(9):829-837. (PubMed)
- Ettinger AS, Lamadrid-Figueroa H, Tellez-Rojo MM, et al. Effect of calcium supplementation on blood lead levels in pregnancy: a randomized placebo-controlled trial. Environ Health Perspect. 2009;117(1):26-31. (PubMed)
- Ettinger AS, Tellez-Rojo MM, Amarasiriwardena C, et al. Influence of maternal bone lead burden and calcium intake on levels of lead in breast milk over the course of lactation. Am J Epidemiol. 2006;163(1):48-56. (PubMed)
- Hernandez-Avila M, Gonzalez-Cossio T, Hernandez-Avila JE, et al. Dietary calcium supplements to lower blood lead levels in lactating women: a randomized placebo-controlled trial. Epidemiology. 2003;14(2):206-212. (PubMed)
- Muldoon SB, Cauley JA, Kuller LH, Scott J, Rohay J. Lifestyle and sociodemographic factors as determinants of blood lead levels in elderly women. Am J Epidemiol. 1994;139(6):599-608. (PubMed)
- Dougkas A, Reynolds CK, Givens ID, Elwood PC, Minihane AM. Associations between dairy consumption and body weight: a review of the evidence and underlying mechanisms. Nutr Res Rev. 2011;24(1):72-95. (PubMed)
- Zemel MB, Thompson W, Milstead A, Morris K, Campbell P. Calcium and dairy acceleration of weight and fat loss during energy restriction in obese adults. Obes Res. 2004;12(4):582-590. (PubMed)
- Zemel MB, Shi H, Greer B, Dirienzo D, Zemel PC. Regulation of adiposity by dietary calcium. Faseb J. 2000;14(9):1132-1138. (PubMed)
- Gonzalez JT, Rumbold PL, Stevenson EJ. Effect of calcium intake on fat oxidation in adults: a meta-analysis of randomized, controlled trials. Obes Rev. 2012;13(10):848-857. (PubMed)
- Bortolotti M, Rudelle S, Schneiter P, et al. Dairy calcium supplementation in overweight or obese persons: its effect on markers of fat metabolism. Am J Clin Nutr. 2008;88(4):877-885. (PubMed)
- Gallagher JC, Yalamanchili V, Smith LM. The effect of vitamin D supplementation on serum 25(OH)D in thin and obese women. J Steroid Biochem Mol Biol. 2013;136:195-200. (PubMed)
- Pathak K, Soares MJ, Calton EK, Zhao Y, Hallett J. Vitamin D supplementation and body weight status: a systematic review and meta-analysis of randomized controlled trials. Obes Rev. 2014;15(6):528-537. (PubMed)
- Christensen R, Lorenzen JK, Svith CR, et al. Effect of calcium from dairy and dietary supplements on faecal fat excretion: a meta-analysis of randomized controlled trials. Obes Rev. 2009;10(4):475-486. (PubMed)
- Tordoff MG. Calcium: taste, intake, and appetite. Physiol Rev. 2001;81(4):1567-1597. (PubMed)
- Chen M, Pan A, Malik VS, Hu FB. Effects of dairy intake on body weight and fat: a meta-analysis of randomized controlled trials. Am J Clin Nutr. 2012;96(4):735-747. (PubMed)
- Booth AO, Huggins CE, Wattanapenpaiboon N, Nowson CA. Effect of increasing dietary calcium through supplements and dairy food on body weight and body composition: a meta-analysis of randomised controlled trials. Br J Nutr. 2015;114(7):1013-1025. (PubMed)
- Li P, Fan C, Lu Y, Qi K. Effects of calcium supplementation on body weight: a meta-analysis. Am J Clin Nutr. 2016;104(5):1263-1273. (PubMed)
- Soares MJ, Pathak K, Calton EK. Calcium and vitamin D in the regulation of energy balance: where do we stand? Int J Mol Sci. 2014;15(3):4938-4945. (PubMed)
- Freeman EW. Premenstrual syndrome and premenstrual dysphoric disorder: definitions and diagnosis. Psychoneuroendocrinology. 2003;28 Suppl 3:25-37. (PubMed)
- Pearlstein T, Steiner M. Premenstrual dysphoric disorder: burden of illness and treatment update. J Psychiatry Neurosci. 2008;33(4):291-301. (PubMed)
- Bendich A. The potential for dietary supplements to reduce premenstrual syndrome (PMS) symptoms. J Am Coll Nutr. 2000;19(1):3-12. (PubMed)
- Bertone-Johnson ER, Hankinson SE, Bendich A, Johnson SR, Willett WC, Manson JE. Calcium and vitamin D intake and risk of incident premenstrual syndrome. Arch Intern Med. 2005;165(11):1246-1252. (PubMed)
- Thys-Jacobs S, Starkey P, Bernstein D, Tian J. Calcium carbonate and the premenstrual syndrome: effects on premenstrual and menstrual symptoms. Premenstrual Syndrome Study Group. Am J Obstet Gynecol. 1998;179(2):444-452. (PubMed)
- Thys-Jacobs S, Ceccarelli S, Bierman A, Weisman H, Cohen MA, Alvir J. Calcium supplementation in premenstrual syndrome: a randomized crossover trial. J Gen Intern Med. 1989;4(3):183-189. (PubMed)
- Alvir JM, Thys-Jacobs S. Premenstrual and menstrual symptom clusters and response to calcium treatment. Psychopharmacol Bull. 1991;27(2):145-148. (PubMed)
- Bharati M. Comparing the Effects of Yoga & Oral Calcium Administration in Alleviating Symptoms of Premenstrual Syndrome in Medical Undergraduates. J Caring Sci. 2016;5(3):179-185. (PubMed)
- Masoumi SZ, Ataollahi M, Oshvandi K. Effect of combined use of calcium and vitamin B6 on premenstrual syndrome symptoms: a randomized clinical trial. J Caring Sci. 2016;5(1):67-73. (PubMed)
- Shehata NA. Calcium versus oral contraceptive pills containing drospirenone for the treatment of mild to moderate premenstrual syndrome: a double blind randomized placebo controlled trial. Eur J Obstet Gynecol Reprod Biol. 2016;198:100-104. (PubMed)
- Shobeiri F, Araste FE, Ebrahimi R, Jenabi E, Nazari M. Effect of calcium on premenstrual syndrome: A double-blind randomized clinical trial. Obstet Gynecol Sci. 2017;60(1):100-105. (PubMed)
- Nevatte T, O'Brien PM, Backstrom T, et al. ISPMD consensus on the management of premenstrual disorders. Arch Womens Ment Health. 2013;16(4):279-291. (PubMed)
- Whelan AM, Jurgens TM, Naylor H. Herbs, vitamins and minerals in the treatment of premenstrual syndrome: a systematic review. Can J Clin Pharmacol. 2009;16(3):e407-429. (PubMed)
- Cappuccio FP, Elliott P, Allender PS, Pryer J, Follman DA, Cutler JA. Epidemiologic association between dietary calcium intake and blood pressure: a meta-analysis of published data. Am J Epidemiol. 1995;142(9):935-945. (PubMed)
- Appel LJ, Moore TJ, Obarzanek E, et al. A clinical trial of the effects of dietary patterns on blood pressure. DASH Collaborative Research Group. N Engl J Med. 1997;336(16):1117-1124. (PubMed)
- Conlin PR, Chow D, Miller ER, 3rd, et al. The effect of dietary patterns on blood pressure control in hypertensive patients: results from the Dietary Approaches to Stop Hypertension (DASH) trial. Am J Hypertens. 2000;13(9):949-955. (PubMed)
- Miller GD, DiRienzo DD, Reusser ME, McCarron DA. Benefits of dairy product consumption on blood pressure in humans: a summary of the biomedical literature. J Am Coll Nutr. 2000;19(2 Suppl):147S-164S. (PubMed)
- Allender PS, Cutler JA, Follmann D, Cappuccio FP, Pryer J, Elliott P. Dietary calcium and blood pressure: a meta-analysis of randomized clinical trials. Ann Intern Med. 1996;124(9):825-831. (PubMed)
- Bucher HC, Cook RJ, Guyatt GH, et al. Effects of dietary calcium supplementation on blood pressure. A meta-analysis of randomized controlled trials. JAMA. 1996;275(13):1016-1022. (PubMed)
- Dickinson HO, Nicolson DJ, Cook JV, et al. Calcium supplementation for the management of primary hypertension in adults. Cochrane Database Syst Rev. 2006(2):CD004639. (PubMed)
- Challoumas D, Cobbold C, Dimitrakakis G. Effects of calcium intake on the cardiovascular system in postmenopausal women. Atherosclerosis. 2013;231(1):1-7. (PubMed)
- Blumberg JB, Frei BB, Fulgoni VL, Weaver CM, Zeisel SH. Impact of frequency of multi-vitamin/multi-mineral supplement intake on nutritional adequacy and nutrient deficiencies in US adults. Nutrients. 2017;9(8). (PubMed)
- Kit BK, Fakhouri TH, Park S, Nielsen SJ, Ogden CL. Trends in sugar-sweetened beverage consumption among youth and adults in the United States: 1999-2010. Am J Clin Nutr. 2013;98(1):180-188. (PubMed)
- Zhu K, Prince RL. Calcium and bone. Clin Biochem. 2012;45(12):936-942. (PubMed)
- Bailey RL, Dodd KW, Goldman JA, et al. Estimation of total usual calcium and vitamin D intakes in the United States. J Nutr. 2010;140(4):817-822. (PubMed)
- Straub DA. Calcium supplementation in clinical practice: a review of forms, doses, and indications. Nutr Clin Pract. 2007;22(3):286-296. (PubMed)
- Roberts HJ. Potential toxicity due to dolomite and bonemeal. South Med J. 1983;76(5):556-559. (PubMed)
- Bourgoin BP, Evans DR, Cornett JR, Lingard SM, Quattrone AJ. Lead content in 70 brands of dietary calcium supplements. Am J Public Health. 1993;83(8):1155-1160. (PubMed)
- Scelfo GM, Flegal AR. Lead in calcium supplements. Environ Health Perspect. 2000;108(4):309-313. (PubMed)
- Carrington CD, Bolger PM. An assessment of the hazards of lead in food. Regul Toxicol Pharmacol. 1992;16(3):265-272. (PubMed)
- Ross EA, Szabo NJ, Tebbett IR. Lead content of calcium supplements. Jama. 2000;284(11):1425-1429. (PubMed)
- Mindak WR, Cheng J, Canas BJ, Bolger PM. Lead in women's and children's vitamins. J Agric Food Chem. 2008;56(16):6892-6896. (PubMed)
- Moe SM. Disorders involving calcium, phosphorus, and magnesium. Prim Care. 2008;35(2):215-237, v-vi. (PubMed)
- Patel AM, Goldfarb S. Got calcium? Welcome to the calcium-alkali syndrome. J Am Soc Nephrol. 2010;21(9):1440-1443. (PubMed)
- Lewis JR, Zhu K, Prince RL. Adverse events from calcium supplementation: relationship to errors in myocardial infarction self-reporting in randomized controlled trials of calcium supplementation. J Bone Miner Res. 2012;27(3):719-722. (PubMed)
- World Cancer Research Fund International. Cancer facts and figures - worldwide data. 2012. Available at: http://www.wcrf.org/int/cancer-facts-figures/worldwide-data. Accessed 4/29/17.
- Gonzalez CA, Riboli E. Diet and cancer prevention: Contributions from the European Prospective Investigation into Cancer and Nutrition (EPIC) study. Eur J Cancer. 2010;46(14):2555-2562. (PubMed)
- Kurahashi N, Inoue M, Iwasaki M, Sasazuki S, Tsugane AS, Japan Public Health Center-Based Prospective Study G. Dairy product, saturated fatty acid, and calcium intake and prostate cancer in a prospective cohort of Japanese men. Cancer Epidemiol Biomarkers Prev. 2008;17(4):930-937. (PubMed)
- Raimondi S, Mabrouk JB, Shatenstein B, Maisonneuve P, Ghadirian P. Diet and prostate cancer risk with specific focus on dairy products and dietary calcium: a case-control study. Prostate. 2010;70(10):1054-1065. (PubMed)
- Torfadottir JE, Steingrimsdottir L, Mucci L, et al. Milk intake in early life and risk of advanced prostate cancer. Am J Epidemiol. 2012;175(2):144-153. (PubMed)
- Song Y, Chavarro JE, Cao Y, et al. Whole milk intake is associated with prostate cancer-specific mortality among U.S. male physicians. J Nutr. 2013;143(2):189-196. (PubMed)
- Pettersson A, Kasperzyk JL, Kenfield SA, et al. Milk and dairy consumption among men with prostate cancer and risk of metastases and prostate cancer death. Cancer Epidemiol Biomarkers Prev. 2012;21(3):428-436. (PubMed)
- Aune D, Navarro Rosenblatt DA, Chan DS, et al. Dairy products, calcium, and prostate cancer risk: a systematic review and meta-analysis of cohort studies. Am J Clin Nutr. 2015;101(1):87-117. (PubMed)
- Qin LQ, He K, Xu JY. Milk consumption and circulating insulin-like growth factor-I level: a systematic literature review. Int J Food Sci Nutr. 2009;60 Suppl 7:330-340. (PubMed)
- Rowlands MA, Gunnell D, Harris R, Vatten LJ, Holly JM, Martin RM. Circulating insulin-like growth factor peptides and prostate cancer risk: a systematic review and meta-analysis. Int J Cancer. 2009;124(10):2416-2429. (PubMed)
- Allen NE, Key TJ, Appleby PN, et al. Animal foods, protein, calcium and prostate cancer risk: the European Prospective Investigation into Cancer and Nutrition. Br J Cancer. 2008;98(9):1574-1581. (PubMed)
- Moreno J, Krishnan AV, Peehl DM, Feldman D. Mechanisms of vitamin D-mediated growth inhibition in prostate cancer cells: inhibition of the prostaglandin pathway. Anticancer Res. 2006;26(4A):2525-2530. (PubMed)
- Brandstedt J, Almquist M, Manjer J, Malm J. Vitamin D, PTH, and calcium in relation to survival following prostate cancer. Cancer Causes Control. 2016;27(5):669-677. (PubMed)
- Brandstedt J, Almquist M, Ulmert D, Manjer J, Malm J. Vitamin D, PTH, and calcium and tumor aggressiveness in prostate cancer: a prospective nested case-control study. Cancer Causes Control. 2016;27(1):69-80. (PubMed)
- Rowland GW, Schwartz GG, John EM, Ingles SA. Protective effects of low calcium intake and low calcium absorption vitamin D receptor genotype in the California Collaborative Prostate Cancer Study. Cancer Epidemiol Biomarkers Prev. 2013;22(1):16-24. (PubMed)
- Baron JA, Beach M, Wallace K, et al. Risk of prostate cancer in a randomized clinical trial of calcium supplementation. Cancer Epidemiol Biomarkers Prev. 2005;14(3):586-589. (PubMed)
- Chung M, Balk EM, Brendel M, et al. Vitamin D and calcium: a systematic review of health outcomes. Evid Rep Technol Assess (Full Rep). 2009(183):1-420. (PubMed)
- Huncharek M, Muscat J, Kupelnick B. Dairy products, dietary calcium and vitamin D intake as risk factors for prostate cancer: a meta-analysis of 26,769 cases from 45 observational studies. Nutr Cancer. 2008;60(4):421-441. (PubMed)
- Pentti K, Tuppurainen MT, Honkanen R, et al. Use of calcium supplements and the risk of coronary heart disease in 52-62-year-old women: The Kuopio Osteoporosis Risk Factor and Prevention Study. Maturitas. 2009;63(1):73-78. (PubMed)
- Li K, Kaaks R, Linseisen J, Rohrmann S. Associations of dietary calcium intake and calcium supplementation with myocardial infarction and stroke risk and overall cardiovascular mortality in the Heidelberg cohort of the European Prospective Investigation into Cancer and Nutrition study (EPIC-Heidelberg). Heart. 2012;98(12):920-925. (PubMed)
- Xiao Q, Murphy RA, Houston DK, Harris TB, Chow WH, Park Y. Dietary and supplemental calcium intake and cardiovascular disease mortality: the National Institutes of Health-AARP diet and health study. JAMA Intern Med. 2013;173(8):639-646. (PubMed)
- Bolland MJ, Barber PA, Doughty RN, et al. Vascular events in healthy older women receiving calcium supplementation: randomised controlled trial. BMJ. 2008;336(7638):262-266. (PubMed)
- Bolland MJ, Grey A, Avenell A, Gamble GD, Reid IR. Calcium supplements with or without vitamin D and risk of cardiovascular events: reanalysis of the Women's Health Initiative limited access dataset and meta-analysis. BMJ. 2011;342:d2040. (PubMed)
- Hsia J, Heiss G, Ren H, et al. Calcium/vitamin D supplementation and cardiovascular events. Circulation. 2007;115(7):846-854. (PubMed)
- Abrahamsen B, Sahota O. Do calcium plus vitamin D supplements increase cardiovascular risk? BMJ. 2011;342:d2080. (PubMed)
- Lewis JR, Calver J, Zhu K, Flicker L, Prince RL. Calcium supplementation and the risks of atherosclerotic vascular disease in older women: results of a 5-year RCT and a 4.5-year follow-up. J Bone Miner Res. 2011;26(1):35-41. (PubMed)
- Avenell A, MacLennan GS, Jenkinson DJ, et al. Long-term follow-up for mortality and cancer in a randomized placebo-controlled trial of vitamin D(3) and/or calcium (RECORD trial). J Clin Endocrinol Metab. 2012;97(2):614-622. (PubMed)
- Van Hemelrijck M, Michaelsson K, Linseisen J, Rohrmann S. Calcium intake and serum concentration in relation to risk of cardiovascular death in NHANES III. PLoS One. 2013;8(4):e61037. (PubMed)
- Foley RN, Collins AJ, Ishani A, Kalra PA. Calcium-phosphate levels and cardiovascular disease in community-dwelling adults: the Atherosclerosis Risk in Communities (ARIC) Study. Am Heart J. 2008;156(3):556-563. (PubMed)
- Lutsey PL, Alonso A, Michos ED, et al. Serum magnesium, phosphorus, and calcium are associated with risk of incident heart failure: the Atherosclerosis Risk in Communities (ARIC) Study. Am J Clin Nutr. 2014;100(3):756-764. (PubMed)
- Wang TK, Bolland MJ, van Pelt NC, et al. Relationships between vascular calcification, calcium metabolism, bone density, and fractures. J Bone Miner Res. 2010;25(12):2777-2785. (PubMed)
- Samelson EJ, Booth SL, Fox CS, et al. Calcium intake is not associated with increased coronary artery calcification: the Framingham Study. Am J Clin Nutr. 2012;96(6):1274-1280. (PubMed)
- Anderson JJ, Kruszka B, Delaney JA, et al. Calcium intake from diet and supplements and the risk of coronary artery calcification and its progression among older adults: 10-year follow-up of the Multi-Ethnic Study of Atherosclerosis (MESA). J Am Heart Assoc. 2016;5(10). (PubMed)
- Lewis JR, Zhu K, Thompson PL, Prince RL. The effects of 3 years of calcium supplementation on common carotid artery intimal medial thickness and carotid atherosclerosis in older women: an ancillary study of the CAIFOS randomized controlled trial. J Bone Miner Res. 2014;29(3):534-541. (PubMed)
- Lewis JR, Radavelli-Bagatini S, Rejnmark L, et al. The effects of calcium supplementation on verified coronary heart disease hospitalization and death in postmenopausal women: a collaborative meta-analysis of randomized controlled trials. J Bone Miner Res. 2015;30(1):165-175. (PubMed)
- Chung M, Tang AM, Fu Z, Wang DD, Newberry SJ. Calcium intake and cardiovascular disease risk: an updated systematic review and meta-analysis. Ann Intern Med. 2016;165(12):856-866. (PubMed)
- Kopecky SL, Bauer DC, Gulati M, et al. Lack of evidence linking calcium with or without vtamin D supplementation to cardiovascular disease in generally healthy adults: a clinical guideline from the National Osteoporosis Foundation and the American Society for Preventive Cardiology. Ann Intern Med. 2016;165(12):867-868. (PubMed)
- Vella A, Gerber TC, Hayes DL, Reeder GS. Digoxin, hypercalcaemia, and cardiac conduction. Postgrad Med J. 1999;75(887):554-556. (PubMed)
- Moser LR, Smythe MA, Tisdale JE. The use of calcium salts in the prevention and management of verapamil-induced hypotension. Ann Pharmacother. 2000;34(5):622-629. (PubMed)
- Bania TC, Blaufeux B, Hughes S, Almond GL, Homel P. Calcium and digoxin vs. calcium alone for severe verapamil toxicity. Acad Emerg Med. 2000;7(10):1089-1096. (PubMed)
- Natural Medicines. Calcium - Professional handout/Drug interactions. Available at: https://naturalmedicines.therapeuticresearch.com/. Accessed 5/31/17.
- Ito T, Jensen RT. Association of long-term proton pump inhibitor therapy with bone fractures and effects on absorption of calcium, vitamin B12, iron, and magnesium. Curr Gastroenterol Rep. 2010;12(6):448-457. (PubMed)
- Wright MJ, Proctor DD, Insogna KL, Kerstetter JE. Proton pump-inhibiting drugs, calcium homeostasis, and bone health. Nutr Rev. 2008;66(2):103-108. (PubMed)
- Wood RJ, Zheng JJ. High dietary calcium intakes reduce zinc absorption and balance in humans. Am J Clin Nutr. 1997;65(6):1803-1809. (PubMed)
- Borel P, Desmarchelier C, Dumont U, et al. Dietary calcium impairs tomato lycopene bioavailability in healthy humans. Br J Nutr. 2016;116(12):2091-2096. (PubMed)
Exclusión de Responsabilidades
El Centro de Informaciones sobre Micronutrientes del Instituto Linus Pauling entrega información científica relacionado con aspectos de importancia en salud pública de factores dietéticos, suplementos, comestibles y bebidas para el público en general. Esta información se entrega con el entendimiento que ni el autor ni la imprenta están entregando consejos de naturaleza médica, psicológica o nutricional. La información no debe ser usada para reemplazar la consulta con profesionales competentes en el área de cuidado de salud o de nutrición.
La información entregada con relación a factores y suplementos dietéticos, comestibles, y bebestibles, contenida en este sitio web, no cubre todos los usos, acciones, precauciones, efectos secundarios, e interacciones posibles. No debe ser considerado como consejo nutricional o médico para resolver problemas individuales. La responsabilidad legal por las acciones individuales u omisiones que se derivan del uso de este sitio está expresamente excluida.
No se puede copiar, modificar, distribuir, transmitir, realizar, publicar o vender ninguno de los materiales sujetos a derechos de autoría de este sitio web. Puede enlazar a este sitio web, pero debe incluir la siguiente declaración:
"Este enlace lleva a un sitio web proporcionado por el Instituto Linus Pauling en la Universidad Estatal de Oregon. [Su nombre] no está afiliado ni respaldado por el Instituto Linus Pauling o la Universidad Estatal de Oregon."