Resumen
- El potasio es considerado un "nutriente que preocupa a la salud pública" de acuerdo con las Pautas Dietéticas 2015-2020 para los estadounidenses ya que su subconsumo en la población de los EE. UU. se asocia con efectos adversos para la salud (hipertensión y enfermedad cardiovascular). (Más información)
- La función normal del cuerpo depende de la regulación estricta de las concentraciones de potasio tanto dentro como fuera de las células. (Más información)
- La baja concentración de potasio en la sangre (hipokalemia) puede causar parálisis muscular o ritmos cardíacos anormales y puede ser fatal. La hipokalemia se debe generalmente a la pérdida excesiva de potasio, así como es con vómitos o diarrea prolongados, el uso diuréticos o con enfermedad renal. (Más información)
- La hipertensión crónica daña el corazón, los vasos sanguíneos y los riñones, lo que aumenta el riesgo de enfermedad cardiovascular. El aumento de la ingesta de potasio dietario puede ayudar a disminuir la presión arterial en individuos normotensos e hipertensos. (Más información)
- Los resultados de estudios observacionales reportaron que un mayor consumo de potasio en la dieta se asoció con menores riesgos de accidente cerebrovascular y formación de cálculos renales. La evidencia del papel de las ingestas de potasio en la promoción de la salud ósea sigue siendo débil. (Más información)
- La ingesta adecuada (IA) de potasio es de 2,600 mg/día para las mujeres y 3,400 mg/día para los hombres. La IA para cada grupo de edad/etapa de la vida se estableció según el nivel de ingesta reportado en poblaciones aparentemente sanas. (Más información)
- Buenas fuentes dietéticas de potasio incluyen frutas y verduras, algunas nueces y semillas, y productos lácteos. (Más información)
- Las preocupaciones de seguridad con el consumo de potasio son limitadas en personas sanas porque los riñones ajustan la excreción urinaria de potasio a la ingesta de potasio. El uso concomitante de suplementos de potasio con ciertas drogas/fármacos puede aumentar el riesgo de toxicidad por potasio. (Más información)
El potasio es un mineral dietético esencial y electrolito. El término electrolito se refiere a una sustancia que se disocia en iones (partículas cargadas) en solución, lo que la hace capaz de conducir electricidad. La función normal del cuerpo depende de la regulación estricta de las concentraciones de potasio tanto dentro como fuera de las células (1).
Función
Mantenimiento del potencial de membrana
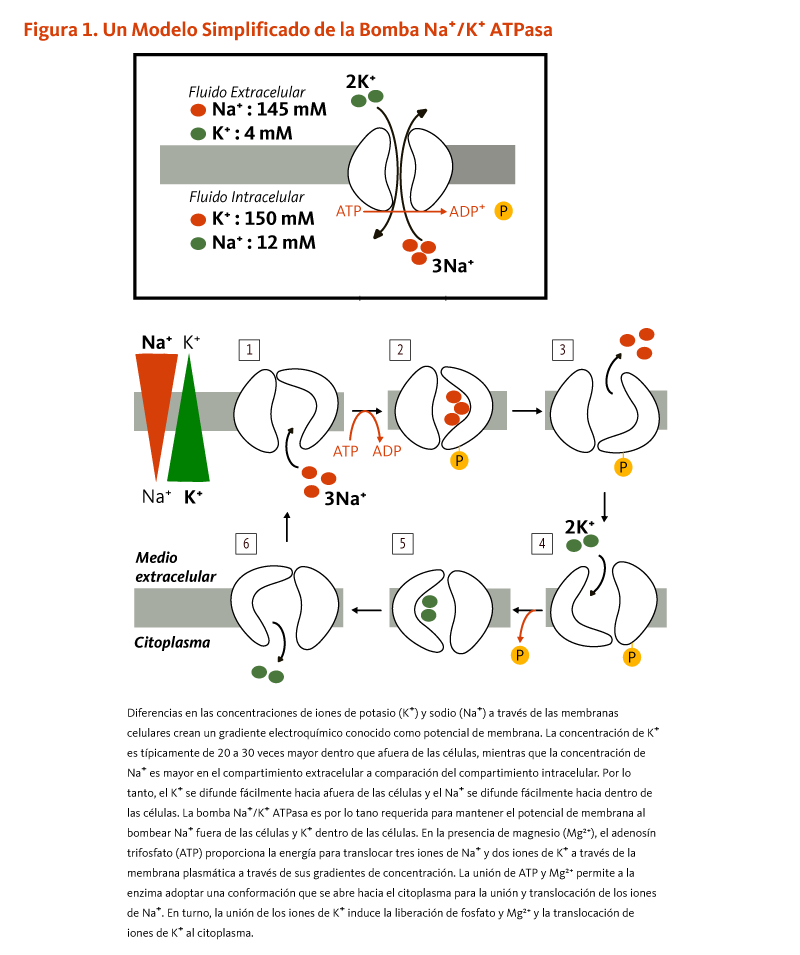
El potasio (K+) es el principal ion cargado positivamente (catión) en el líquido dentro de las células, mientras que el sodio (Na+) es el catión principal en el líquido extracelular. Las concentraciones de potasio son aproximadamente 30 veces más altas dentro que fuera de las células, mientras que las concentraciones de sodio son más de 10 veces más bajas dentro que fuera de las células. Las diferencias de concentración entre el potasio y el sodio a través de las membranas celulares crean un gradiente electroquímico conocido como potencial de membrana. El potencial de membrana de una célula se mantiene mediante bombas de iones en la membrana celular, especialmente las bombas de Na+/K+-ATPasa. Estas bombas utilizan ATP (energía) para bombear el sodio fuera de la célula a cambio de potasio (Figura 1). Su actividad se ha estimado representa del 20%-40% del gasto de energía en reposo en un adulto típico. La mayor proporción de energía dedicada al mantenimiento de los gradientes de concentración de sodio/potasio enfatiza la importancia de esta función en el sustento de la vida. El estrecho control del potencial de membrana de la célula es crítico para la transmisión del impulso nervioso, la contracción muscular, y la función cardíaca (2-4).
[Figura 1 - Clic para Agrandar]
Cofactor para enzimas
Un número limitado de enzimas requiere la presencia de potasio para su actividad. La activación de Na+/K+-ATPasa requiere la presencia de sodio y potasio. La presencia de potasio también es necesaria para la actividad del piruvato quinasa, una enzima importante en el metabolismo de los carbohidratos (5).
Deficiencia
Una concentración anormalmente baja de potasio plasmático se conoce como hipokalemia. La hipokalemia es más comúnmente un resultado de la pérdida excesiva de potasio, por ejemplo, por vómitos o diarrea prolongados, el uso de algunos diuréticos y otros medicamentos (véase Interacciones con drogas/fármacos), algunas formas de enfermedad renal o trastornos metabólicos. Los síntomas de la hipokalemia están relacionados con alteraciones en el potencial de membrana y el metabolismo celular (1). Incluyen fatiga, debilidad muscular y calambres, y parálisis intestinal, que puede provocar hinchazón, estreñimiento y dolor abdominal. La hipokalemia crónica está asociada a la hipertensión y a la formación de cálculos renales (véase Prevención de Enfermedades y Tratamiento de Enfermedades). La hypokalemia severa puede resultar en parálisis muscular o ritmos cardíacos anormales (arritmias cardíacas) que pueden ser fatales (1, 6).
Condiciones que incrementan el riesgo de hipokalemia (véase también Interacciones con drogas/fármacos; 1):
- El uso de diuréticos que desperdician potasio (p. ej., diuréticos tiazídicos o furosemida)
- Vómito prolongado o diarrea
- Uso excesivo o abuso de laxantes
- Anorexia nervosa o bulimia
- Sudoración excesiva
- Nefropatías
- Poliuria
- Producción anormalmente alta de aldosterona (hiperaldosteronismo)
- Agotamiento de magnesio
- Recuperación de la desnutrición prolongada
La ingesta baja de potasio sola por lo general no produce hipokalemia. Sin embargo, una cantidad insuficiente de potasio dietario en pacientes con riesgo de hipokalemia puede precipitar la hipokalemia (1).
Raramente el consumo habitual de grandes cantidades de regaliz negro ha provocado hipokalemia (7, 8). El regaliz contiene un compuesto (es decir, ácido glicirrícico) con efectos fisiológicos similares a los de la aldosterona, una hormona que aumenta la excreción urinaria de potasio.
La IA
Las ingestas dietéticas recomendadas para el potasio han sido revisadas recientemente por la Junta de Nutrición y Alimentos (JNA) de la Academia Nacional de Medicina. La JNA no encontró suficiente evidencia para determinar un requerimiento estimado promedio (REP) y derivar una ingesta diaria recomendada (RDA, por sus siglas en inglés); en cambio, establecieron una ingesta adecuada (IA) basada en ingestas medias en personas generalmente sanas (Tabla 1; 9). La JNA no encontró evidencia suficiente de estudios en humanos los cuales examinaron las ingestas de potasio en relación con la enfermedad crónica y la mortalidad (revisado recientemente por la Agencia para la Investigación y la Calidad del Cuidado de la Salud; 10) para informar a las Ingestas Dietéticas Recomendadas para el potasio (11).
| Etapa de la Vida | Edad | Machos (mg/día) | Hembras (mg/día) |
|---|---|---|---|
| Infantes | 0-6 meses | 400 | 400 |
| Infantes | 7-12 meses | 860 | 860 |
| Niños | 1-3 años | 2,000 | 2,000 |
| Niños | 4-8 años | 2,300 | 2,300 |
| Niños | 9-13 años | 2,500 | 2,300 |
| Adolescentes | 14-18 años | 3,000 | 2,300 |
| Adultos | 19 años y más | 3,400 | 2,600 |
| Embarazo | 14-18 años | - | 2,600 |
| Embarazo | 19-50 años | - | 2,900 |
| Período de lactancia | 14-18 años | - | 2,500 |
| Período de lactancia | 19-50 años | - | 2,800 |
Prevención de Enfermedades
Las dietas de las personas que residen en los países industrializados occidentales son muy diferentes de las que se consumían antes de la revolución agrícola y el cambio hacia el consumo de alimentos procesados altamente refinados (12). Entre otras diferencias, la ingesta diaria de cloruro de sodio (sal) en las dietas modernas es aproximadamente tres veces más alta que la ingesta diaria de potasio en una base molar, mientras que la ingesta de sal en cultivos primitivos es aproximadamente siete veces más baja que la ingesta de potasio (13). La deficiencia relativa de potasio dietario en la dieta moderna y una mayor proporción de sodio a potasio pueden contribuir al desarrollo de algunas enfermedades crónicas.
Accidente cerebrovascular
Estudios observacionales han reportado consistentemente un mayor riesgo de enfermedad cardiovascular con ingestas elevadas de sodio dietario (14, 15). Varios estudios de cohorte prospectivo también han hallado una asociación inversa entre la ingesta de potasio y el riesgo de accidente cerebrovascular. Un meta-análisis de nueve estudios de cohorte prospectivo mostró que las ingestas diarias de potasio que oscilaban entre 3,510 mg y 4,680 mg se asociaron con un riesgo reducido en 30% de accidente vascular (16). No se encontraron asociaciones con enfermedad coronaria cardíaca o enfermedad total cardiovascular. En un meta-análisis más reciente de 16 estudios, se encontró que la ingesta de potasio más alta versus la más baja se asoció con un riesgo 13% menor de accidente cerebrovascular después de múltiples ajustes (incluso para la presión arterial) (17). El riesgo más bajo de accidente cerebrovascular correspondió a ingestas diarias de potasio alrededor de 3,500 mg. Los análisis de subgrupos mostraron un riesgo reducido de accidente cerebrovascular isquémico, pero no un accidente cerebrovascular hemorrágico. Finalmente, en un reciente meta-análisis de 16 estudios observacionales, cada aumento de 1 unidad en la proporción de sodio a potasio dietario se encontró estaba asociado con un riesgo 22% mayor de accidente cardiovascular (12).
Cálculos renales
El calcio urinario anormalmente alto (hipercalciuria) aumenta el riesgo de desarrollar cálculos renales. En individuos con antecedentes de desarrollar cálculos renales que contienen calcio, el aumento de la carga de ácido dietario ha sido significativamente asociado con el incremento en la excreción del calcio urinario (18). Aumentando la ingesta de potasio dietario (y álcali) al aumentar la ingesta de frutas y verduras o al tomar suplementos de bicarbonato de sodio (KHCO3) se encontró que disminuyen la excreción de calcio urinario. Por otro lado, se encontró que la privación de potasio aumenta la excreción de calcio urinario (19, 20).
Tres grandes estudios de cohorte prospectivo de EE. UU. — el Estudio de Seguimiento de Profesionales de la Salud y los Estudios de Salud de Enfermeras I y II — que incluyeron 193,676 participantes, examinaron la ingesta de potasio dietario y la proporción de proteína a potasio (un marcador de la carga de ácido en la dieta) en la dieta en relación al riesgo de desarrollar cálculos renales (21). En las tres cohortes, la ingesta de potasio dietario se derivó casi en su totalidad de alimentos ricos en potasio, como las frutas y verduras. En las tres cohortes, se encontró que individuos en el quintil más alto de la ingesta de potasio tienen un 33%-56% menos probabilidad de desarrollar cálculos renales sintomáticos que aquellos en el quintil más bajo de la ingesta. Adicionalmente, un análisis conjunto de los datos de las tres cohortes mostró que aquellos con la proporción de proteína animal a potasio más alta versus la más baja tenían un 41% más probabilidades de desarrollar cálculos renales (21).
La alcalinización urinaria con citrato de potasio suplementario se usa en los formadores de piedra para reducir el riesgo de formación recurrente de piedras (revisado en 22). Sin embargo, la terapia con citrato de potasio sólo debe iniciarse bajo la supervisión de un proveedor médico.
Osteoporosis
En un estudio de cohorte de casos de 2015 anidado en el Estudio Prospectivo Europeo sobre Dieta y Cáncer (EPIC), un estudio de Norfolk, que incluyó a 5,319 individuos, se encontró que la ingesta dietética de potasio (sola o combinada con ingestas de magnesio) se encontró está inversamente asociada con las mediciones de la atenuación por ultrasonido de la banda ancha (BUA, por sus siglas en inglés) del hueso del talón (calcáneo) (un factor predictivo del riesgo de fractura incidental) y riesgo de fractura de cadera en mujeres pero no en hombres (23). Más recientemente, un estudio transversal en adultos mayores coreanos reportó una densidad mineral ósea (DMO) más alta de la cadera y del cuello del fémur en las personas que se encuentran en el tercil más alto versus más bajo de las ingestas de potasio (24). Aunque estos estudios observacionales sugieren una relación entre la ingesta de potasio y la salud ósea, no se puede establecer si existe una relación causa y efecto.
Los mecanismos por los cuales el potasio podría influir en la salud ósea son pocos conocidos. Las dietas modernas (occidentales) tienden a ser relativamente bajas en fuentes de álcali (frutas y verduras) y altas en fuentes de ácido (pescado, carne y queso) (25). Cuando la cantidad de iones de bicarbonato son insuficientes para mantener el pH normal, el cuerpo es capaz de movilizar sales de calcio alcalinas desde los huesos para neutralizar los ácidos consumidos en la dieta o generados por el metabolismo (26). Debido a que las frutas y verduras son ricos en potasio y en precursores de iones de bicarbonato, aumentando su consumo puede ayudar a reducir el contenido neto de ácido de la dieta y preservar el calcio en los huesos, que de otro modo podrían ser movilizados para mantener un pH normal.
Alternativamente, la suplementación de bicarbonato de potasio podría disminuir la excreción de ácido urinario y calcio e influir en el recambio óseo — un ensayo pequeño en mujeres posmenopáusicas halló que la suplementación con bicarbonato de potasio aumenta los biomarcadores de la formación ósea y una disminución de los biomarcadores de la reabsorción ósea (27). Un ensayo controlado de dos años, aleatorio, doble-ciego, en 201 adultos mayores sin osteoporosis (edad media, 69 años) encontró evidencia de aumento de la columna lumbar, cadera, cuello femoral, y DMO total del cuerpo, así como DMO trabecular del radio y tibia, con citrato de potasio suplementario (2,340 mg/day) en comparación con el placebo (28). También se encontró que el citrato de potasio aumenta la concentración sérica del propéptido N-terminal del procolágeno tipo I (PINP) — un marcador de la formación ósea — y reduce la concentración urinaria del telopéptido N del colágeno tipo I (NTX) — un marcador de reabsorción ósea (28). Otro ensayo de tres meses, aleatorio, controlado con placebo en 244 adultos (≥50 años) examinó el efecto del bicarbonato de potasio oral, ya sea a 39 mg/kg/día o 58.5 mg/kg/día, en marcadores de recambio óseo (29). Ambos regímenes de dosificación llevaron a reducciones de la concentración de PINP en suero y en la concentración de NTX en la orina, pero la evidencia de algún efecto fue más fuerte con la dosis más baja (dosis media administrada, 3,160 mg/día) en lugar de con la dosis más alta (dosis media administrada, 4,760 mg/día). En contraste, un ensayo controlado aleatorio de dos años encontró que ni la suplementación con citrato de potasio (721 mg/día or 2,165 mg/día) ni un aumento en el consumo de frutas y verduras (300 mg/día) tuvo un impacto en los marcadores de recambio óseo o aumento de la DMO en mujeres posmenopáusicas (30). Un meta-análisis de estudios de intervención encontró que el citrato o el bicarbonato de potasio podrían reducir la excreción de ácido neto y calcio urinario, pero la evidencia de apoyar algún efecto en marcadores de recambio óseo y densidad ósea fue débil (31). El ensayo controlado, aleatorio, doble ciego, más reciente en 40 mujeres posmenopáusicas con osteopenia no encontró diferencias en los marcadores de recambio óseo durante un período de seis meses entre los que recibieron suplementos con citrato de potasio y los que tomaron un placebo (32). Los autores destacaron la posibilidad de que un efecto del suplemento de potasio podría tener un impacto en la salud ósea en un subconjunto de sujetos con ingesta baja de potasio y/o signos de acidosis de bajo grado. En este estudio, todos los participantes recibieron suplementos diarios de carbonato de calcio (500 mg/día) y vitamina D (10 µg/día).
En general, el hecho de que consumir frutas y verduras ricas en potasio pueda influir en la salud ósea y ayudar a disminuir el riesgo de osteoporosis sigue siendo incierto.
Tratamiento de Enfermedades
Hipertensión
Cuarenta y cinco por ciento de los adultos estadounidenses tienen hipertensión (niveles de presión sanguíneas ≥130/80 mm Hg) (33). La hipertensión crónica daña el corazón, los vasos sanguíneos y los riñones, lo que aumenta el riesgo de enfermedad cardíaca e infarto cerebrovascular, así como la enfermedad renal hipertensiva (34, 35). Se reconoce que las dietas modernas, que son altas en sodio y bajas en potasio, se reconocen contribuyen en gran medida a la alta prevalencia de hipertensión (véase el artículo sobre Sodio). A diferencia de los recordatorios dietéticos de 24 horas, las recolecciones de orina de 24 horas proporcionan estimaciones exactas de ingestas dietéticas de sodio y potasio (36). Un análisis de la Encuesta de Evaluación Nacional de Salud y Nutrición (NHANES) estadounidense de 2014 mostró un aumento en la presión arterial sistólica al aumentar la excreción de sodio y el aumentar la proporción de sodio a potasio en la orina (37). En este estudio, el cuartil más alto versus el más bajo de la excreción urinaria de potasio (valores medios, 3,043 mg/día versus 1,484 mg/día) se asoció con un riesgo 62% menor de hipertensión (37).
El ensayo de los Enfoques Dietéticos para Detener la Hipertensión (DASH) proporcionó evidencia del efecto reductor de la presión arterial de una dieta rica en potasio y calcio, modestamente alta en proteína, y baja en grasas totales, grasas saturadas, colesterol, carnes rojas, dulces, y bebidas con azúcar comparada con la dieta típica estadounidense (38). De hecho, en comparación con la dieta de control que proporcionó sólo 3.5 porciones/día de frutas y verduras y 1,700 mg/día de potasio, la adherencia a la dieta DASH que incluyó 8.5 porciones/día de frutas y vegetales y 4,100 mg/día de potasio redujo la presión arterial sistólica/diastólica por un promedio de 11.4/5.5 mm Hg en individuos con hipertensión y de 3.5/2.1 mm Hg en aquellos sin hipertensión (38). Un meta-análisis del 2014 de 17 ensayos controlados aleatorios que examinó el efecto de la dieta DASH en comparación con una dieta de control en un total de 2,561 adultos encontró reducciones generales en la presión arterial sistólica y diastólica en 6.7 mm Hg y 3.5 mm Hg, respectivamente (39). Por muy efectiva que sea la dieta DASH, los efectos de disminución de la presión arterial difícilmente pueden atribuirse solamente a las ingestas de potasio (40).
Un meta-análisis del 2015 de 15 ensayos controlados aleatorios, que incluyó 917 individuos, evaluó los efectos del aumento de la ingesta de potasio, principalmente en forma de suplementos de cloruro de potasio (KCl) en la presión arterial (41). Trece estudios incluyeron participantes hipertensos que no estuvieran tomando medicamentos antihipertensiva y dos estudios incluyeron sujetos normotensos o en riesgo. La mayoría de los estudios utilizaron dosis suplementarias de potasio entre 2,340 y 2,535 mg/día (60-65 mmol/L). El aumento de la ingesta de potasio dio lugar a reducciones generales de la presión arterial sistólica en 4.7 mm Hg y la presión arterial sistólica en 3.5 mm Hg. El efecto reductor de la presión arterial del potasio suplementario fue más pronunciado cuando el análisis estaba limitado a individuos con hipertensión: la presión sistólica y diastólica se redujeron en 6.8 mm Hg y 4.6 mm Hg, respectivamente (41). Dos meta-análisis adicionales publicados en el 2017 también confirmaron un efecto reductor de la presión arterial del potasio suplementario. Los hallazgos sugirieron cierta evidencia de un mayor efecto cuando la ingesta basal de potasio era inferior a 3,510 mg/día (vs. ≥3,510 mg/day [90 mmol]) (42). Los meta-análisis también informaron una relación dosis-respuesta entre la ingesta de potasio y la disminución de la presión arterial (42, 43).
El potasio suplementario puede ayudar a disminuir la presión arterial, pero los suplementos de potasio sólo deben usarse en consulta con un proveedor médico (véase Suplementos). Incrementando la ingesta de potasio a los niveles recomendados (véase La Ingesta Adecuada) al consumir una dieta rica en frutas y verduras puede ayudar a disminuir la presión arterial y puede tener beneficios adicionales para la salud. La presión arterial es un marcador de riesgo cardiovascular confiable (44). Sin embargo, aunque el reducir el consumo de sodio al mismo tiempo que el incrementar la ingesta de potasio ayuda a disminuir la presión arterial (45), la evidencia actual sugiere que el asesoramiento dietético y las intervenciones de apoyo pueden no ser suficientes para brindar beneficios cardiovasculares en individuos con hipertensión (46).
Fuentes
Fuentes alimenticias
Las fuentes más ricas de potasio son las frutas y verduras. Las nueces, semillas, y productos lácteos también son buenas fuentes de potasio. Una encuesta dietética en los EE.UU. indicó que la ingesta promedio de potasio en la dieta fue de 2,408 mg/día para mujeres adultas y de 3,172 mg/día para hombres adultos (47). Debido a que muchos individuos en la población consumen potasio en cantidades muy por debajo de la IA y debido a que el subconsumo de potasio está vinculado a efectos adversos para la salud, el potasio ha sido reconocido como un "nutriente de preocupación de la salud pública" en las Directrices Dietarías para los Americanos del 2015-2020. En el 2016, la Administración de Drogas y Alimentos (FDA) requirió que los fabricantes mostraran el contenido de potasio de los alimentos en la etiqueta de Información Nutricional de los alimentos (48).
Algunas fuentes dietéticas de potasio relativamente buenas se enumeran en la Tabla 2, junto con su contenido de potasio en miligramos (mg). Para más información sobre el contenido nutricional de los alimentos, busque en la base de datos de composición de alimentos del USDA (49).
| Alimento | Porción | Potasio (mg) |
|---|---|---|
| Papa, horneada, con cáscara | 1 mediana | 926 |
| Albaricoques, secos | ½ taza | 755 |
| Hojas de remolacha, cocidos, hervidos | ½ taza | 654 |
| Ciruelas, secas (ciruela pasa) | ½ taza | 637 |
| Pasas | ½ taza | 598 |
| Yogurt, natural, bajo en grasa | 8 onzas | 531 |
| Habas, cocidas | ½ taza | 478 |
| Calabaza bellota, cocida | ½ taza (en cubos) | 448 |
| Plátano | 1 mediana | 422 |
| Espinaca, cocida | ½ taza | 419 |
| Jugo de tomate | 6 onzas fluidas | 395 |
| Jugo de naranja | 6 onzas fluidas | 372 |
| Alcachofas, cocidas | 1 mediano | 343 |
| 100% Jugo de ciruela | 6 onzas fluidas | 322 |
| Melazas | 1 cucharada | 293 |
| Tomate | 1 mediana | 292 |
| Pistachos | 1 onza | 285 |
| Leche | 8 onzas | 281 |
| Naranja | 1 mediana | 238 |
| Almendras | 1 onza | 208 |
| Semillas de girasol | 1 onza | 137 |
| Huevo, entero, cocido | 1 grande | 81 |
Suplementos
Los suplementos multivitamínicos y minerales en los EE.UU. no contienen más de 99 mg de potasio por porción (50). Un miliequivalente (mEq) o un milimol (mmol) corresponde a aproximadamente 39 mg de potasio. Las dosis más altas de potasio suplementario generalmente se prescriben para prevenir y tratar el agotamiento del potasio y la hipokalemia. El uso de suplementos de potasio más potentes en la deficiencia de potasio requiere una estrecha supervisión de las concentraciones séricas de potasio. El potasio está disponible en diferentes formas suplementarias, incluyendo el cloruro de potasio, citrato de potasio, gluconato de potasio, bicarbonato de potasio, aspartato de potasio y orotato de potasio (50). Debido a la posibilidad de graves efectos secundarios, uno debe buscar consulta médica antes de decidir usar un suplemento de potasio (véase Seguridad). La mejor manera de aumentar la ingesta de potasio de uno es aumentando el consumo de alimentos y bebidas ricos en potasio (50).
Finalmente, muchos sustitutos de sal contienen cloruro de potasio, y el acesulfamo de potasio (Ace-K) es un endulcorante de uso general aprobado por la FDA.
Seguridad
Toxicidad
Las concentraciones séricas de potasio anormalmente elevadas se conocen como hiperkalemia. La hiperkalemia ocurre cuando la ingesta de potasio excede la capacidad de los riñones para eliminarlo. La insuficiencia renal aguda o crónica, el uso de diuréticos ahorradores de potasio y la insuficiente secreción de aldosterona (hipoaldosteronismo) puede resultar en la acumulación de potasio debido a una disminución de la excreción urinaria de potasio. Las dosis orales de potasio >18 g tomadas al mismo tiempo en individuos que no están acostumbrados a ingestas elevadas pueden provocar hiperkalemia severa, incluso en aquellos con función renal normal (6, 50). La hiperkalemia también puede deberse a un cambio de potasio intracelular en la circulación, que puede ocurrir con la ruptura de glóbulos rojos (hemólisis) o daño tisular (p. ej., trauma o quemaduras graves). Los síntomas de hiperkalemia pueden incluir hormigueo en las manos y los pies, debilidad muscular y parálisis temporal. La complicación más seria de hiperkalemia es el desarrollo de un ritmo anormal cardíaco (arritmia cardíaca), que puede provocar un paro cardíaco (51). Un meta-análisis de estudios controlados aleatorios mostró que la frecuencia cardíaca en adultos sanos era poco probable que se viera afectada por el uso crónico de potasio suplementario con una dosis de 2 a 3 g/día (52).
Véase Interacciones con drogas/fármacos para una discusión de los medicamentos que aumentan el riesgo de hiperkalemia.
Reacciones adversas a los suplementos de potasio
Los síntomas gastrointestinales son los efectos secundarios más comunes de los suplementos de potasio, como náusea, vómito, molestias abdominales y diarrea. La ulceración intestinal ha sido reportada después del uso de tabletas de cloruro de potasio con recubrimiento entérico. Tomar potasio con las comidas o tomar una forma microencapsulada de potasio puede reducir los efectos secundarios gastrointestinales (50). Ocasionalmente pueden aparecer erupciones. La reacción adversa más severa a la suplementación con potasio es la hiperkalemia, pero es poco frecuente en sujetos con función renal normal (véase Toxicidad). Los individuos con función renal anormal y aquellos que toman medicamentos ahorradores de potasio (véase Interacciones con drogas/fármacos) deben ser monitoreados de cerca para prevenir la hiperkalemia (50, 53).
Interacciones con drogas/fármacos
La Tabla 3 enumera las clases de medicamentos que se sabe que aumentan el riesgo de hiperkalemia (potasio sérico elevado) en pacientes que también usan suplementos de potasio (50, 51, 54).
| Familia de Medicamentos | Ejemplos Específicos |
|---|---|
| Inhibidores de la enzima convertidora de angiotensina (ECA) | Captopril (Capoten), enalapril (Vasotec), fosinopril (Monopril), ramipril (Altace) |
| Bloqueadores de receptores de angiotensina | Losartán (Cozaar), valsartán (Diovan), irbesartán (Avapro), candesartán (Atacand) |
| Anticoagulant | Heparina |
| Agentes antihipertensivos | β-bloqueadores, α-bloqueadores |
| Agentes antiinfecciosos | Trimetoprim-sulfamethoxazol, pentamidina |
| Glucósido cardíaco | Digitales |
| Agentes antiinflamatorios no esteroideos (AINE) | Indometacina, ibuprofeno, ketorolaco |
| Diuréticos ahorradores de potasio | espironolactona (Aldactone), triamtereneo (Dyrenium), amilorida (Midamor) |
Se sabe que varias clases de medicamentos inducen hipokalemia (potasio sérico bajo; Tabla 4; 55). En la ausencia de tratamiento, la hipokalemia puede tener complicaciones graves e incluso ser mortal (véase Deficiencia). Varios mecanismos explican cómo ciertos medicamentos pueden llevar al agotamiento de potasio. Por ejemplo, los diuréticos tanto de asa como de tiazida aumentan la excreción urinaria de potasio. Los corticoides causan retención de sodio que conduce a un aumento compensatorio en la excreción urinaria de potasio. Las penicilinas formuladas como sales de sodio también estimulan la excreción de potasio. Varios medicamentos, incluidos los aminoglucósidos, los agentes antifúngicos (anfotericina B, fluconazol), y el cisplatino, pueden dañar el epitelio tubular renal y provocar una pérdida severa de potasio. Antibióticos de tetraclicina obsoletos se han relacionado con trastornos electrolitos.
| Familia de Medicamentos | Ejemplos Específicos |
|---|---|
| Aminoglucósidos | amikacina (Amikin), gentamicina (Garamycin), kanamicina (Kantrex), tobramicina (Nebcyn), estreptomicina |
| Antibióticos |
Penicilinas: penicilina G sódica (Pfizerpen), mezlocilina (Mezlin), carbenicilina (Geocilina), ticarcilina (Ticar) Tetraciclinas (cuando están desactualizadas) |
| Agentes anticangerígenos | cisplatino (Platinol-AQ) |
| Agentes antifúngicos | anfotericina B (Abelcet, Amphotec, AmBisome, Amphocin, Fungizone), fluconazol (Diflucan) |
| Agonistas β-adrenérgicos | albuterol (Salbutamol, Ventolin), bitolterol (Tornalate), metaproterenol (Alupent) |
|
Diuréticos |
Diuréticos de asa: bumetanida (Bumex), ácido etacrínico (Edecrin), furosemida (Lasix), torsemida (Demadex) Diuréticos de tiazida: Acetazolamida, tiazidas, clortalidona (Hygroton), indapamida (Lozol), metolazona (Zaroxolyn), clortiazida (Diuril) |
|
Mineralocorticoides |
fludocortisona (Florinef), hidrocortisona (Cortef), cortisona (Cortona), prednisona (Deltasona) Sustancias con efectos mineralocorticoides: regaliz, carbenoxolona, gosipol |
| Otro | metilxantinas (e.g., teofilina), sulfonato sódico de poliestireno, fosfatos de sodio, cafeína |
Recomendación del LPI
Existe evidencia sustancial que sugiere que una dieta rica en alimentos y bebidas ricas en potasio pueden estar asociadas con menores riesgos de accidente cerebrovascular, hipertensión, cálculos renales y posiblemente osteoporosis. Sin embargo, actualmente no hay pruebas suficientes para establecer una relación causal entre las ingestas de potasio y el riesgo de estas condiciones crónicas (10). Como consecuencia, las ingestas medias de potasio observadas en personas aparentemente sanas se utilizaron para establecer ingestas adecuadas (IA) por edad/etapa de la vida en la reciente revisión de las Ingestas Dietéticas de Referencia para el potasio. Los valores de la IA son 2.6 g/día para las mujeres y 3.4 g/día para los hombres (véase La Ingesta Adecuada).
Las frutas y verduras se encuentran entre las fuentes más ricas de potasio dietario, y una gran cantidad de evidencia respalda la asociación de un mayor consumo de frutas y verduras con un riesgo reducido de enfermedad cardiovascular. El Instituto Linus Pauling (LPI) recomienda el consumo de una dieta rica en alimentos ricos en potasio (véase Fuentes), especialmente frutas, verduras, nueces y productos lácteos para asegurar una ingesta adecuada de potasio.
Adultos mayores (>50 años)
Una dieta rica en frutas y verduras que ofrezca 2.6-3.4 g/día de potasio (véase La Ingesta Adecuada) debe contribuir a mantener un bajo riesgo de enfermedad crónica en adultos mayores generalmente saludables. Esta recomendación no se aplica a las personas a las que se les ha recomendado que limiten el consumo de potasio por parte de un profesional de la salud (véase Seguridad).
Autores y Críticos
Originalmente escrito en 2001 por:
Jane Higdon, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Febrero de 2004 por:
Jane Higdon, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Diciembre de 2010 por:
Victoria J. Drake, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Abril de 2019 por:
Barbara Delage, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Revisado en Abril de 2019 por:
Connie M. Weaver, Ph.D.
Profesor Distinguido y Director de Alimentos y Nutrición
Universidad de Purdue
Traducido al Español en 2019 por:
Natsumi Then Simazaki
Instituto Linus Pauling
Universidad Estatal de Oregon
Originalmente traducido al español en 2012 por Guillermo Sandoval y editado por Andrew Quest (Ph.D.) y Lisette Leyton (Ph.D.), todos provenientes de la Universidad de Chile. Estos esfuerzos fueron patrocinados por el projecto Anillo #ACT1111, CONICYT-Chile, programa PIA.
Derechos de autoría 2001-2026 Instituto Linus Pauling
Figure Alternative Text
Figure 1. A simplified model of the Na+/K+ATPase pump
The figure illustrates how the Na+/K+ ATPase pump maintains membrane potential by actively transporting ions across the plasma membrane. Sodium (Na+) concentration is 145 mM outside the cell and 12 mM inside the cell, while potassium (K+) is 4 mM outside the cell and 150 mM inside the cell. The Na+/K+ATPase pump uses ATP to transport three sodium ions out of the cell and two potassium ions into the cell. The figure shows the pump cycle, with ATP binding, phosphorylation, conformational changes in the enzyme, and ion exchange between the extracellular milieu and cytoplasm.
Referencias
- Bailey JL, Sands JM, Franch HA. Water, electrolytes, and acid — Base Metabolism In: Ross AC, Caballero B, Cousins RJ, Tucker KL, Ziegler TR, eds. Modern Nutrition in Health and Disease: Lippincott Williams & Wilkins; 2014:102-132.
- Clausen T. Quantification of Na+,K+ pumps and their transport rate in skeletal muscle: functional significance. J Gen Physiol. 2013;142(4):327-345. (PubMed)
- Larsen BR, Stoica A, MacAulay N. Managing brain extracellular K(+) during neuronal activity: the physiological role of the Na(+)/K(+)-ATPase subunit isoforms. Front Physiol. 2016;7:141. (PubMed)
- Shattock MJ, Ottolia M, Bers DM, et al. Na+/Ca2+ exchange and Na+/K+-ATPase in the heart. J Physiol. 2015;593(6):1361-1382. (PubMed)
- Sheng H-W. Sodium, chloride and potassium. In: Stipanuk M, ed. Biochemical and Physiological Aspects of Human Nutrition. Philadelphia: W.B. Saunders Company; 2000:686-710.
- Food and Nutrition Board, Institute of Medicine. Potassium. Dietary Reference Intakes for Water, Potassium, Sodium, Chloride, and Sulfate. Washington, D.C.: National Academies Press; 2005:186-268. (The National Academies Press)
- Mumoli N, Cei M. Licorice-induced hypokalemia. Int J Cardiol. 2008;124(3):e42-44. (PubMed)
- Walker BR, Edwards CR. Licorice-induced hypertension and syndromes of apparent mineralocorticoid excess. Endocrinol Metab Clin North Am. 1994;23(2):359-377. (PubMed)
- Food and Nutrition Board, National Academy of Medicine. Dietary Reference Intakes for Sodium and Potassium - uncorrected proofs. The National Academies of Sciences, Engineering, and Medicine. Washington, D.C.: The National Academies Press; 2019. (The National Academies Press)
- Newberry SJ, Chung M, Anderson CAM, et al. AHRQ Comparative Effectiveness Reviews. Sodium and potassium intake: effects on chronic disease outcomes and risks. Rockville (MD): Agency for Healthcare Research and Quality (US); 2018. (PubMed)
- Food and Nutrition Board, National Academy of Medicine. Potassium: Dietary Reference Intakes based on chronic disease. Dietary Reference Intakes for Sodium and Potassium - uncorrected proofs. The National Academies of Sciences, Engineering, and Medicine. Washington, D.C.: National Academy Press; 2019:121-154. (The National Academies Press)
- Weaver CM. Potassium and health. Adv Nutr. 2013;4(3):368s-377s. (PubMed)
- Young DB, Lin H, McCabe RD. Potassium's cardiovascular protective mechanisms. Am J Physiol. 1995;268(4 Pt 2):R825-837. (PubMed)
- Aburto NJ, Ziolkovska A, Hooper L, Elliott P, Cappuccio FP, Meerpohl JJ. Effect of lower sodium intake on health: systematic review and meta-analyses. BMJ. 2013;346:f1326. (PubMed)
- Jayedi A, Ghomashi F, Zargar MS, Shab-Bidar S. Dietary sodium, sodium-to-potassium ratio, and risk of stroke: A systematic review and nonlinear dose-response meta-analysis. Clin Nutr. 2018; doi: 10.1016/j.clnu.2018.05.017. [Epub ahead of print]. (PubMed)
- Aburto NJ, Hanson S, Gutierrez H, Hooper L, Elliott P, Cappuccio FP. Effect of increased potassium intake on cardiovascular risk factors and disease: systematic review and meta-analyses. BMJ. 2013;346:f1378. (PubMed)
- Vinceti M, Filippini T, Crippa A, de Sesmaisons A, Wise LA, Orsini N. Meta-analysis of potassium intake and the risk of stroke. J Am Heart Assoc. 2016;5(10). (PubMed)
- Trinchieri A, Zanetti G, Curro A, Lizzano R. Effect of potential renal acid load of foods on calcium metabolism of renal calcium stone formers. Eur Urol. 2001;39 Suppl 2:33-36; discussion 36-37. (PubMed)
- Lemann J, Jr., Pleuss JA, Gray RW. Potassium causes calcium retention in healthy adults. J Nutr. 1993;123(9):1623-1626. (PubMed)
- Morris RC, Jr., Schmidlin O, Tanaka M, Forman A, Frassetto L, Sebastian A. Differing effects of supplemental KCl and KHCO3: pathophysiological and clinical implications. Semin Nephrol. 1999;19(5):487-493. (PubMed)
- Ferraro PM, Mandel EI, Curhan GC, Gambaro G, Taylor EN. Dietary protein and potassium, diet-dependent net acid load, and risk of incident kidney stones. Clin J Am Soc Nephrol. 2016;11(10):1834-1844. (PubMed)
- Suarez M, Youssef RF. Potassium citrate: treatment and prevention of recurrent calcium nephrolithiasis. J Clin Nephrol Res. 2015;2(1).
- Hayhoe RP, Lentjes MA, Luben RN, Khaw KT, Welch AA. Dietary magnesium and potassium intakes and circulating magnesium are associated with heel bone ultrasound attenuation and osteoporotic fracture risk in the EPIC-Norfolk cohort study. Am J Clin Nutr. 2015;102(2):376-384. (PubMed)
- Kong SH, Kim JH, Hong AR, Lee JH, Kim SW, Shin CS. Dietary potassium intake is beneficial to bone health in a low calcium intake population: the Korean National Health and Nutrition Examination Survey (KNHANES) (2008-2011). Osteoporos Int. 2017;28(5):1577-1585. (PubMed)
- Fenton TR, Eliasziw M, Lyon AW, Tough SC, Hanley DA. Meta-analysis of the quantity of calcium excretion associated with the net acid excretion of the modern diet under the acid-ash diet hypothesis. Am J Clin Nutr. 2008;88(4):1159-1166. (PubMed)
- Morris RC, Jr., Frassetto LA, Schmidlin O, Forman A, Sabastian A. Expression of osteoporosis as determined by diet-disordered electrolyte and acid-base metabolism. In: Burckhardt P, Dawson-Hughes B, Heaney R, eds. Nutritional Aspects of Osteoporosis. San Diego: Academic Press; 2001:357-378.
- Sebastian A, Harris ST, Ottaway JH, Todd KM, Morris RC, Jr. Improved mineral balance and skeletal metabolism in postmenopausal women treated with potassium bicarbonate. N Engl J Med. 1994;330(25):1776-1781. (PubMed)
- Jehle S, Hulter HN, Krapf R. Effect of potassium citrate on bone density, microarchitecture, and fracture risk in healthy older adults without osteoporosis: a randomized controlled trial. J Clin Endocrinol Metab. 2013;98(1):207-217. (PubMed)
- Dawson-Hughes B, Harris SS, Palermo NJ, et al. Potassium bicarbonate supplementation lowers bone turnover and calcium excretion in older men and women: a randomized dose-finding trial. J Bone Miner Res. 2015;30(11):2103-2111. (PubMed)
- Macdonald HM, Black AJ, Aucott L, et al. Effect of potassium citrate supplementation or increased fruit and vegetable intake on bone metabolism in healthy postmenopausal women: a randomized controlled trial. Am J Clin Nutr. 2008;88(2):465-474. (PubMed)
- Lambert H, Frassetto L, Moore JB, et al. The effect of supplementation with alkaline potassium salts on bone metabolism: a meta-analysis. Osteoporos Int. 2015;26(4):1311-1318. (PubMed)
- Granchi D, Caudarella R, Ripamonti C, et al. Potassium citrate supplementation decreases the biochemical markers of bone loss in a group of osteopenic women: the results of a randomized, double-blind, placebo-controlled pilot study. Nutrients. 2018;10(9). (PubMed)
- Centers for Disease Control and Prevention. High Blood Pressure Facts. November 2016. Available at: https://www.cdc.gov/bloodpressure/facts.htm. Accessed 11/30/18.
- Mente A, O'Donnell M, Rangarajan S, et al. Associations of urinary sodium excretion with cardiovascular events in individuals with and without hypertension: a pooled analysis of data from four studies. Lancet. 2016;388(10043):465-475. (PubMed)
- Sanghavi S, Vassalotti JA. Dietary sodium: a therapeutic target in the treatment of hypertension and CKD. J Ren Nutr. 2013;23(3):223-227. (PubMed)
- Cogswell ME, Loria CM, Terry AL, et al. Estimated 24-hour urinary sodium and potassium excretion in US adults. JAMA. 2018;319(12):1209-1220. (PubMed)
- Jackson SL, Cogswell ME, Zhao L, et al. Association between urinary sodium and potassium excretion and blood pressure among adults in the United States: National Health and Nutrition Examination Survey, 2014. Circulation. 2018;137(3):237-246. (PubMed)
- Appel LJ, Moore TJ, Obarzanek E, et al. A clinical trial of the effects of dietary patterns on blood pressure. DASH Collaborative Research Group. N Engl J Med. 1997;336(16):1117-1124. (PubMed)
- Saneei P, Salehi-Abargouei A, Esmaillzadeh A, Azadbakht L. Influence of Dietary Approaches to Stop Hypertension (DASH) diet on blood pressure: a systematic review and meta-analysis on randomized controlled trials. Nutr Metab Cardiovasc Dis. 2014;24(12):1253-1261. (PubMed)
- Weaver CM, Stone MS, Lobene AJ, Cladis DP, Hodges JK. What is the evidence base for a potassium requirement? Nutr Today. 2018;53(5):184-195. (PubMed)
- Binia A, Jaeger J, Hu Y, Singh A, Zimmermann D. Daily potassium intake and sodium-to-potassium ratio in the reduction of blood pressure: a meta-analysis of randomized controlled trials. J Hypertens. 2015;33(8):1509-1520. (PubMed)
- Filippini T, Violi F, D'Amico R, Vinceti M. The effect of potassium supplementation on blood pressure in hypertensive subjects: A systematic review and meta-analysis. Int J Cardiol. 2017;230:127-135. (PubMed)
- Poorolajal J, Zeraati F, Soltanian AR, Sheikh V, Hooshmand E, Maleki A. Oral potassium supplementation for management of essential hypertension: A meta-analysis of randomized controlled trials. PLoS One. 2017;12(4):e0174967. (PubMed)
- Viera AJ. Screening for hypertension and lowering blood pressure for prevention of cardiovascular disease events. Med Clin North Am. 2017;101(4):701-712. (PubMed)
- Appel LJ, Giles TD, Black HR, et al. ASH position paper: dietary approaches to lower blood pressure. J Am Soc Hypertens. 2010;4(2):79-89. (PubMed)
- Adler AJ, Taylor F, Martin N, Gottlieb S, Taylor RS, Ebrahim S. Reduced dietary salt for the prevention of cardiovascular disease. Cochrane Database Syst Rev. 2014(12):Cd009217. (PubMed)
- Hoy MK, Goldman JD. Potassium Intake of the US Population: What We Eat In America, NHANES 2009-2010. 2012.
- Food and Drug Administration. Food Labeling: Revision of the Nutrition and Supplement Facts Labels. Available at: https://www.regulations.gov/document?D=FDA-2012-N-1210-0875. Accessed 12/12/18.
- US Department of Agriculture ARS. USDA National Nutrient Database for Standard Reference, Release 22. 2009. Available at: http://www.nal.usda.gov/fnic/foodcomp/search/. Accessed 3/15/10.
- Hendler SS, Rorvik DR. PDR for Nutrititional Supplements. Montvale: Thomson Reuters; 2008.
- Mandal AK. Hypokalemia and hyperkalemia. Med Clin North Am. 1997;81(3):611-639. (PubMed)
- Gijsbers L, Molenberg FJ, Bakker SJ, Geleijnse JM. Potassium supplementation and heart rate: A meta-analysis of randomized controlled trials. Nutr Metab Cardiovasc Dis. 2016;26(8):674-682. (PubMed)
- Gennari FJ. Hypokalemia. N Engl J Med. 1998;339(7):451-458. (PubMed)
- Natural Medicines. Potassium/Professional Monograph/Interactions with Drugs. June 26, 2018. Available at: https://naturalmedicines.therapeuticresearch.com/. Accessed 11/19/18.
- Natural Medicines. Potassium/Professional Monograph/Nutrient Depletion. June 26, 2018. Available at: https://naturalmedicines.therapeuticresearch.com/. Accessed 11/19/18.
Exclusión de Responsabilidades
El Centro de Informaciones sobre Micronutrientes del Instituto Linus Pauling entrega información científica relacionado con aspectos de importancia en salud pública de factores dietéticos, suplementos, comestibles y bebidas para el público en general. Esta información se entrega con el entendimiento que ni el autor ni la imprenta están entregando consejos de naturaleza médica, psicológica o nutricional. La información no debe ser usada para reemplazar la consulta con profesionales competentes en el área de cuidado de salud o de nutrición.
La información entregada con relación a factores y suplementos dietéticos, comestibles, y bebestibles, contenida en este sitio web, no cubre todos los usos, acciones, precauciones, efectos secundarios, e interacciones posibles. No debe ser considerado como consejo nutricional o médico para resolver problemas individuales. La responsabilidad legal por las acciones individuales u omisiones que se derivan del uso de este sitio está expresamente excluida.
No se puede copiar, modificar, distribuir, transmitir, realizar, publicar o vender ninguno de los materiales sujetos a derechos de autoría de este sitio web. Puede enlazar a este sitio web, pero debe incluir la siguiente declaración:
"Este enlace lleva a un sitio web proporcionado por el Instituto Linus Pauling en la Universidad Estatal de Oregon. [Su nombre] no está afiliado ni respaldado por el Instituto Linus Pauling o la Universidad Estatal de Oregon."