Resumen
- El hierro es un componente esencial de cientos de proteínas y enzimas que soportan funciones biológicas esenciales, como el transporte de oxígeno, la producción de energía, y la síntesis de ADN. La hemoglobina, mioglobina, los citocromos y las peroxidasas requieren un grupo hemo que contenga hierro como grupo prostético para sus actividades biológicas. (Más información)
- Debido a que el cuerpo excreta muy poco hierro, el metabolismo del hierro está estrechamente regulado. En particular, la hormona regulatoria del hierro, hepcidina, bloquea la absorción de hierro dietario, promueve la captación celular de hierro, y reduce la biodisponibilidad del hierro cuando las reservas de hierro del cuerpo son suficientes para cumplir con los requisitos. (Más información)
- El estatus del hierro puede ser evaluado en hombres sanos, y mujeres no embarazadas usando exámenes de laboratorio que miden la ferritina del suero (proteína que almacena hierro), el hierro del suero, la capacidad total de fijación del hierro, la saturación de transferrina (el transportador de hierro principal sanguíneo), y del receptor de transferrina soluble. (Más información)
- La deficiencia de hierro resulta debido a un suministro inadecuado de hierro a las células después del agotamiento de las reservas del cuerpo. La anemia microcítica ocurre cuando las reservas de hierro del cuerpo son tan bajas que la síntesis de la hemoglobina y la formación de glóbulos rojos están severamente deterioradas. (Más información)
- La deficiencia de hierro es la deficiencia nutricional más común mundialmente, afectando principalmente niños, mujeres en edad de procrear, mujeres embarazadas, donantes de sangre frecuentes, e individuos con ciertas condiciones médicas. (Más información)
- Mucho de nuestro requerimiento de hierro es satisfecho a través del reciclaje de glóbulos rojos senescentes. La ingesta diaria recomendada (IDR) del hierro es de 8 mg/día para hombres y mujeres postmenopáusicas, 18 mg/día para mujeres premenopáusicas, y 27 mg/día para mujeres embarazadas. (Más información)
- La deficiencia de hierro con o sin anemia en niños ha sido asociada con un desarrollo cognitivo pobre, un rendimiento escolar pobre, y patrones de comportamiento anormales. Evidencia limitada sugiere que la suplementación con hierro no tiene efecto en el desarrollo psicomotor y la función cognitiva de infantes anémicos deficientes de hierro menores de tres años, pero puede mejorar atención y concentración en niños mayores, adolescentes, y mujeres con anemia y/o deficiencia de hierro. (Más información)
- El hierro hemo proviene de la hemoglobina y mioglobina en fuentes alimenticias de origen animal y representa el 10%-15% de la ingesta dietaría total del hierro en consumidores de carne. Sin embargo, debido a que es mejor absorbido que el hierro no hemo encontrado en ambas fuentes de origen animal y vegetal, el hierro hemo contribuye hasta un 40% del hierro total absorbido. (Más información)
- La deposición tóxica de hierro en órganos vitales en pacientes afectados por hemocromatosis hereditaria ha sido asociada con numerosas condiciones crónicas, incluyendo cáncer de hígado y diabetes mellitus tipo 2. La ingesta incrementada de hierro hemo y/o la perdida de la homeostasis del hierro podrían también incrementar el riesgo de enfermedades crónicas en individuos sin desordenes genéticos. (Más información)
- La suplementación con hierro puede causar irritación gastrointestinal, nausea, vomito, diarrea, o constipación, e interfiere con la absorción y eficacia de ciertos medicamentos, incluyendo antibióticos y fármacos usados para tratar la osteoporosis, hipotiroidismo, o los síntomas de la enfermedad de Parkinson. (Más información)
El hierro es el cuarto elemento más abundante en la corteza terrestre y uno de los micronutrientes mejor estudiados en la ciencia de la nutrición (1, 2). Es un elemento clave en el metabolismo de todos los organismos vivos. El hierro existe en dos estados de oxidación biológicamente relevantes: la forma ferrosa (Fe2+) y la forma férrica (Fe3+). El hierro es un componente esencial de cientos de proteínas y enzimas que soportan funciones biológicas esenciales, como el transporte de oxígeno, la producción de energía, la síntesis de ADN, y la replicación y crecimiento celular.
Función
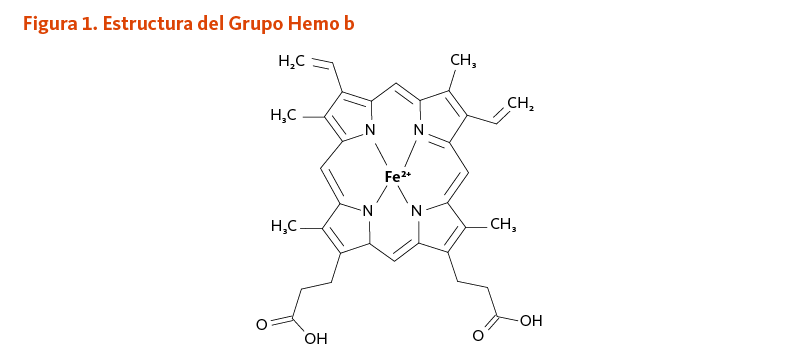
El grupo hemo es un compuesto que contiene hierro encontrado en un cierto número de moléculas biológicamente importantes (Figura 1). Algunas, pero no todas las proteínas dependientes de hierro son proteínas que contienen un grupo hemo (también llamadas hemoproteínas). Las proteínas dependientes de hierro que llevan a cabo un amplio rango de actividades biológicas pueden ser clasificadas de la siguiente manera (1, 3):
- Globina-hemo: proteínas no enzimáticas involucradas en el transporte y almacenamiento de oxigeno (p.ej., hemoglobina, mioglobina, neuroglobina)
- Enzimas hemo involucradas en el transporte de electrones (p.ej., citocromos a, b, f; citocromo c oxidasa) y/o con actividad oxidasa (p.ej., sulfito oxidasa, citocromo P450 oxidasas, mieloperoxidasa, peroxidasas, catalasa, óxido nítrico sintasa endotelial, ciclooxigenasa)
- Proteínas hierro-azufre (Fe-S) agrupadas con actividades oxidorreductasas involucradas en la producción de energía (p.ej., succinato deshidrogenasa, isocitrato deshidrogenasa, NADH deshidrogenasa, aconitasa, xantina oxidasa, ferredoxina-1) o involucradas en la replicación y reparación del ADN (ADN polimerasas, ADN helicasas)
- Enzimas no hemo que requieren hierro como un cofactor para sus actividades catalíticas (p.ej., fenilalanina, tirosina, triptófano, y lisina hidroxilasas; factor inducible por hipoxia (HIF) prolil y las asparaginil hidroxilasas; ribonucleótido reductasa)
- Las proteínas no hemo responsables del transporte y almacenamiento de hierro (p.ej., ferritina, transferrina, haptoglobina, hemopexina, lactoferrina).
Las proteínas que contienen hierro soportan un cierto número de funciones, algunas de las cuales son listadas abajo.
[Figura 1 - Clic para Agrandar]
Transporte y almacenamiento de oxígeno
Las proteínas globina-hemo son proteínas que contienen el grupo hemo involucradas en el transporte y almacenamiento de oxígeno y, en menor medida, pueden actuar como captadores de radicales libres (1). La hemoglobina es la proteína principal encontrada en los glóbulos rojos y representa alrededor de dos-tercios del hierro del cuerpo (3). El papel vital de la hemoglobina en el transporte de oxigeno desde los pulmones al resto del cuerpo proviene de su habilidad única de captar rápidamente al oxígeno durante el corto periodo de tiempo que permanece en contacto con los pulmones, y de liberar este oxígeno según sea necesario durante su circulación a través de los tejidos. La mioglobina actúa en el transporte y almacenaje de oxígeno a corto plazo en las células musculares, ayudando a igualar el suministro y la demanda de oxígeno de los músculos en funcionamiento (1). Una tercera globina llamada neuroglobina es preferencialmente expresada en el sistema nervioso central, pero su función no está bien entendida (4).
Transporte de electrones y metabolismo energético
Los citocromos son enzimas que contienen el grupo hemo y que desempeñan papeles importantes en el transporte de electrones mitocondrial requerido para la producción de energía celular y así la vida. Especialmente, los citocromos sirven como transportadores de electrones durante la síntesis de ATP, el principal compuesto de almacenaje de energía en las células. El citocromo P450 (CYP) es una familia de enzimas involucradas en el metabolismo de una serie de moléculas biológicas importantes (incluyendo ácidos orgánicos: ácidos grasos; prostaglandinas; esteroides; esteroles; y vitaminas A, D, y K), así como en la detoxificación y metabolismo de drogas y contaminantes. Enzimas no hemo que contienen hierro en el ciclo del ácido cítrico, como la NADH deshidrogenasa y la succinato deshidrogenasa, también son fundamentales para el metabolismo energético (1).
Funciones antioxidantes y pro-oxidantes beneficiales
Catalasa y algunas peroxidasas son enzimas que contienen el grupo hemo y que protegen a las células contra la acumulación de peróxido de hidrogeno, una especia reactiva de oxigeno (ERO) potencialmente dañina al catalizar una reacción que convierte al peróxido de hidrógeno en agua y oxígeno. Como parte de la respuesta inmune, algunos glóbulos blancos engullen bacterias y las exponen a las ERO con el objetivo de eliminarlas. La síntesis de una de estas ERO, el ácido hipocloroso, por porte de los neutrófilos, es catalizada por la enzima que contiene un grupo hemo mieloperoxidasa (1).
Además, en la glándula tiroides, la peroxidasa tiroidea que contiene un grupo hemo cataliza la yodación de la tiroglobulina para la producción de hormonas tiroideas tal que el metabolismo tiroideo puede verse afectado en la deficiencia de hierro y en la anemia por deficiencia de hierro (véase Interacción con Nutrientes).
Detección de oxígeno
La insuficiencia de oxígeno (hipoxia), como la que experimentan los que viven en altitudes elevadas o los que sufren de enfermedades pulmonares crónicas, induce respuestas fisiológicas compensatorias, incluyendo un incremento en la formación de glóbulos rojos (eritropoyesis), un incremento del crecimiento de vasos sanguíneos (angiogénesis), y un incremento en la producción de enzimas utilizadas en el metabolismo anaeróbico. La hipoxia es también observada en condiciones patológicas como isquemia/accidente cerebrovascular y trastornos inflamatorios. Bajo condiciones hipóxicas, los factores de transcripción conocidos como factores inducibles por hipoxia (HIF) se unen a elementos de respuesta en los genes que codifican para varias proteínas involucradas en las respuestas compensatorias a la hipoxia e incrementan su síntesis. Enzimas dependientes de hierro de la familia dioxigenasa, HIF prolil hidroxilasas y asparaginil hidroxilasa (factor inhibidor de HIF-1 [FIH-1]), han sido implicadas en la regulación de los HIF. Cuando la tensión de oxígeno celular es adecuada, subunidades HIF-α recién sintetizadas (HIF-1α, HIF-2α, HIF-3α) son modificadas por la enzima prolil hidroxilasa en un proceso dependiente de hierro/2-oxoglutarato que tiene por objetivo la rápida degradación del HIF-α. La hidroxilación de asparaginil inducida por el FIH-1 del HIF-α perjudica el reclutamiento de co-activadores para el complejo transcripcional HIF-α y por lo tanto previene la actividad transcripcional de HIF-α. Cuando la tensión de oxígeno celular cae por debajo del umbral crítico, la prolil hidroxilasa ya no puede marcar a HIF-α para su degradación, permitiendo a la HIF-α unirse a la HIF-1β y formar un factor de transcripción capaz de entrar en el núcleo y unirse a elementos de respuesta hipóxica (ERH) específicos en los genes diana como el gen de la eritropoyetina (EPO) (5).
Replicación y reparación del ADN
Las ribonucleótido reductasas (RNR) son enzimas dependientes de hierro que catalizan la síntesis de desoxirribonucleótidos necesaria para la replicación del ADN. Las RNR también facilitan la reparación del ADN en respuesta al daño del ADN. Otras enzimas esenciales para la síntesis y reparación del ADN, como las ADN polimerasas y ADN helicasas, son proteínas Fe-S agrupadas. Aunque los mecanismos subyacentes aún no están claros, se encontró que el agotamiento de hierro intracelular inhibe la progresión del ciclo, crecimiento y división celular. La inhibición de la síntesis hemo también indujo la detención del ciclo celular en células de cáncer de mama (6).
El hierro es requerido para un cierto número de funciones vitales adicionales incluyendo, el crecimiento, reproducción, curación y función inmune.
Regulación
Regulación sistémica de la homeostasis del hierro
Mientras que el hierro es un mineral esencial, es potencialmente toxico debido a que el hierro libre dentro de la célula puede llevar a la generación de radicales libres causando estrés oxidativo y daño celular. Por lo tanto, es importante para el cuerpo el regular sistemáticamente la homeostasis del hierro. El cuerpo regula estrechamente el transporte de hierro a lo largo de varios compartimientos corporales, tales como los glóbulos rojos en desarrollo (eritroblastos), macrófagos circulantes, células hepáticas (hepatocitos) que almacenan hierro, y otros tejidos (7). Las concentraciones de hierro intracelulares son reguladas de acuerdo con las necesidades de hierro del cuerpo (véase abajo), pero las señales extracelulares también regulan la homeostasis del hierro en el cuerpo a través de la acción de la hepcidina.
La hepcidina, una hormona peptídica principalmente sintetizada por las células del hígado es el regulador clave de la homeostasis sistémica del hierro. La hepcidina puede inducir la internalización y degradación de la proteína de eflujo de hierro, ferroportina-1; la ferroportina-1 regula la liberación de hierro proveniente de ciertas células, como los enterocitos, hepatocitos, y macrófagos recicladores de hierro, al plasma (8). Cuando la concentración de hierro es baja y en situaciones de anemia por deficiencia de hierro, la expresión de hepcidina es mínima, permitiendo la absorción de hierro de la dieta y la movilización de hierro de reservas corporales. En contraste, cuando existen reservas de hierro suficientes o en el caso de una sobrecarga de hierro, la hepcidina inhibe la absorción dietaría de hierro, promueve el secuestro de hierro celular, y reduce la biodisponibilidad del hierro. La expresión de hepcidina es positivamente regulada en condiciones de inflamación y estrés en el retículo endoplásmico y es negativamente regulada en la hipoxia (9). En la hemocromatosis tipo 2B, la deficiencia en hepcidina debido a mutaciones en el gen de la hepcidina, HAMP, causa una acumulación de hierro anormal en los tejidos (véase Sobrecarga de Hierro). Debe notarse que también se piensa que la hepcidina tiene un papel antimicrobiano importante en la respuesta inmune innata al limitar la disponibilidad del hierro a los microorganismos invasores (véase Defensa de retención de hierro durante la infección) (10).
Regulación de hierro intracelular
Los elementos de respuesta al hierro (IRE) son secuencias cortas de nucleótidos encontradas en los ARN mensajeros (ARNm) que codifican para las proteínas clave en la regulación del almacenamiento, transporte y utilización del hierro. Las proteínas reguladoras del hierro (IRP: IRP-1, IRP-2) pueden unirse a los IRE y controlar la estabilidad y traducción del ARNm, de este modo regulando la síntesis de proteínas específicas, como la ferritina (proteína de almacenamiento del hierro) y el receptor-1 de la transferrina (TfR; controla la absorción de hierro celular) (1, 2).
Cuando el suministro de hierro es bajo, el hierro no se hace disponible para su almacenamiento o liberación al plasma. Menos hierro se une a las IRP, permitiendo la unión de IRP a los IRE. La unión de IRP a los IRE localizada en el extremo 5’ de los ARNm que codifican para la ferritina y ferroportina-1 (proteína de eflujo de hierro) inhibe la traducción y la síntesis proteica del ARNm. La traducción del ARNm que codifica para la enzima reguladora clave y la síntesis del grupo hemo en glóbulos rojos inmaduros es también reducida para conservar hierro. En contraste, la unión de IRP a IRE en el extremo 3’ de los ARNm que codifican para el TfR y el transportador de metal divalente-1 (DMT1) estimula la síntesis de transportadores de hierro, incrementando por lo tanto la absorción de hierro en las células (1, 2).
Cuando el suministro de hierro es alto, más hierro se une a las IRP, previniendo por lo tanto la unión de IRP a los IRE en los ARNm. Esto permite una síntesis incrementada de proteínas involucradas en el almacenamiento (ferritina) y eflujo (ferroportina-1) de hierro y una síntesis disminuida de transportadores de hierro (TfR y DMT1) tal que la absorción de hierro es limitada (2). En el cerebro, se evita también que las IRP se unan al extremo 5’ del ARNm de la proteína precursora amiloidea (APP), permitiendo la expresión de APP. La APP estimula el eflujo de hierro de las neuronas mediante la estabilización de ferroportina-1. En la enfermedad de Parkinson (EP), la expresión de APP es suprimida inapropiadamente, resultando en la acumulación de hierro en las neuronas dopaminérgicas (11, 12).
Defensa de retención de hierro durante la infección
El hierro es requerido por los agentes más infecciosos para crecer y esparcirse, como también por el huésped infectado a fin de montar una respuesta inmune efectiva. Hierro suficiente es crítico para la diferenciación y proliferación de linfocitos T y para la generación de especies reactivas de oxigeno (ERO) requerida para matar los patógenos (13). Durante la infección e inflamación, la síntesis de hepcidina es regulada positivamente, las concentraciones de hierro del suero disminuyen, y las concentraciones de ferritina (la proteína que almacena el hierro) incrementan, apoyando la idea de que el secuestro de hierro a partir de los patógenos es un mecanismo de defensa importante del huésped (2).
Reciclaje de hierro
El contenido total de hierro del cuerpo en adultos se estima es de 2.3 g en mujeres y 3.8 g en hombres (2). El cuerpo excreta muy poco hierro, las perdidas basales, la pérdida de sangre menstrual, y la necesidad de hierro para la síntesis de nuevos tejidos son compensados por la absorción diaria de una pequeña proporción de hierro dietario (1 a 2 mg/día). El hierro del cuerpo es principalmente encontrado en los glóbulos rojos, los cuales contienen 3.5 mg de hierro por g de hemoglobina. Los glóbulos rojos senescentes son engullidos por los macrófagos en el bazo, y alrededor de 20 mg de hierro pueden ser recuperados diariamente del reciclado del grupo hemo. El hierro liberado es depositado en la ferritina de los macrófagos del bazo o bien exportado por la ferroportina-1 (proteína de eflujo del hierro) hacia la transferrina (el transportador de hierro sanguíneo principal) que suministra hierro a otros tejidos. El reciclaje de hierro es muy eficiente, con alrededor de 35 mg reciclados diariamente (1).
Evaluación del estatus del hierro
Medidas de los suministros de hierro, hierro circulante, y parámetros hematológicos pueden ser usados para evaluar el estatus del hierro de personas saludables en la ausencia de trastornos inflamatorios, infección parasitaria, y obesidad. Biomarcadores del hierro comúnmente usados incluyen la ferritina del suero (proteína almacenadora de hierro), el hierro del suero, la capacidad total de fijación del hierro (TIBC), y la saturación de transferrina (el principal transportador de hierro sanguíneo; TSAT). El receptor soluble de transferrina (sTfR) es también un indicador del estatus del hierro cuando los suministros de hierro son agotados. En la deficiencia de hierro y en la anemia por deficiencia de hierro, la abundancia de receptores de transferrina en la superficie de células que unen la transferrina diférrica es incrementada para maximizar la absorción de hierro disponible. Por lo tanto, la concentración de sTfR generada por la escisión de los receptores de transferrina unidos a las células es incrementada en la deficiencia de hierro. Los marcadores hematológicos, incluyendo la concentración de hemoglobina, la concentración de hemoglobina corpuscular media, el volumen de glóbulos rojos promedio, y el contenido de hemoglobina reticulocitaria pueden ayudar a detectar anomalías si la anemia está presente (9, 14).
Debe notarse, que la ferritina del suero es una proteína reactiva de fase aguda que es positivamente regulada por la inflamación. Curiosamente, la concentración de hepcidina del suero es también incrementada por la inflamación para limitar la disponibilidad del hierro a los patógenos. Por lo tanto, es importante incluir marcadores de la inflamación (p.ej., proteína-C reactiva, fibrinógeno) cuando se evalúe el estatus del hierro para descartar inflamación (14).
Interacción con Nutrientes
Vitamina A
La deficiencia de vitamina A frecuentemente coexiste con la deficiencia de hierro y puede exacerbar la anemia por deficiencia de hierro al alterar el metabolismo del hierro (15). Se ha mostrado que la suplementación con vitamina A tiene efectos beneficiales en la anemia por deficiencia de hierro y mejora el estatus nutricional del hierro entre niños y mujeres embarazadas (15, 16). La combinación de vitamina A y hierro parece reducir la anemia más efectivamente que el hierro o la vitamina A suplementarios por separado (17). La vitamina A puede facilitar la movilización del hierro de sitios de almacenaje hacia los glóbulos rojos en desarrollo para su incorporación en la hemoglobina (15, 16). Además, estudios en ratas han mostrado que la deficiencia de hierro altera los niveles de vitamina A del plasma e hígado (18, 19).
Cobre
Un estatus del cobre nutricional adecuado es necesario para el metabolismo normal del hierro y la formación de glóbulos rojos. La anemia es un signo clínico de la deficiencia de cobre, y se ha encontrado que el hierro se acumula en los hígados de animales deficientes de cobre, indicando que el cobre (vía ceruloplasmina que contiene cobre) es requerido para el transporte de hierro a la médula ósea para la formación de glóbulos rojos (20). La conexión entre la disponibilidad del cobre y el metabolismo del hierro ha sido también establecida en los humanos; la deficiencia de cobre puede llevar a la deficiencia secundaria de ceruloplasmina y a la sobrecarga de hierro hepático y/o cirrosis (21). La suplementación oral de cobre restaura los niveles normales de ceruloplasmina y la actividad de la ferroxidasa del plasma y corrige el trastorno del metabolismo del hierro en sujetos deficientes de cobre (22). Además, los infantes alimentados con formula alta en hierro absorben menos cobre que los infantes alimentados con formula baja en hierro, sugiriendo que las ingestas de hierro altas pueden interferir con la absorción de cobre en infantes (23).
Zinc
El zinc es esencial para mantener una eritropoyesis adecuada. Cuando la deficiencia de zinc coexiste con la deficiencia de hierro, esta puede exacerbar la anemia por deficiencia de hierro (24). Por otra parte, altas dosis de suplementos de hierro, tomados junto con suplementos de zinc en ayunas, pueden inhibir la absorción de zinc. Cuando son tomados con alimentos, el hierro suplementario parece no inhibir la absorción del zinc. Se ha encontrado que los alimentos fortificados con hierro perjudican la absorción del zinc (25, 26).
Calcio
La presencia de calcio disminuye la absorción de hierro de tanto fuentes no-hemo (es decir, la mayoría de los suplementos y fuentes alimenticias aparte de carnes, aves de corral, y mariscos) como de fuentes hemo (27). Sin embargo, la suplementación con calcio hasta por 12 semanas no se ha encontrado que cambie el estatus nutricional del hierro, probablemente debido a un incremento compensatorio en la absorción del hierro (28). Individuos que toman suplementos de hierro deben tomarlos con dos horas de diferencia de alimentos o suplementos ricos en calcio para maximizar la absorción del hierro.
Yodo
La anemia por deficiencia de hierro severa puede perjudicar el metabolismo tiroideo de las siguientes maneras: (1) al alterar la respuesta de la hormona estimulante de la tiroides de la glándula pituitaria; (2) al reducir la actividad de la peroxidasa tiroidea que cataliza la yodación de la tiroglobulina para la producción de las hormonas tiroideas; y (3) en el hígado al limitar la conversión de T4 a T3 incrementado la rotación de T3 y disminuyendo la unión de T3 a los receptores nucleares (29). Se estima que el bocio y la anemia por deficiencia de hierro coexiste en hasta un 25% de los niños en edad escolar en el oeste y norte de África (30). Un estudio controlado aleatorio en niños deficientes de hierro con bocio mostró una reducción mayor en el tamaño de la tiroides tras el consumo de sal yodada junto con 60 mg/día de hierro cuatro veces por semana en comparación al placebo (31). Intervenciones adicionales han confirmado que corrigiendo la anemia por deficiencia de hierro mejoró la eficacia de la suplementación con yodo para mitigar los desórdenes tiroideos (revisado en 29, 30).
Deficiencia
Niveles de deficiencia de hierro
La deficiencia de hierro es la más común de las deficiencias nutricionales en los EE.UU. y el mundo. Los niveles de deficiencia de hierro están listados a continuación de menos a más severa.
Agotamiento del suministro de hierro
Las reservas de hierro son agotadas, pero el suministro funcional del hierro no es limitado.
Deficiencia de hierro funcional temprana
Antes del desarrollo de la anemia aparente, el suministro funcional de hierro a los tejidos incluyendo la médula ósea, es inadecuado tanto como para deteriorar la eritropoyesis.
Anemia por deficiencia de hierro
Por definición, la anemia está presente cuando las concentraciones de hemoglobina individual caen por debajo de dos desviaciones estándar de distribución del promedio para la hemoglobina en una población sana del mismo sexo y edad y que viven a la misma altitud (32). En el 2013, la anemia por deficiencia de hierro fue la causa principal de años vividos con discapacidades en niños y adolescentes en los 50 países más poblados. Los países con la prevalencia más alta de anemia por deficiencia de hierro en individuos menores de 19 años fueron Afganistán (41%) y Yemen (39.8%); India contribuyó con el mayor número de casos de anemia (147.9 millones). Se estimó la prevalencia en los EE.UU. en un 19.3% con cerca de 16 millones de casos de anemia por deficiencia de hierro en niños y adolescentes (33).
La anemia por deficiencia de hierro ocurre cuando existe hierro inadecuado para soportar la formación de glóbulos rojos normal. La anemia de la deficiencia de hierro es caracterizada usualmente como microcítica e hipocrómica, es decir que los glóbulos rojos son considerablemente más pequeños que los normales y su contenido de hemoglobina es disminuido tal que son más pálidos de lo normal. En esta etapa de la deficiencia de hierro, los síntomas pueden ser el resultado de un insuficiente aporte de oxígeno a causa de la anemia y/o a una función subóptima de las enzimas dependientes de hierro. Cambios en los parámetros hematológicos son usados en el diagnóstico clínico de la anemia por deficiencia de hierro (véase Evaluación del estatus del hierro). Es importante recordar que la deficiencia de hierro no es la única causa de anemia y que el diagnóstico y tratamiento de la deficiencia de hierro únicamente sobre las bases de la anemia puede conducir a un mal diagnóstico o a un tratamiento inapropiado de la causa subyacente (34). Véase también los artículos en Folato y Vitamina B12 para información sobre otras causas nutricionales de la anemia.
Síntomas de la deficiencia de hierro
La mayoría de los síntomas de la deficiencia de hierro son el resultado de la anemia asociada y puede incluir fatiga, ritmo cardíaco acelerado, palpitaciones y respiración acelerada al realizar esfuerzo. La deficiencia de hierro perjudica el desempeño atlético y la capacidad de realizar trabajo físico en varias formas. En la anemia por deficiencia de hierro, el contenido de hemoglobina reducido de los glóbulos rojos resulta en un menor suministro de oxígeno a los tejidos activos. Los niveles disminuidos de mioglobina en las células musculares limitan la cantidad de oxígeno que puede ser entregado a las mitocondrias para el metabolismo oxidativo. El agotamiento de hierro puede también disminuir la capacidad oxidativa del musculo al disminuir el contenido mitocondrial de citocromos y otras enzimas dependientes de hierro requeridas para el transporte de electrones y la síntesis de ATP (véase Función) (35).
Una función tiroidea pobre y una síntesis de la hormona tiroidea deteriorada son propensas a interrumpir la habilidad para mantener una temperatura corporal normal al exponerse al frío en individuos con deficiencia de hierro (véase Función). La deficiencia de hierro puede también alterar a la fagocitosis de neutrófilos y la actividad microbiana y las respuestas proliferativas de linfocitos-T a la infección (1). La anemia por deficiencia de hierro severa puede resultar en uñas quebradizas con forma de cuchara, llagas en las comisuras de la boca, atrofia de las papilas gustativas y una lengua adolorida. En raros casos, la anemia por deficiencia de hierro avanzada puede causar dificultad al tragar debido a la formación de membranas de tejido en la garganta y esófago debido a la degradación de los músculos faríngeos (36). El desarrollo de membranas esofágicas, también conocido como síndrome Plummer-Vinson, puede requerir de una predisposición genética además de la deficiencia de hierro. Se ha mostrado que la deficiencia de hierro y la anemia por deficiencia de hierro en la niñez temprana perjudican el desarrollo psicomotor e inducen alteraciones cognitivas y de comportamiento a largo y corto plazo (revisado en 37). Además, la pica, un trastorno del comportamiento caracterizado por el consumo de objetos no alimenticios, puede ser un síntoma y una causa de la deficiencia de hierro (38).
Individuos en un riesgo incrementado de deficiencia de hierro
Grupos de etapas de la vida con mayores requisitos
Neonatos e infantes de hasta seis meses de edad
Suministros corporales maternos de hierro inadecuados y la anemia durante el embarazo pueden reducir la duración del periodo de gestación y el peso al nacer; recién nacidos prematuros y/o con bajo peso al nacer están en un riesgo mayor de padecer anemia por deficiencia de hierro (14). Las complicaciones del embarazo, incluyendo la preeclampsia y la diabetes mellitus gestacional, pueden llevar también a suministros de hierro bajos en infantes prematuros y a término (14).
La mayoría de los 150 a 250 mg de hierro presentes en un recién nacido de termino completo saludable son acumulados durante el tercer trimestre del embarazo y son suficientes para los primeros cuatro a seis meses de vida (34). Los suministros de hierro son esenciales para los infantes de menos de seis meses de edad porque la leche materna es relativamente pobre en hierro (0.2 mg/L-04 mg/L), y la absorción intestinal del hierro permanece bajo hasta los seis meses de edad. Los requerimientos altos de hierro durante este periodo de índices de crecimiento rápido y sostenido pueden empeorar el déficit de hierro del cuerpo en infantes prematuros (14). Además, una revisión de ensayos controlados aleatorios sugirió que los infantes con una sujeción temprana del cordón umbilical (≤1 min después del nacimiento) son por lo menos dos veces más propensos a ser deficientes de hierro a los tres o seis meses en comparación con aquellos con una sujeción del cordón tardía (39). Sin embargo, recién nacidos saludables de termino completo tienen menos necesidad de fuentes externas de hierro antes de los seis meses de edad (1).
Infantes y niños con edades de entre 6 meses y 3 años
Los suministros de hierro de un infante de termino completo son usualmente suficientes para durar por los primeros meses de vida, pero existe un riesgo incrementado de deficiencia de hierro para los infantes mayores de seis meses (1). Dada la necesidad sostenida de hierro para aumentar la masa de tejido, el volumen de sangre y reponer las reservas de hierro, la ingesta diaria recomendada (IDR) para el hierro es de 11 mg/día para infantes de entre siete a 12 meses de edad, establecida por el Instituto de Medicina de los EE.UU. (véase Tabla 1).
La IDR del hierro es de 7 mg/día para niños de entre 1 y 3 años de edad. Basada en datos de la Encuesta de Examinación Nacional de Salud y Nutrición de EE.UU. (NHANES) de 1999-2002, la prevalencia de una deficiencia de hierro en niños de 12 a 15 meses de edad varia de un 6.6%-15.2%, y la prevalencia de la anemia por deficiencia de hierro es de 0.9%-4.4%, dependiendo de la etnicidad y estatus económico (14).
Debe notarse que la Organización Mundial de la Salud (OMS) y la Academia Americana de Pediatras recomiendan una detección universal para la anemia a la edad de un año. Sin embargo, un reporte reciente por la Fuerza de Trabajo de Servicios Preventivos de los EE. UU. (USPSTF por sus siglas en inglés (US Preventive Services Task Force)) declaró que existe insuficiente evidencia para evaluar los beneficios contra los perjuicios de la detección (34, 40).
Adolescentes
El inicio de la adolescencia es un periodo de crecimiento rápido. La pérdida de sangre que acompaña a la menstruación en mujeres adolescentes se suma al requerimiento incrementado de hierro de la adolescencia (1). La IDR del hierro es de 11 mg/día y 15 mg/día para adolescentes varones y mujeres respectivamente (véase Tabla 1).
Mujeres no embarazadas en edad de procrear
Basado en datos del NHANES del 2003-2006, el porcentaje de mujeres estadounidenses con dos o tres marcadores del estatus de hierro (es decir, hemoglobina, ferritina, y % de saturación de transferrina) por debajo de los valores de corte para la deficiencia fue 9.8% en mujeres no embarazadas (41).
El uso de anticonceptivos orales disminuye la pérdida de sangre menstrual y está por lo tanto asociado con el mejoramiento del estatus del hierro en comparación a los dispositivos intrauterinos (bobina de cobre) (1).
El amamantamiento está asociado con necesidades dietarías menores de hierro, permitiendo la repleción de las reservas de hierro agotadas durante el embarazo y parto. Sin embargo, la repleción de hierro puede ser incompleto en mujeres con partos frecuentes las cuales están por lo tanto en un riesgo incrementado de deficiencia de hierro (41).
Mujeres embarazadas
El requerimiento de hierro es significantemente incrementado durante el embarazo debido a un incremento en la utilización de hierro por el feto y placenta en desarrollo, como también por la expansión del volumen sanguíneo (42). Un análisis de datos del NHANES 2005-2006 encontró que el 18.1% de las mujeres embarazadas (edad promedio, 27.5 años) estaban deficientes de hierro, evaluado por la relación logarítmica del receptor de transferrina soluble a la ferritina del suero (43). La prevalencia de la deficiencia de hierro fue mayor durante el segundo (20.7%) y tercer (29.7%) trimestre en comparación con el primer trimestre (4.5%) de gestación. Además, se encontró que la deficiencia de hierro en el embarazo era más prevalente en mexicanas (23.6%) y afroamericanas (29.6%) que en americanas caucásicas no hispanas (13.9%) (43).
Individuos con pérdida crónica de sangre
El sangramiento crónico o la pérdida aguda de sangre puede resultar en deficiencia de hierro. Un milímetro (ml) de sangre con una concentración de hemoglobina de 150 g/L contiene 0.5 mg de hierro. Es así como la pérdida crónica de pequeñas cantidades de sangre puede derivar en una deficiencia de hierro.
Infestación parasítica
Una causa común de la pérdida crónica de sangre y de la deficiencia de hierro en países en vías de desarrollo es la infección con parásitos intestinales (44).
Donación frecuente de sangre
Las personas que donan sangre con frecuencia, especialmente las mujeres en menstruación pudiesen necesitar incrementar su ingesta de hierro para prevenir su deficiencia ya que cada 500 ml de sangre donada contienen entre 200 y 250 mg de hierro (45, 46).
Ejercicio regular intenso
Se ha encontrado que las pérdidas diarias de hierro son mayores en atletas involucrados en entrenamientos de resistencia intensos. Esto puede deberse a la expansión de la masa de células sanguíneas y masa muscular, al incremento en el sangrado microscópico del tracto gastrointestinal (con el uso regular de fármacos antiinflamatorios) o al aumento en la fragilidad y hemólisis de glóbulos rojos (47). La Junta de Nutrición y Alimentos estima que el requerimiento promedio de hierro puede ser un 30% más alto para aquellos que realizan ejercicio intenso con regularidad (25).
Individuos con absorción incrementada de hierro
Enfermedad celiaca
La enfermedad celiaca (celiaquía) es un trastorno autoinmune el cual se estima ocurre en 1% de la población. Cuando las personas con enfermedad celiaca consumen alimentos o productos que contienen gluten, la respuesta del sistema inmune daña la mucosa intestinal, lo que puede resultar en malabsorción de nutrientes y anemia por deficiencia de hierro (48).
Gastritis atrófica
Esta condición esta usualmente asociada con la presencia de anticuerpos dirigidos hacia las células estomacales y ha sido implicada en la anemia perniciosa (véase el artículo en Vitamina B12). La gastritis atrófica simultáneamente perjudica la absorción de vitamina B12 y hierro; sin embargo, en mujeres que menstrúan, la deficiencia de hierro puede ocurrir años antes del agotamiento de las reservas corporales de vitamina B12 (47).
Infección con Helicobacter pylori
La infección con H. pylori está asociada con la anemia por deficiencia de hierro, especialmente en niños, incluso en la ausencia de sangrado gastrointestinal. Datos del NHANES 2000-2001 en individuos mayores de tres años mostro que la presencia de deficiencia de hierro (basada en las concentraciones de ferritina del suero) era 40% más prevalente en aquellos infectados con H. pylori que en los individuos sin H. pylori (49). El sangrado intestinal oculto y la competición por hierro dietario de parte de las bacterias puede explicar la deficiencia de hierro en individuos infectados. Además, la infección con Helicobacter pylori puede también jugar un papel en la patogénesis de la gastritis atrófica (47).
Enfermedades intestinales inflamatorias (EII)
La anemia por deficiencia de hierro es comúnmente reportada entre pacientes con EII (p.ej., la colitis ulcerosa, enfermedad de Crohn), probablemente debido a tanto la absorción intestinal alterada del hierro como a la pérdida de sangre de la mucosa ulcerada (50).
Cirugía de derivación gástrica
Algunos tipos de cirugía de derivación (bariátrica) gástrica incrementan el riesgo de la deficiencia de hierro al causar malabsorción de hierro, entre otros nutrientes (51).
Obesidad
Una asociación inversa entre el peso corporal y el estatus del hierro ha sido reportada en varios estudios basados en la observación en niños y adultos (52, 53). Una mayor expresión de la hepcidina en personas obesas puede perjudicar la absorción de hierro a pesar de una ingesta dietaría adecuada de hierro. La pérdida de peso podría disminuir la concentración de hepcidina del suero y mejorar el estatus del hierro en individuos obesos (9).
Anemia por enfermedad crónica: la inflamación crónica y aguda puede conducir a concentraciones circulantes de hierro anormalmente bajas y al desarrollo de la anemia. Este tipo de anemia por inflamación, también conocida como anemia por enfermedad crónica (AEC), es comúnmente observada en desordenes inflamatorios, cáncer, enfermedad crítica, trauma, infección crónica, e infestación parasítica. Se piensa que la anemia se desarrolla porque la absorción de hierro dietario y la movilización del hierro de las reservas del cuerpo son inhibidas por la regulación positiva de la hepcidina inducida por la inflamación (véase también Regulación sistémica de la homeostasis del hierro) (9).
Otras causas de la deficiencia de hierro
Dieta vegetariana con fuentes inadecuadas de hierro
Debido a que el hierro de origen vegetal (hierro no hemo) es menos eficientemente absorbido que aquel de origen animal (véase Fuentes), la Junta de Nutrición y Alimentos (JNA) del Instituto de Medicina (IOM) de los EE.UU. estimó que la biodisponibilidad del hierro proveniente de dietas vegetarianas fue de solo 10% en comparación al 18% proveniente de una dieta occidental mixta. Por lo tanto, la ingesta diaria recomendada (IDR) del hierro para los individuos que consumen una dieta vegetariana completamente puede ser 1.8 veces mayor que la IDR para los no vegetarianos (25). Sin embargo, una dieta vegetariana no parece estar asociada con un riesgo incrementado de deficiencia de hierro cuando esta incluye granos enteros, legumbres, nueces, semillas, frutos secos, cereal fortificado con hierro, y vegetales de hoja verde (véase Fuentes) (54).
Enfermedad renal crónica (ERC)
Las pérdidas de hierro en pacientes con ERC son debido a la significante pérdida de sangre gastrointestinal (1.2 L de sangre perdida/año correspondiente a ~400 mg de hierro/año) en comparación con individuos con una función renal normal (0.83 mL de sangre perdida/año correspondiente a ~100 mg hierro/año). Las pérdidas de sangre estimadas son incluso mayores en pacientes en hemodiálisis, y las pérdidas de hierro pueden ser de entre 1,000 a 2,000 mg/año o más. La inflamación persistente en pacientes con ERC puede también contribuir al suministro inadecuado de hierro para la formación de glóbulos rojos a pesar de existir reservas de hierro adecuadas (55).
La IDR
La ingesta diaria recomendada (IDR) fue revisada en el 2001 y se basa en la prevención de una deficiencia de hierro y en la mantención de depósitos de hierro adecuados, en individuos que consumen una dieta mixta (Tabla 1; 25).
| Etapa de la Vida | Edad | Machos (mg/día) | Hembras (mg/día) |
|---|---|---|---|
| Infantes | 0-6 meses | 0.27 (IA) | 0.27 (IA) |
| Infantes | 7-12 meses | 11 | 11 |
| Niños | 1-3 años | 7 | 7 |
| Niños | 4-8 años | 10 | 10 |
| Niños | 9-13 años | 8 | 8 |
| Adolescentes | 14-18 años | 11 | 15 |
| Adultos | 19-50 años | 8 | 18 |
| Adultos | 51 años y más | 8 | 8 |
| Embarazo | Todas las edades | - | 27 |
| Período de lactancia | 18 años y menores | - | 10 |
| Período de lactancia | 19 años y más | - | 9 |
Prevención de Enfermedades
La prevención o alivio de la deficiencia de hierro o de la anemia por deficiencia de hierro puede limitar el impacto de la insuficiencia de hierro y la eritropoyesis defectuosa en las condiciones de salud y enfermedades siguientes.
Deterioro del desarrollo psicomotor, cognitivo, e intelectual en los niños
El hierro es crítico para el desarrollo del sistema nervioso central, y se piensa que la deficiencia de hierro es especialmente perjudicial durante los períodos prenatal y postnatal temprano. Las enzimas dependientes de hierro son requeridas para la mielinización nerviosa, la síntesis de neurotransmisores, y el metabolismo energético neuronal normal (56). La mayoría de los estudios basados en la observación han encontrado relaciones entre la deficiencia de hierro — con o sin anemia — en niños y el desarrollo cognitivo pobre, el rendimiento escolar escaso y patrones de comportamiento anormales (revisado en 37). Si los déficits psicomotores y mentales pueden ser atribuidos a la falta de hierro, solo, o al efecto combinado de la deficiencia de hierro y bajas concentraciones de hemoglobina — como en la anemia por deficiencia de hierro y la anemia por inflamación — en la niñez temprana permanece sin estar claro (14).
Una revisión sistemática reciente de seis ensayos controlados con placebo de menor magnitud (publicados entre 1978 y 1989) en niños con anemia por deficiencia de hierro menores de 27 meses no encontró evidencia convincente de que la terapia con hierro (por menos de 11 días) tuviera algún efecto consistente sobre las mediciones del desarrollo psicomotor y mental en los 30 días posteriores al inicio del tratamiento (57). Solo un ensayo aleatorio, doble ciego, en infantes anémicos deficientes de hierro examinó el impacto de la terapia con hierro por cuatro meses y encontró un beneficio significante en los índices de desarrollo cognitivo que necesitan ser confirmado (58). Una revisión de cinco ensayos controlados aleatorios en infantes deficientes de hierro no anémicos (0-9 meses de edad) sugirió un mejoramiento en el desarrollo psicomotor (pero no mental) durante los primeros 18 meses de vida (59). La suplementación en la infancia temprana (4 a 6 meses) también falló en demostrar algún efecto a largo plazo en el rendimiento cognitivo y en el rendimiento escolar a la edad de 9 años en comparación al placebo (60). En la actualidad, evidencia que apoye algún beneficio de la terapia con hierro sobre los resultados del neurodesarrollo en infantes con deficiencia de hierro, con o sin anemia, permanece limitada.
La terapia con hierro podría ser más efectiva en mejorar los resultados cognitivos en niños mayores con anemia y/o deficiencia de hierro. Una revisión sistemática de 17 ensayos controlados aleatorios encontró que la suplementación con hierro no tuvo efecto en el desarrollo mental de niños menores de 27 meses, pero modestamente mejoró las puntuaciones del desarrollo mental en niños mayores de siete años de edad (61). Un meta-análisis más reciente de ensayos controlados aleatorios en niños mayores de seis años, adolescentes, y mujeres con deficiencia de hierro, anemia, y anemia por deficiencia de hierro sugirió que el hierro suplementario pudo mejorar la atención y concentración independientemente del estatus de hierro de los participantes (62). Una mejora potencial en las puntuaciones del coeficiente intelectual con la terapia de hierro fue también reportada en participantes anémicos independientemente de sus estatus de hierro. No se observaron beneficios adicionales con respecto a las medidas del rendimiento de la memoria, la función psicomotora, y logros escolares.
Alteraciones en las funciones cerebrales debido a la deficiencia de hierro son más propensas a ser resistentes a la terapia con hierro cuando estas ocurren en la niñez temprana. Consecuencias a largo plazo de la deficiencia de hierro en la vida temprana pueden incluir logros socioeconómicos pobres y un riesgo incrementado de ciertas psicopatologías, incluyendo ansiedad, depresión, y esquizofrenia (56).
Resultados adversos del embarazo
Estudios epidemiológicos aportan fuerte evidencia de una asociación entre la anemia severa en mujeres embarazadas y los resultados adversos del embarazo, como el bajo peso al nacer, nacimiento prematuro y la mortalidad materna y neonatal (63). Aunque la deficiencia de hierro puede ser un factor contribuyente principal de la anemia severa, evidencia de que la anemia por deficiencia de hierro cause resultados pobres en el embarazo es aún escaza. Además, se demostró que la suplementación con hierro durante el embarazo mejoró el estatus del hierro y los parámetros hematológicos en mujeres, pero falló en reducir significantemente los resultados adversos del embarazo, incluyendo peso bajo al nacer y/o nacimiento prematuro, muerte neonatal, y anomalías congénitas (64). Además, la suplementación rutinaria durante el embarazo no tuvo efecto en la duración de la gestación o en los puntajes Apgar (40). Sin embargo, la mayoría de los expertos consideran al control de la anemia materna como una parte importante del cuidado de salud neonatal, y el Instituto de Medicina recomienda someterse a la detección de anemia en cada trimestre del embarazo (65).
El requerimiento de hierro se incrementa mayormente en el segundo y tercer trimestre, y la IDR para mujeres embarazadas es de 27 mg/día de hierro (véase La Ingesta Diaria Recomendada) (25). El Colegio Americano de Obstetricias y Ginecólogos recomienda la detección de anemia en todas las mujeres embarazadas y recomienda la suplementación de hierro cuando es necesaria (66). Sin embargo, la Fuerza de Trabajo de Servicios Preventivos de los EE. UU. (40) y la Academia Americana de Médicos de Familia (67) consideran que la evidencia para evaluar los perjuicios y beneficios de la detección de anemia por deficiencia de hierro y de la suplementación con hierro durante el embarazo es escaza.
En regiones donde la malaria es endémica, sin embargo, la suplementación con hierro puede mejorar los resultados del embarazo cuando es proporcionada en conjunto con medidas de prevención y manejo de la malaria. Dos ensayos aleatorios controlados con placebo recientes fallaron en encontrar un incremento del riesgo de infección con malaria en tanto mujeres embarazadas deficientes de hierro como aquellas repletas de hierro suplementadas con hierro, apoyando el uso de la suplementación universal con hierro en países donde la malaria es endémica los cuales adoptan tratamientos intermitentes preventivos para la malaria (68, 69).
Toxicidad por plomo
Los niños crónicamente expuestos al plomo, incluso en pequeñas cantidades, son más propensos a desarrollar dificultades de aprendizaje, problemas de comportamiento, y tienen bajos cocientes intelectuales. Déficits en el crecimiento y desarrollo neurológico pueden ocurrir en los infantes de mujeres expuestas al plomo durante el embarazo y periodo de lactancia. En los adultos, la toxicidad por plomo puede resultar en daño renal y presión sanguínea alta. Aunque el uso de plomo en pinturas, gasolina, y latas para alimentos ha sido descontinuado en los EE.UU., la toxicidad por plomo continúa siendo un problema de salud importante, especialmente en niños que viven en el centro de las ciudades (70). En el 2012, el Centro para el Control y Prevención de Enfermedades Estadounidense estableció el valor de referencia para la concentración de plomo en la sangre en 5 microgramos por decilitro (μg/dL) para identificar niños en riesgo. Sin embargo, no existe una concentración de plomo en la sangre conocida por debajo de la cual niños pueden estar 100% seguros (71).
La deficiencia de hierro y el envenenamiento por plomo comparten un cierto número de los mismos factores de riesgo, incluyendo un estatus socioeconómico bajo, grupos étnicos minoritarios y la residencia en áreas urbanas. La deficiencia de hierro puede incrementar el riesgo de envenenamiento por plomo en niños, especialmente al incrementar la absorción intestinal de plomo a través del transportador intestinal DMT1 (72). Sin embargo, el uso de la suplementación con hierro en el envenenamiento por plomo podría ser reservado para niños verdaderamente deficientes de hierro o para niños repletos de hierro con exposición crónica al plomo (p.ej., aquellos que viven en una vivienda expuesta al plomo) (72).
Tratamiento de Enfermedades
Síndrome de piernas inquietas
El síndrome de piernas inquietas (SPI; también llamado la enfermedad de Willis-Ekbom) es un trastorno de movimiento neurológico de etiología desconocida. Las personas con SPI experimentan sensaciones desagradables las que resultan en una irresistible urgencia por mover sus piernas y un alivio transitorio con el movimiento. Estas sensaciones son más comunes al descasar y con frecuencia interfieren con el sueño (73). La prevalencia del SPI es más alta en mujeres que en hombres e incrementa con la edad (74). Este síndrome parece ser heredado en aproximadamente el 50% de los pacientes, pero también ha sido relacionado con la insuficiencia renal crónica (73). La deficiencia de hierro puede estar involucrada en el desarrollo de SPI, posiblemente al afectar la actividad de la tirosina hidroxilasa, una enzima dependiente de hierro que limita la velocidad en la síntesis del neurotransmisor, dopamina (74). El manejo del SPI incluye la terapia con hierro y el uso de fármacos como los agonistas dopaminérgicos (73). Evidencia clínica reciente es insuficiente para evaluar si la terapia con hierro puede ayudar a aliviar alguno de los síntomas del SPI (74). Sin embargo, la Junta Asesora Médica de la Fundación del Síndrome de la Enfermedad de Willis-Ekbom sugiere que el estatus del hierro debe ser evaluado en todos los pacientes con SPI, y que la terapia son hierro debe intentarse caso por caso en aquellos que podrían beneficiarse de ella (73).
Fuentes
Fuentes alimenticias
La cantidad de hierro de los alimentos o suplementos que es absorbida y usada por el cuerpo es influenciada por el estatus nutricional del hierro del individuo y si el hierro está o no en la forma hemo. Debido a que es absorbido por un mecanismo diferente al del hierro no hemo, el hierro hemo es absorbido más rápido y su absorción es menos afectada por otros factores dietarios (2). En un intento por mejorar el estatus de hierro del cuerpo, la absorción del hierro es mayor en individuos que están anémicos o deficientes de hierro en comparación con individuos repletos de hierro.
Hierro hemo
El hierro hemo proviene principalmente de la hemoglobina y mioglobina en la carne, aves de corral y pescado. Aunque el hierro hemo representa sólo entre el 10% y 15% del hierro encontrado en la dieta, puede aportar hasta un tercio del hierro dietario total absorbido (54). La absorción del hierro hemo esta menos influenciada por otros factores dietarios que el hierro no hemo (27).
Hierro no hemo
Las plantas, productos lácteos, la carne y las sales de hierro agregadas a los alimentos y suplementos son todas fuentes de hierro no hemo. La absorción del hierro no hemo está fuertemente influenciada por potenciadores e inhibidores presentes en una misma comida (27).
Potenciadores de la absorción de hierro no hemo
- Vitamina C (ácido ascórbico): La vitamina C potencia fuertemente la absorción del hierro no hemo al reducir el hierro férrico dietario (Fe3+) a hierro ferroso (Fe2+), y al formar un complejo absorbible de hierro-ácido ascórbico (75).
- Otros ácidos orgánicos: Los ácidos cítrico, málico, tartárico y láctico tienen algunos efectos estimulantes sobre la absorción de hierro no hemo (1).
- Carne, aves de corral, y pescado: Además de aportar hierro hemo altamente absorbible, la carne, el pescado y las aves de corral también estimulan la absorción de hierro no hemo. El mecanismo para esta estimulación de la absorción del hierro no hemo aún no está claro (1, 25).
Inhibidores de la absorción de hierro no hemo
- Acido fítico (fitato): El ácido fítico, presente en legumbres, granos enteros, nueces y semillas, inhibe la absorción de hierro no hemo, probablemente al unirse a él. Pequeñas cantidades de ácido fítico (5 a 10 mg) pueden reducir la absorción de hierro no hemo en un 50%. Se ha demostrado que la absorción de hierro de legumbres, como frijoles de soya, frijoles negros, lentejas, frijoles mung, y guisantes, es tan baja como 2% (25). La preparación de alimentos, incluyendo el remojo, germinación, fermentación y cocción, puede ayudar a eliminar o degradar el ácido fítico (27).
- Compuestos polifenólicos: Los compuestos polifenólicos en el café, té negro, y te de hiervas pueden inhibir marcadamente la absorción del hierro no hemo (76). Este efecto puede ser reducido por la presencia de vitamina C (27, 77).
- Proteína de soya: La proteína de soya, como la encontrada en el tofu, tiene un efecto inhibidor sobre la absorción de hierro que es solo parcialmente relacionada con su contenido de ácido fítico (27, 77).
- Calcio: El calcio parece afectar la absorción de hierro de tanto fuentes hemo como no hemo. Sin embargo, su efecto parece ser limitado cuando uno consume una amplia variedad de alimentos con niveles variados de promotores e inhibidores de la absorción de hierro (27).
Encuestas nacionales en los EE.UU. han indicado que la ingesta dietaría promedio de hierro es de 16 a 18 mg/día en hombres, 12 mg/día en mujeres pre- y postmenopáusicas, y alrededor de 15 mg/día en mujeres embarazadas (25). De esta manera, la mayoría de las mujeres premenopáusicas y embarazadas en los EE.UU. consumen menos que la IDR del hierro, y muchos hombres consumen más que la IDR (véase La Ingesta Diaria Recomendada). En los EE.UU., la mayoría de los productos con granos se fortifican con hierro no hemo. El contenido de hierro de algunos alimentos relativamente ricos en hierro se muestra en miligramos (mg) en la Tabla 2. Para más información sobre el contenido de nutrientes de alimentos específicos, revise la base de datos de composición de los alimentos de la USDA.
| Alimento | Porción | Hierro (mg) |
|---|---|---|
| Carne de res | 3 onzas* | 1.6 |
| Pollo, hígado, cocido, freído | 1 onza | 3.6 |
| Ostras, Pacífico, cocidas | 6 medianas | 13.8 |
| Ostras, del este, cocidas | 6 medianas | 3.9 |
| Almejas, cocidas, al vapor | 3 onzas | 2.4 |
| Atún, ligero, enlatado en agua | 3 onzas | 1.3 |
| Mejillones, cocidos, al vapor | 3 onzas | 5.7 |
| Cereal de salvado de pasa | 1 taza | 5.8-18.0 |
| Pasas, sin semilla | 1 caja pequeña (1.5 onzas) | 0.8 |
| Jugo de ciruela | 6 onzas fluidas | 2.3 |
| Ciruelas (secas) | ~5 ciruelas (1.7 onzas) | 0.4 |
| Papas, con piel, horneadas | 1 mediana | 1.8 |
| Quinua, cocinada | ½ taza | 1.4 |
| Espinacas, cocidas | 1 taza | 6.4 |
| Acelga suiza, cocidas | ½ taza | 2.0 |
| Frijoles, blancos, cocidos | ½ taza | 3.3 |
| Lentejas, cocidas | ½ taza | 3.3 |
| Tofu, regular, crudo | ½ taza | 6.6 |
| Avellanas, secas-tostadas | 1 onza | 1.3 |
| Anacardos | 1 onza | 1.9 |
| *Una porción de tres onzas de carne es aproximadamente del tamaño de una baraja de cartas. | ||
Suplementos
Los suplementos de hierro están indicados para la prevención y tratamiento de la deficiencia de hierro y anemia por deficiencia de hierro. Los individuos que no están en riesgo de una deficiencia de hierro (p.ej., hombres adultos y mujeres postmenopáusicas) no deben consumir suplementos de hierro sin la evaluación médica apropiada. Una serie de suplementos de hierro se encuentran disponibles, y diferentes formas aportan distintas proporciones de hierro elemental. El sulfato ferroso heptahidrato es 20% hierro elemental; el sulfato ferroso monohidrato es un 33% hierro elemental; el gluconato ferroso es un 12% hierro elemental; y el fumarato ferroso es un 33% hierro elemental. Salvo que se indique lo contrario, el hierro discutido en este artículo es hierro elemental.
Sobrecarga de Hierro
La desregulación de la absorción intestinal de hierro resulta en una sobrecarga de hierro debido a que el cuerpo no puede excretar el exceso de hierro (2). Sin embargo, la sobrecarga de hierro debido a la suplementación de hierro es muy rara en individuos sanos sin una predisposición genética. Varios trastornos genéticos pueden llevar a la acumulación patológica del hierro en el cuerpo a pesar de la ingesta normal de hierro. La suplementación en individuos que no son deficientes de hierro debe ser evitada debido a la frecuencia de enfermedades hereditarias no detectadas y a preocupaciones recientes con respecto a los efectos más sutiles de la ingesta crónica de hierro en exceso (véase Enfermedades asociadas con la sobrecarga de hierro).
Enfermedades hereditarias de la sobrecarga de hierro
Hemocromatosis hereditaria
La hemocromatosis hereditaria (HH) hace referencia a trastornos autosómicos recesivos de aparición tardía del metabolismo del hierro que resultan en una acumulación de hierro en el hígado, corazón, otros tejidos. Estos trastornos pueden llevar a cirrosis hepática, diabetes mellitus, cardiomiopatía (daño del músculo cardíaco), hipogonadismo, artropatía (problemas en las articulaciones), y un incremento en la pigmentación de la piel (revisado en 78). Existen cuatro tipos principales de HH, los que se clasifican de acuerdo al gen específico que se encuentra mutado. El tipo más común de HH, denominado Tipo 1 o HH ligada a HFE, es el resultado de mutaciones en el gen HFE (79, 80). La mayoría de los casos de HH Tipo 1 son homocigotos para la mutación C282Y G>A (rs1800560) en el gen HFE. Otra mutación encontrada en el 4% de los pacientes con HH Tipo 1 es H63D C>G (rs1799945) en el gen HFE. Se piensa que la proteína codificada por el gen HFE juega un papel en la regulación de la absorción intestinal de hierro dietario y en la detección de las reservas de hierro del cuerpo (81). Las mutaciones del gen HFE están asociadas con una absorción celular incrementada de hierro. Con un inicio típico de la enfermedad antes de los 30 años, la hemocromatosis juvenil (HH Tipo 2) es mas mucho más rara que la HH Tipo 1 y resulta de mutaciones genéticas que afectan la función de la hemojuvelina (Tipo 2A) o de la hepcidina (Tipo 2B) (82). La HH Tipo 3 resulta de mutaciones en el gen del receptor 2 de la transferrina (TFR2), y la HH Tipo 4 (también llamada enfermedad de la ferroportina) resulta de mutaciones en el gen que codifica para la ferroportina-1 (SLC40A1), una proteína importante en la exportación de hierro de las células (véase Regulación). La HH Tipo 4 es el segundo trastorno de sobrecarga de hierro más común después de la HH Tipo 1 (78).
La sobrecarga de hierro en la HH es tratada por flebotomía, con la remoción de 500 ml de sangre cada vez, en intervalos determinados según la severidad de la sobrecarga de hierro. La terapia de quelación es una opción alterna para agotar el hierro en pacientes con HH que no pueden someterse a un tratamiento de flebotomía. A los individuos con HH se les aconseja que eviten el hierro suplementario, aunque generalmente no se les recomienda evitar alimentos ricos en hierro. Regímenes de altas dosis de vitamina C pueden empeorar la sobrecarga de hierro en pacientes con HH (75). El consumo de alcohol se desaconseja fuertemente debido al incremento en el riesgo de cirrosis hepática (83). Pruebas genéticas, las cuales requieren de una muestra de sangre, están disponibles para quienes puedan estar en riesgo de HH, como, por ejemplo, los individuos con historial familiar de hemocromatosis.
Otras condiciones hereditarias
Otros trastornos genéticos que conducen a la sobrecarga de hierro incluyen la aceruloplasminemia, hipotransferrinemia, la ataxia de Friedreich y la porfiria cutánea tardía (2).
Enfermedades de sobrecarga de hierro adquirida
La sobrecarga de hierro puede desarrollarse en individuos con varias anemias hereditarias que no son causadas por la deficiencia de hierro. La absorción dietaría excesiva de hierro puede ocurrir en respuesta a los continuos esfuerzos del cuerpo para formar glóbulos rojos. La beta-talasemia está caracterizada por la síntesis defectuosa de hemoglobina A debido a mutaciones en el gen de la β-globina. Pacientes afectados por la talasemia intermedia no requieren transfusión de sangre como lo hacen aquellos afectados por la forma más severa de la enfermedad (llamada talasemia mayor), sin embargo, desarrollan una sobrecarga de hierro debido a la absorción intestinal incrementada de hierro (84). Otros pacientes anémicos en riesgo de una sobrecarga de hierro incluyen aquellos con anemia sideroblástica, anemia hemolítica, deficiencia de piruvato quinasa y talasemia mayor, especialmente porque son tratados con numerosas transfusiones. Pacientes con esferocitosis hereditaria y talasemia menor usualmente no desarrollan sobrecargas de hierro a menos que sean mal diagnosticadas como si tuvieran una deficiencia de hierro y sean tratados con altas dosis de hierro por muchos años. La sobrecarga de hierro ha sido también asociada con la hemodiálisis y las enfermedades hepáticas crónicas (metabólicas, virales, y alcohólicas) (2).
Enfermedades asociadas con la sobrecarga de hierro
La deposición toxica de hierro en órganos vitales en la hemocromatosis hereditaria (HH) ha sido asociada con una incidencia incrementada de cáncer de hígado, diabetes mellitus tipo 2, y enfermedades neurodegenerativas. La sobrecarga de hierro podría también incrementar el riesgo de enfermedades crónicas en individuos sin HH. A pesar de todo, aún no se conoce completamente si la acumulación de tejido de hierro en aquellos que no se ven afectados por trastornos genéticos se debe a la ingesta alta de hierro en la dieta. (1).
Cáncer
La hemocromatosis hereditaria que está caracterizada por la acumulación hepática anormal de hierro es un factor de riesgo para el cáncer de hígado (carcinoma hepatocelular; CHC). Se piensa que la acumulación de hierro funciona como un carcinógeno al incrementar el estrés oxidativo que causa daño a los lípidos, proteínas, y al ADN. Un meta-análisis de nueve estudios basados en la observación encontró un riesgo de CHC incrementado con la mutación C282Y en el gen HFE de los participantes saludables y pacientes con enfermedad hepática crónica (véase Sobrecarga de Hierro) (85). Otros meta-análisis han reportado asociaciones entre las mutaciones C282Y y H63D del gen HFE y riesgos incrementados de cáncer en general (86, 87). Sin embargo, estudios que reporten sobre las mutaciones del gen HFE y el riesgo de cáncer en sitios extrahepáticos son escasos y/o inconsistentes. Algunos, pero no todos, los estudios basados en la observación encontraron asociaciones significantes entre la mutación C282Y y el riesgo de cáncer colorrectal (88), de mama (88, 89), y el cáncer epitelial de ovario (90). La presencia de la mutación H63D en el gen HFE fue ligada a un riesgo incrementado de leucemia (91, 92) y cáncer gástrico (93).
También se ha investigado si el hierro dietario alto podría incrementar el riesgo de cáncer en individuos sin hemocromatosis. El consumo de carnes rojas o procesadas (pero no carne blanca), ricas en hierro hemo, ha sido ligado a un riesgo incrementado de cáncer colorrectal (CCR) (94). La exposición a compuestos cancerígenos (llamados aminas heterocíclicas) generados cuando la carne es cocida a altas temperaturas y a los compuestos cancerígenos N-nitroso formados en el tracto gastrointestinal después del consumo de carne roja y procesada puede explicar tal asociación (95). Varios meta-análisis de estudios basados en la observación han también sugerido una asociación potencial del hierro hemo en la carne roja y el CCR (96-98). Esto ha sido explicado por una exposición incrementada de las células del colon a los compuestos N-nitroso potencialmente dañinos y a los productos finales de la peroxidación lipídica derivados de las reacciones hemo catalizadas por el hierro (99). Además, resultados recientes del estudio de Investigación Prospectiva Europea sobre el Cáncer y Nutrición (EPIC) de gran magnitud sugirieron un riesgo mayor de adenocarcinoma esofágico con altas ingestas de carnes rojas/procesadas y hierro hemo (100).
Enfermedades cardiovasculares
Estudios experimentales han sugerido un papel del estrés oxidativo inducido por el hierro en el daño a la pared de los vasos sanguíneos y el desarrollo de la aterosclerosis, que subyacen a la mayoría de las formas de enfermedades cardiovasculares (101). Sin embargo, estudios epidemiológicos del estatus de hierro nutricional y las enfermedades cardiovasculares en humanos han proporcionado resultados conflictivos. Una revisión sistemática reciente y meta-análisis de 17 estudios de cohorte prospectivos en 156,427 participantes (9,236 casos de enfermedad coronaria cardíaca [ECC] o infarto al miocardio [IM]) no encontraron evidencia para apoyar la existencia de asociaciones fuertes entre un cierto número de mediciones diferentes del estatus del hierro y ECC/MI (102). Solo los individuos en el tercil más alto de la saturación de transferrina del suero versus aquellos en el más bajo exhibieron una incidencia 18% menor de ECC/MI (102). Otro meta-análisis de 21 estudios prospectivos encontró que la saturación de transferrina del suero y el hierro del suero estaban inversamente asociados con el riesgo de ECC. Sin embargo, los autores notaron que la mayoría de los estudios no se ajustaron a los efectos de confusión de la inflamación (103). La revisión también reportó una asociación inversa entre la incidencia de ECC y la ingesta dietaría de hierro total, pero el hierro hemo dietario fue positivamente asociado con la incidencia de ECC (103). Aunque la relación entre los suministros de hierro y ECC/MI requiere de mayor clarificación, sería prudente para aquellos que no están en riesgo de deficiencia de hierro (p.ej., hombres adultos y mujeres postmenopáusicas) evitar la ingesta de hierro en exceso.
Diabetes mellitus tipo 2 y síndrome metabólico
Los individuos con hemocromatosis hereditaria (HH) son conocidos por estar en un riesgo mayor de desarrollar diabetes mellitus tipo 2 (104). Evidencia creciente también sugiere un papel del hierro en exceso en la patogénesis de la diabetes tipo 2 independiente de la hemocromatosis. Estudios de cohorte prospectivos, de corte transversal, y de caso-control han reportado un riesgo incrementado de diabetes tipo 2 (105) y de síndrome metabólico (106) con concentraciones altas de ferritina frente a las concentraciones bajas (que reflejan los suministros de hierro del cuerpo) después de ajustarse por la inflamación. Actualmente no está claro como otros índices del estatus del hierro se relacionan con el riesgo de diabetes tipo 2 (107-110). Se piensa que el estrés oxidativo inducido por la sobrecarga de hierro en pacientes con HH daña las células β pancreáticas y altera la secreción de insulina. En los sujetos sin HH, el exceso de hierro podría dañar el hígado, interfiriendo con el metabolismo de la glucosa y desencadenando resistencia a la insulina, en lugar de perjudicar la función de las células β (111, 112). Se ha mostrado que la eliminación de hierro por flebotomía mejora los parámetros metabólicos en sujetos con diabetes tipo 2 (113) y con síndrome metabólico (114). Ensayos controlados aleatorios adicionales son necesarios para determinar si la disminución de las reservas corporales de hierro ayudara en la prevención de diabetes tipo 2 y del síndrome metabólico.
Enfermedades neurodegenerativas
El hierro es requerido para la función cerebral y nerviosa normal a través de su participación en el metabolismo celular, como también en la síntesis de neurotransmisores y de mielina. La desregulación de la homeostasis del hierro ha sido observada en un cierto número de enfermedades neurodegenerativas, incluyendo la enfermedad de Alzheimer, la enfermedad de Parkinson, y la esclerosis lateral amiotrófica (ELA; la enfermedad de Lou Gehrig) (115-117). La acumulación anormal de hierro en el cerebro no parece ser una consecuencia del incremento de hierro dietario, sino más bien una interrupción en el complejo proceso de regulación celular del hierro (117). La acumulación cerebral de hierro puede resultar en un incremento en el estrés oxidativo, y el cerebro es particularmente susceptible al daño oxidativo. Los mecanismos detrás de la disrupción de la homeostasis del hierro en el cerebro de pacientes afectados por enfermedades neurodegenerativas son activamente investigados. Por ejemplo, estudios que usan modelos de ratones genéticamente modificados indicaron que la supresión de la expresión de la proteína precursora amiloide (APP) por la elevación en dirección 5’ del óxido nítrico (NO) (11) o por la perdida de la proteína tau (12) pudo perjudicar la exportación neuronal de hierro y resultar en la acumulación de hierro en regiones específicas del cerebro afectadas por la enfermedad de Parkinson. Un ensayo piloto, doble ciego, controlado con placebo en pacientes con la enfermedad de Parkinson en etapa temprana demostró que la administración oral del quelante de hierro, deferiprona, por 12 meses redujo la deposición de hierro en la parte del cerebro llamada sustancia negra y mejoró el desempeño motor sin comprometer la homeostasis sistémica del hierro (118, 119).
Seguridad
Toxicidad
Sobredosis
La sobredosis accidental de productos que contienen hierro es la mayor causa individual de fatalidades por envenenamiento en niños menores de seis años de edad. Aunque la dosis oral letal de hierro elemental es aproximadamente de 180 a 250 mg/kg de peso corporal, considerablemente menos ha sido fatal. Los síntomas de toxicidad aguda pueden ocurrir con dosis de hierro de 20 a 60 mg/kg de peso corporal. La sobredosis de hierro es una situación de emergencia debido a que la severidad de la toxicidad del hierro se relaciona con la cantidad de hierro elemental absorbido. El envenenamiento agudo por hierro produce síntomas en cuatro etapas: (1) Entre una a seis horas de la ingesta, los síntomas pueden incluir náuseas, vómitos, dolor abdominal, heces de color negro, letargo, pulso acelerado y débil, baja presión sanguínea, fiebre, dificultad para respirar, y coma; (2) Si los síntomas no resultan inmediatamente fatales, los síntomas pueden desaparecer durante aproximadamente 24 horas; (3) Los síntomas pueden regresar de 12 a 48 horas después de la ingesta de hierro y pueden incluir signos severos de una falla en los siguientes sistemas de órganos: cardiovascular, renal, hepático, hematológico (sangre), y el sistema nervioso central; y (4) El daño a largo plazo al sistema nervioso central, al hígado (cirrosis) y estómago puede aparecer de dos a seis semanas después de la ingesta (25, 120).
Efectos adversos
En niveles terapéuticos usados para tratar la deficiencia de hierro, los suplementos de hierro pueden causar irritación gastrointestinal, náuseas, vómitos, diarrea, o constipación. Las heces con frecuencia aparecerán de color más oscuro. Los líquidos con hierro pueden teñir los dientes de manera temporal, pero diluyendo los líquidos ayuda a prevenir este efecto (120). Consumir suplementos de hierro con alimentos en vez de con el estómago vacío puede aliviar los efectos gastrointestinales (37). La Junta de Nutrición y Alimentos (JNA) del Instituto de Medicina basó el nivel máximo de ingesta tolerable (NM) para el hierro en la prevención de las molestias gastrointestinales (Tabla 3). El NM para adolescentes (14-18 años de edad) y adultos, incluyendo mujeres embarazadas y en amamantamiento, es de 45 mg/día. Se debe destacar que el NM no está pensado para ser aplicado a individuos en tratamiento con hierro bajo supervisión médica estricta. Los individuos con hemocromatosis hereditaria u otras condiciones de sobrecarga de hierro, así como los individuos con cirrosis alcohólica y otras enfermedades hepáticas, pueden experimentar efectos adversos con niveles de ingesta de hierro por debajo del NM (25).
| Grupo Etario | NM (mg/día) |
|---|---|
| Infantes 0-12 meses | 40 |
| Niños 1-13 años | 40 |
| Adolescentes 14-18 años | 45 |
| Adultos 19 años y más | 45 |
Interacción con drogas/fármacos
Los medicamentos que disminuyen la acidez del estómago, como los antiácidos, los antagonistas del receptor de histamina (H2) (p.ej., cimetidina, ranitidina), y los inhibidores de la bomba de protones (p.ej., omeprazole, lanzoprazole), pueden deteriorar la absorción de hierro. Tomar suplementos de hierro al mismo tiempo que los siguientes medicamentos puede resultar en una disminución en la absorción y la eficacia del medicamento: carbidopa y levodopa (Sinemet), levotiroxina (Synthroid, Levoxyl), metildopa (Aldomet), penicilamina (Cuprimine, Depen), quinilonas, tetraciclinas, y bifosfonatos (120). Por lo tanto, es mejor tomar estos medicamentos con dos horas de diferencia de los suplementos de hierro. La colestiramina (Questran) y el colestipol (Colestid), utilizados para disminuir los niveles de colesterol sanguíneo, también deben tomarse con al menos cuatro horas de diferencia de los suplementos de hierro ya que pueden interferir con la absorción de hierro (121). El alopurinol (Zyloprim), un medicamento utilizado para tratar la gota puede incrementar el almacenaje de hierro en el hígado y no debe utilizarse en combinación con suplementos de hierro.
¿Incrementa la suplementación con hierro el riesgo de malaria en regiones donde la malaria es endémica?
A pesar de las funciones criticas del hierro en el sistema inmune, la naturaleza de la relacione entre el estatus del hierro y la susceptibilidad a la infección, especialmente con respecto a la malaria, ha sido controversial. Debido a que la retención de hierro es un mecanismo de defensa reconocido contra los patógenos (véase Defensa de retención de hierro durante la infección) preocupaciones han sido planteadas con respecto a la seguridad de la suplementación con hierro, especialmente en niños repletos de hierro que viven en regiones donde la malaria es endémica (122).
La suplementación con hierro de niños que residen en los trópicos ha sido asociada con un riesgo incrementado de malaria clínica y otras infecciones como la neumonía (123, 124). Un ensayo controlado aleatorio en 24,076 niños (edades, 1-35 meses) viviendo en una región de malaria endémica del este de África (Tanzania) investigó los efectos del hierro y ácido fólico suplementarios, con o sin zinc, en comparación a los efectos del zinc solo o un placebo, en la mortalidad por todas las causas y las admisiones al hospital (125). Se encontró que la administración de hierro, ácido fólico, y/o zinc incrementaba el riesgo de efectos adversos serios, admisión al hospital, y muerte, y por lo tanto fue detenido prematuramente. Análisis subsecuentes del ensayo revelaron que los niños repletos de hierro fueron más propensos que los niños deficientes de hierro (con o sin anemia) a estar en riesgo de padecer efectos adversos después de la suplementación con hierro (125). Tal riesgo potencial de efectos adversos con una suplementación rutinaria de hierro no fue observado en niños de preescolar en lugares sin malaria (al sur de Nepal) (126).
Una revisión reciente de 35 ensayos indicó que la suplementación con hierro no incremento el riesgo de malaria clínica o de otras enfermedades parasitarias, infecciones, y mortalidad por todas las causas en niños viviendo en regiones de malaria endémica en las cuales la prevención y manejo de la malaria están disponibles (127). Además, un análisis agrupado de tres ensayos de alta cualidad demostró que el hierro suplementario en combinación con el tratamiento anti-malaria protegió a los niños contra la malaria clínica y mejoró los parámetros hematológicos (127). La Organización Mundial de la Salud (OMS) actualmente recomienda la provisión de la suplementación con hierro en infantes y niños, junto con las medidas de prevención de la malaria, diagnosis, y tratamiento en áreas de malaria endémica (128).
Recomendación del LPI
El seguimiento de la IDR de hierro debiera aportar suficiente hierro para prevenir una deficiencia sin causar efectos adversos en la mayoría de los individuos. Aunque se puede obtener hierro suficiente a través de una dieta variada, una cantidad considerable de personas no consume hierro adecuado para prevenir una deficiencia. Un suplemento multivitamínico/mineral que contenga el 100% del valor diario (VD) de hierro aporta 18 mg de hierro elemental. Mientras que esta cantidad de hierro puede ser beneficiosa para mujeres premenopáusicas, está muy por encima de la IDR para hombres y mujeres postmenopáusicas.
Hombres adultos y mujeres postmenopáusicas
Ya que la hemocromatosis hereditaria es relativamente común y los efectos a largo plazo del hierro dietético en exceso sobre el riesgo de enfermedades crónicas aún no está claro, los hombres y mujeres postmenopáusicas que no se encuentran en riesgo de una deficiencia de hierro debieran tomar un suplemento multivitamínico/mineral sin hierro. Una serie de multivitamínicos formulados específicamente para hombres o personas por encima de los 50 años de edad, no contienen hierro.
Adultos mayores (>50 años)
Los depósitos de hierro moderadamente elevados podrían ser mucho más comunes que la deficiencia de hierro en individuos de mediana edad y mayores (129). Por lo tanto, los adultos mayores no debieran por lo general tomar suplementos nutricionales que contengan hierro a menos que hayan sido diagnosticados con deficiencia de hierro. Más aún, es extremadamente importante que se determine la causa subyacente de la deficiencia de hierro, más que simplemente tratarla con suplementos de hierro (véase La Ingesta Diaria Recomendada).
Autores y Críticos
Originalmente escrito en 2001 por:
Jane Higdon, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Marzo de 2003 por:
Jane Higdon, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Enero de 2006 por:
Jane Higdon, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Agosto de 2009 por:
Victoria J. Drake, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Actualizado en Agosto de 2016 por:
Barbara Delage, Ph.D.
Instituto Linus Pauling
Universidad Estatal de Oregon
Revisado en Mayo de 2016 por:
Marianne Wessling-Resnick, Ph.D.
Profesor de Bioquímica Nutricional
Departamento de Genética y Enfermedades Complejas
Harvard T.H. Chan Escuela de Salud Publica
Traducido al Español en 2018 por:
Silvia Vazquez Lima
Instituto Linus Pauling
Universidad Estatal de Oregon
La actualización del articulo en el 2016 fue suscrita, en parte, por una subvención de Bayer Consumer Care AG, Basilea, Suiza.
Derechos de autoría 2001-2026 Instituto Linus Pauling
Figure Alternative Text
Figure 1. Structure of heme b
The figure shows the chemical structure of the heme b molecule, with a porphyrin ring, four nitrogens, a central iron atom (Fe2+), and side chains.
Referencias
- Aggett PJ. Iron. In: Erdman JWJ, Macdonald IA, Zeisel SH, eds. Present Knowledge in Nutrition. 10th ed. Ames: Wiley-Blackwell; 2012:506-520.
- Wessling-Resnick M. Iron. In: Ross AC, Caballero B, Cousins RJ, Tucker KL, Ziegler TR, eds. Modern Nutrition in Health and Disease. 11th ed: Lippincott Williams & Wilkins; 2014:176-188.
- Winter WE, Bazydlo LA, Harris NS. The molecular biology of human iron metabolism. Lab Med. 2014;45(2):92-102. (PubMed)
- Burmester T, Hankeln T. What is the function of neuroglobin? J Exp Biol. 2009;212(Pt 10):1423-1428. (PubMed)
- Salminen A, Kauppinen A, Kaarniranta K. 2-Oxoglutarate-dependent dioxygenases are sensors of energy metabolism, oxygen availability, and iron homeostasis: potential role in the regulation of aging process. Cell Mol Life Sci. 2015;72(20):3897-3914. (PubMed)
- Zhang C. Essential functions of iron-requiring proteins in DNA replication, repair and cell cycle control. Protein Cell. 2014;5(10):750-760. (PubMed)
- Anderson GJ, Darshan D, Wilkins SJ, Frazer DM. Regulation of systemic iron homeostasis: how the body responds to changes in iron demand. Biometals. 2007;20(3-4):665-674. (PubMed)
- Fleming MD. The regulation of hepcidin and its effects on systemic and cellular iron metabolism. Hematology Am Soc Hematol Educ Program. 2008:151-158. (PubMed)
- Tussing-Humphreys L, Pusatcioglu C, Nemeth E, Braunschweig C. Rethinking iron regulation and assessment in iron deficiency, anemia of chronic disease, and obesity: introducing hepcidin. J Acad Nutr Diet. 2012;112(3):391-400. (PubMed)
- Nemeth E, Tuttle MS, Powelson J, et al. Hepcidin regulates cellular iron efflux by binding to ferroportin and inducing its internalization. Science. 2004;306(5704):2090-2093. (PubMed)
- Ayton S, Lei P, Hare DJ, et al. Parkinson's disease iron deposition caused by nitric oxide-induced loss of beta-amyloid precursor protein. J Neurosci. 2015;35(8):3591-3597. (PubMed)
- Lei P, Ayton S, Finkelstein DI, et al. Tau deficiency induces parkinsonism with dementia by impairing APP-mediated iron export. Nat Med. 2012;18(2):291-295. (PubMed)
- Bhaskaram P. Immunobiology of mild micronutrient deficiencies. Br J Nutr. 2001;85 Suppl 2:S75-80. (PubMed)
- Baker RD, Greer FR, Committee on Nutrition American Academy of Pediatrics. Diagnosis and prevention of iron deficiency and iron-deficiency anemia in infants and young children (0-3 years of age). Pediatrics. 2010;126(5):1040-1050. (PubMed)
- Semba RD, Bloem MW. The anemia of vitamin A deficiency: epidemiology and pathogenesis. Eur J Clin Nutr. 2002;56(4):271-281. (PubMed)
- Allen LH. Iron supplements: scientific issues concerning efficacy and implications for research and programs. J Nutr. 2002;132(4 Suppl):813S-819S. (PubMed)
- Suharno D, West CE, Muhilal, Karyadi D, Hautvast JG. Supplementation with vitamin A and iron for nutritional anaemia in pregnant women in West Java, Indonesia. Lancet. 1993;342(8883):1325-1328. (PubMed)
- Jang JT, Green JB, Beard JL, Green MH. Kinetic analysis shows that iron deficiency decreases liver vitamin A mobilization in rats. J Nutr. 2000;130(5):1291-1296. (PubMed)
- Rosales FJ, Jang JT, Pinero DJ, Erikson KM, Beard JL, Ross AC. Iron deficiency in young rats alters the distribution of vitamin A between plasma and liver and between hepatic retinol and retinyl esters. J Nutr. 1999;129(6):1223-1228. (PubMed)
- Turnlund JR. Copper. In: Shils ME, Shike M, Ross AC, Caballero B, Cousins RJ, eds. Modern Nutrition in Health and Disease. 10th ed. Philadelphia: Lippincott Williams & Wilkins; 2006:286-299.
- Thackeray EW, Sanderson SO, Fox JC, Kumar N. Hepatic iron overload or cirrhosis may occur in acquired copper deficiency and is likely mediated by hypoceruloplasminemia. J Clin Gastroenterol. 2011;45(2):153-158. (PubMed)
- Videt-Gibou D, Belliard S, Bardou-Jacquet E, et al. Iron excess treatable by copper supplementation in acquired aceruloplasminemia: a new form of secondary human iron overload? Blood. 2009;114(11):2360-2361. (PubMed)
- Food and Nutrition Board, Institute of Medicine. Copper. Dietary Reference Intakes for Vitamin A, Vitamin K, Boron, Chromium, Copper, Iodine, Iron, Manganese, Molybdenum, Nickel, Silicon, Vanadium, and Zinc. Washington, D.C.: National Academy Press; 2001:224-257. (National Academy Press)
- Kelkitli E, Ozturk N, Aslan NA, et al. Serum zinc levels in patients with iron deficiency anemia and its association with symptoms of iron deficiency anemia. Ann Hematol. 2016;95(5):751-756. (PubMed)
- Food and Nutrition Board, Institute of Medicine. Iron. Dietary Reference Intakes for Vitamin A, Vitamin K, Boron, Chromium, Copper, Iodine, Iron, Manganese, Molybdenum, Nickel, Silicon, Vanadium, and Zinc. Washington, D.C.: National Academy Press; 2001:290-393. (National Academy Press)
- Lynch SR. Interaction of iron with other nutrients. Nutr Rev. 1997;55(4):102-110. (PubMed)
- Hurrell R, Egli I. Iron bioavailability and dietary reference values. Am J Clin Nutr. 2010;91(5):1461S-1467S. (PubMed)
- Weaver CM. Calcium. In: Erdman JJ, Macdonald I, Zeisel SH, eds. Present Knowledge in Nutrition. 10th ed: John Wiley & Sons, Inc.; 2012:434-446.
- Zimmermann MB. The influence of iron status on iodine utilization and thyroid function. Annu Rev Nutr. 2006;26:367-389. (PubMed)
- Hess SY. The impact of common micronutrient deficiencies on iodine and thyroid metabolism: the evidence from human studies. Best Pract Res Clin Endocrinol Metab. 2010;24(1):117-132. (PubMed)
- Hess SY, Zimmermann MB, Adou P, Torresani T, Hurrell RF. Treatment of iron deficiency in goitrous children improves the efficacy of iodized salt in Cote d'Ivoire. Am J Clin Nutr. 2002;75(4):743-748. (PubMed)
- World Health Organization, United Nations Children's Fund, United Nations University. Iron deficiency anaemia: assessment, prevention and control - A guide for programme managers 2001.
- Global Burden of Disease Pediatrics C, Kyu HH, Pinho C, et al. Global and National Burden of Diseases and Injuries Among Children and Adolescents Between 1990 and 2013: Findings From the Global Burden of Disease 2013 Study. JAMA Pediatr. 2016;170(3):267-287. (PubMed)
- Wang M. Iron deficiency and other types of anemia in infants and children. Am Fam Physician. 2016;93(4):270-278. (PubMed)
- Beard JL. Iron biology in immune function, muscle metabolism and neuronal functioning. J Nutr. 2001;131(2S-2):568S-579S; discussion 580S. (PubMed)
- Changela K, Haeri NS, Krishnaiah M, Reddy M. Plummer-Vinson syndrome with proximal esophageal web. J Gastrointest Surg. 2015;20(5):1074-1075. (PubMed)
- Jauregui-Lobera I. Iron deficiency and cognitive functions. Neuropsychiatr Dis Treat. 2014;10:2087-2095. (PubMed)
- Lee GR. Disorders of iron metabolism and heme synthesis. In: Lee GR, Foerster J, Paraskevas F, Greer JP, Rogers GM, eds. Wintrobe's Clinical Hematology. Baltimore: Williams and Wilkins; 1999:979-1070.
- McDonald SJ, Middleton P, Dowswell T, Morris PS. Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes. Evid Based Child Health. 2014;9(2):303-397. (PubMed)
- Siu AL, Force USPST. Screening for iron deficiency anemia in young children: USPSTF recommendation statement. Pediatrics. 2015;136(4):746-752. (PubMed)
- Miller EM. Iron status and reproduction in US women: National Health and Nutrition Examination Survey, 1999-2006. PLoS One. 2014;9(11):e112216. (PubMed)
- Brody T. Nutritional Biochemistry. 2nd ed. San Diego: Academic Press; 1999.
- Mei Z, Cogswell ME, Looker AC, et al. Assessment of iron status in US pregnant women from the National Health and Nutrition Examination Survey (NHANES), 1999-2006. Am J Clin Nutr. 2011;93(6):1312-1320. (PubMed)
- Khuroo MS, Khuroo MS, Khuroo NS. Trichuris dysentery syndrome: a common cause of chronic iron deficiency anemia in adults in an endemic area (with videos). Gastrointest Endosc. 2010;71(1):200-204. (PubMed)
- Brittenham GM. Iron deficiency in whole blood donors. Transfusion. 2011;51(3):458-461. (PubMed)
- Li H, Condon F, Kessler D, et al. Evidence of relative iron deficiency in platelet- and plasma-pheresis donors correlates with donation frequency. J Clin Apher. 2016; doi: 10.1002/jca.21448. [Epub ahead of print]. (PubMed)
- Hershko C, Skikne B. Pathogenesis and management of iron deficiency anemia: emerging role of celiac disease, helicobacter pylori, and autoimmune gastritis. Semin Hematol. 2009;46(4):339-350. (PubMed)
- Mahadov S, Green PH. Celiac disease: a challenge for all physicians. Gastroenterol Hepatol (N Y). 2011;7(8):554-556. (PubMed)
- Cardenas VM, Mulla ZD, Ortiz M, Graham DY. Iron deficiency and Helicobacter pylori infection in the United States. Am J Epidemiol. 2006;163(2):127-134. (PubMed)
- Dignass AU, Gasche C, Bettenworth D, et al. European consensus on the diagnosis and management of iron deficiency and anaemia in inflammatory bowel diseases. J Crohns Colitis. 2015;9(3):211-222. (PubMed)
- Aron-Wisnewsky J, Verger EO, Bounaix C, et al. Nutritional and Protein Deficiencies in the Short Term following Both Gastric Bypass and Gastric Banding. PLoS One. 2016;11(2):e0149588. (PubMed)
- Lecube A, Carrera A, Losada E, Hernandez C, Simo R, Mesa J. Iron deficiency in obese postmenopausal women. Obesity (Silver Spring). 2006;14(10):1724-1730. (PubMed)
- Nead KG, Halterman JS, Kaczorowski JM, Auinger P, Weitzman M. Overweight children and adolescents: a risk group for iron deficiency. Pediatrics. 2004;114(1):104-108. (PubMed)
- Saunders AV, Craig WJ, Baines SK, Posen JS. Iron and vegetarian diets. Med J Aust. 2013;199(4 Suppl):S11-16. (PubMed)
- Macdougall IC, Bircher AJ, Eckardt KU, et al. Iron management in chronic kidney disease: conclusions from a "Kidney Disease: Improving Global Outcomes" (KDIGO) Controversies Conference. Kidney Int. 2016;89(1):28-39. (PubMed)
- Doom JR, Georgieff MK. Striking while the iron is hot: Understanding the biological and neurodevelopmental effects of iron deficiency to optimize intervention in early childhood. Curr Pediatr Rep. 2014;2(4):291-298. (PubMed)
- Wang B, Zhan S, Gong T, Lee L. Iron therapy for improving psychomotor development and cognitive function in children under the age of three with iron deficiency anaemia. Cochrane Database Syst Rev. 2013;6:CD001444. (PubMed)
- Idjradinata P, Pollitt E. Reversal of developmental delays in iron-deficient anaemic infants treated with iron. Lancet. 1993;341(8836):1-4. (PubMed)
- Szajewska H, Ruszczynski M, Chmielewska A. Effects of iron supplementation in nonanemic pregnant women, infants, and young children on the mental performance and psychomotor development of children: a systematic review of randomized controlled trials. Am J Clin Nutr. 2010;91(6):1684-1690. (PubMed)
- Pongcharoen T, DiGirolamo AM, Ramakrishnan U, Winichagoon P, Flores R, Martorell R. Long-term effects of iron and zinc supplementation during infancy on cognitive function at 9 y of age in northeast Thai children: a follow-up study. Am J Clin Nutr. 2011;93(3):636-643. (PubMed)
- Sachdev H, Gera T, Nestel P. Effect of iron supplementation on mental and motor development in children: systematic review of randomised controlled trials. Public Health Nutr. 2005;8(2):117-132. (PubMed)
- Falkingham M, Abdelhamid A, Curtis P, Fairweather-Tait S, Dye L, Hooper L. The effects of oral iron supplementation on cognition in older children and adults: a systematic review and meta-analysis. Nutr J. 2010;9:4. (PubMed)
- Burke RM, Leon JS, Suchdev PS. Identification, prevention and treatment of iron deficiency during the first 1000 days. Nutrients. 2014;6(10):4093-4114. (PubMed)
- Pena-Rosas JP, De-Regil LM, Garcia-Casal MN, Dowswell T. Daily oral iron supplementation during pregnancy. Cochrane Database Syst Rev. 2015;7:CD004736. (PubMed)
- Institute of Medicine Committee on Preventive Services for Women; Board on Population Health and Public Health Practice. Clinical prevention services for women - closing the gaps: The National Academies Press; 2011. (The National Academies Press)
- American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 95: anemia in pregnancy. Obstet Gynecol. 2008;112(1):201-207. (PubMed)
- American Academy of Family Physicians. Clinical preventive service recommendation: iron deficiency anemia. http://www.aafp.org/patient-care/clinical-recommendations/all/iron-deficiency-anemia.html. Accessed 4/17/16.
- Etheredge AJ, Premji Z, Gunaratna NS, et al. Iron supplementation in iron-replete and nonanemic pregnant women in Tanzania: a randomized clinical trial. JAMA Pediatr. 2015;169(10):947-955. (PubMed)
- Mwangi MN, Roth JM, Smit MR, et al. Effect of daily antenatal iron supplementation on plasmodium infection in Kenyan women: a randomized clinical trial. JAMA. 2015;314(10):1009-1020. (PubMed)
- Mielke HW, Gonzales C, Powell E, Mielke PW. Evolving from reactive to proactive medicine: community lead (Pb) and clinical disparities in pre- and post-Katrina New Orleans. Int J Environ Res Public Health. 2014;11(7):7482-7491. (PubMed)
- Centers for Disease Control and Prevention. New blood lead level information. [Web page]. Available at: http://www.cdc.gov/nceh/lead/acclpp/blood_lead_levels.htm. Accessed 6/1/16.
- Kwong WT, Friello P, Semba RD. Interactions between iron deficiency and lead poisoning: epidemiology and pathogenesis. Sci Total Environ. 2004;330(1-3):21-37. (PubMed)
- Silber MH, Becker PM, Earley C, Garcia-Borreguero D, Ondo WG, Medical Advisory Board of the Willis-Ekbom Disease F. Willis-Ekbom Disease Foundation revised consensus statement on the management of restless legs syndrome. Mayo Clin Proc. 2013;88(9):977-986. (PubMed)
- Trotti LM, Bhadriraju S, Becker LA. Iron for restless legs syndrome. Cochrane Database Syst Rev. 2012;5:CD007834. (PubMed)
- Johnston CS. Vitamin C. In: Erdman JWJ, Macdonald IA, Zeisel SH, eds. Present Knowledge in Nutrition. 10th ed. Ames: Wiley-Blackwell; 2012:248-260.
- Morck TA, Lynch SR, Cook JD. Inhibition of food iron absorption by coffee. Am J Clin Nutr. 1983;37(3):416-420. (PubMed)
- Natural Medicines. Iron: Interactions with Herbs & Supplements [professional monograph]; 2016. Available at: https://naturalmedicines.therapeuticresearch.com/. Accessed 6/1/16.
- Liu J, Pu C, Lang L, Qiao L, Abdullahi MA, Jiang C. Molecular pathogenesis of hereditary hemochromatosis. Histol Histopathol. 2016:11762. [Epub ahead of print]. (PubMed)
- Feder JN, Gnirke A, Thomas W, et al. A novel MHC class I-like gene is mutated in patients with hereditary haemochromatosis. Nat Genet. 1996;13(4):399-408. (PubMed)
- Franchini M, Veneri D. Recent advances in hereditary hemochromatosis. Ann Hematol. 2005;84(6):347-352. (PubMed)
- Ayonrinde OT, Milward EA, Chua AC, Trinder D, Olynyk JK. Clinical perspectives on hereditary hemochromatosis. Crit Rev Clin Lab Sci. 2008;45(5):451-484. (PubMed)
- Wallace DF, Subramaniam VN. Non-HFE haemochromatosis. World J Gastroenterol. 2007;13(35):4690-4698. (PubMed)
- Powell LW, Seckington RC, Deugnier Y. Haemochromatosis. Lancet. 2016; pii: S0140-6736(15)01315-X. doi: 10.1016/S0140-6736(15)01315-X. [Epub ahead of print]. (PubMed)
- Oikonomidou PR, Casu C, Rivella S. New strategies to target iron metabolism for the treatment of beta thalassemia. Ann N Y Acad Sci. 2016; 1368(1):162-168. (PubMed)
- Jin F, Qu LS, Shen XZ. Association between C282Y and H63D mutations of the HFE gene with hepatocellular carcinoma in European populations: a meta-analysis. J Exp Clin Cancer Res. 2010;29:18. (PubMed)
- Shen LL, Gu DY, Zhao TT, Tang CJ, Xu Y, Chen JF. Implicating the H63D polymorphism in the HFE gene in increased incidence of solid cancers: a meta-analysis. Genet Mol Res. 2015;14(4):13735-13745. (PubMed)
- Zhang M, Xiong H, Fang L, et al. Meta-Analysis of the Association between H63D and C282Y Polymorphisms in HFE and Cancer Risk. Asian Pac J Cancer Prev. 2015;16(11):4633-4639. (PubMed)
- Osborne NJ, Gurrin LC, Allen KJ, et al. HFE C282Y homozygotes are at increased risk of breast and colorectal cancer. Hepatology. 2010;51(4):1311-1318. (PubMed)
- Liu X, Lv C, Luan X, Lv M. C282Y polymorphism in the HFE gene is associated with risk of breast cancer. Tumour Biol. 2013;34(5):2759-2764. (PubMed)
- Gannon PO, Medelci S, Le Page C, et al. Impact of hemochromatosis gene (HFE) mutations on epithelial ovarian cancer risk and prognosis. Int J Cancer. 2011;128(10):2326-2334. (PubMed)
- Kennedy AE, Kamdar KY, Lupo PJ, et al. Examination of HFE associations with childhood leukemia risk and extension to other iron regulatory genes. Leuk Res. 2014;38(9):1055-1060. (PubMed)
- Viola A, Pagano L, Laudati D, et al. HFE gene mutations in patients with acute leukemia. Leuk Lymphoma. 2006;47(11):2331-2334. (PubMed)
- Agudo A, Bonet C, Sala N, et al. Hemochromatosis (HFE) gene mutations and risk of gastric cancer in the European Prospective Investigation into Cancer and Nutrition (EPIC) study. Carcinogenesis. 2013;34(6):1244-1250. (PubMed)
- Larsson SC, Wolk A. Meat consumption and risk of colorectal cancer: a meta-analysis of prospective studies. Int J Cancer. 2006;119(11):2657-2664. (PubMed)
- Cross AJ, Ferrucci LM, Risch A, et al. A large prospective study of meat consumption and colorectal cancer risk: an investigation of potential mechanisms underlying this association. Cancer Res. 2010;70(6):2406-2414. (PubMed)
- Bastide NM, Pierre FH, Corpet DE. Heme iron from meat and risk of colorectal cancer: a meta-analysis and a review of the mechanisms involved. Cancer Prev Res (Phila). 2011;4(2):177-184. (PubMed)
- Fonseca-Nunes A, Jakszyn P, Agudo A. Iron and cancer risk--a systematic review and meta-analysis of the epidemiological evidence. Cancer Epidemiol Biomarkers Prev. 2014;23(1):12-31. (PubMed)
- Qiao L, Feng Y. Intakes of heme iron and zinc and colorectal cancer incidence: a meta-analysis of prospective studies. Cancer Causes Control. 2013;24(6):1175-1183. (PubMed)
- Bastide NM, Chenni F, Audebert M, et al. A central role for heme iron in colon carcinogenesis associated with red meat intake. Cancer Res. 2015;75(5):870-879. (PubMed)
- Jakszyn P, Lujan-Barroso L, Agudo A, et al. Meat and heme iron intake and esophageal adenocarcinoma in the European Prospective Investigation into Cancer and Nutrition study. Int J Cancer. 2013;133(11):2744-2750. (PubMed)
- de Valk B, Marx JJ. Iron, atherosclerosis, and ischemic heart disease. Arch Intern Med. 1999;159(14):1542-1548. (PubMed)
- Das De S, Krishna S, Jethwa A. Iron status and its association with coronary heart disease: systematic review and meta-analysis of prospective studies. Atherosclerosis. 2015;238(2):296-303. (PubMed)
- Hunnicutt J, He K, Xun P. Dietary iron intake and body iron stores are associated with risk of coronary heart disease in a meta-analysis of prospective cohort studies. J Nutr. 2014;144(3):359-366. (PubMed)
- Swaminathan S, Fonseca VA, Alam MG, Shah SV. The role of iron in diabetes and its complications. Diabetes Care. 2007;30(7):1926-1933. (PubMed)
- Orban E, Schwab S, Thorand B, Huth C. Association of iron indices and type 2 diabetes: a meta-analysis of observational studies. Diabetes Metab Res Rev. 2014;30(5):372-394. (PubMed)
- Abril-Ulloa V, Flores-Mateo G, Sola-Alberich R, Manuel-y-Keenoy B, Arija V. Ferritin levels and risk of metabolic syndrome: meta-analysis of observational studies. BMC Public Health. 2014;14:483. (PubMed)
- Huth C, Beuerle S, Zierer A, et al. Biomarkers of iron metabolism are independently associated with impaired glucose metabolism and type 2 diabetes: the KORA F4 study. Eur J Endocrinol. 2015;173(5):643-653. (PubMed)
- Montonen J, Boeing H, Steffen A, et al. Body iron stores and risk of type 2 diabetes: results from the European Prospective Investigation into Cancer and Nutrition (EPIC)-Potsdam study. Diabetologia. 2012;55(10):2613-2621. (PubMed)
- Podmore C, Meidtner K, Schulze MB, et al. The association of multiple biomarkers of iron metabolism and type 2 diabetes: the EPIC-InterAct study. Diabetes Care. 2016; 39(4):572-581. (PubMed)
- Yeap BB, Divitini ML, Gunton JE, et al. Higher ferritin levels, but not serum iron or transferrin saturation, are associated with Type 2 diabetes mellitus in adult men and women free of genetic haemochromatosis. Clin Endocrinol (Oxf). 2015;82(4):525-532. (PubMed)
- Fernandez-Real JM, McClain D, Manco M. Mechanisms linking glucose homeostasis and iron metabolism toward the onset and progression of type 2 diabetes. Diabetes Care. 2015;38(11):2169-2176. (PubMed)
- Huang J, Karnchanasorn R, Ou HY, et al. Association of insulin resistance with serum ferritin and aminotransferases-iron hypothesis. World J Exp Med. 2015;5(4):232-243. (PubMed)
- Fernandez-Real JM, Penarroja G, Castro A, Garcia-Bragado F, Hernandez-Aguado I, Ricart W. Blood letting in high-ferritin type 2 diabetes: effects on insulin sensitivity and β-cell function. Diabetes. 2002;51(4):1000-1004. (PubMed)
- Houschyar KS, Ludtke R, Dobos GJ, et al. Effects of phlebotomy-induced reduction of body iron stores on metabolic syndrome: results from a randomized clinical trial. BMC Med. 2012;10:54. (PubMed)
- Belaidi AA, Bush AI. Iron neurochemistry in Alzheimer's disease and Parkinson's disease: targets for therapeutics. J Neurochem. 2015; doi: 10.1111/jnc.13425. [Epub ahead of print]. (PubMed)
- Kwan JY, Jeong SY, Van Gelderen P, et al. Iron accumulation in deep cortical layers accounts for MRI signal abnormalities in ALS: correlating 7 tesla MRI and pathology. PLoS One. 2012;7(4):e35241. (PubMed)
- Wong BX, Duce JA. The iron regulatory capability of the major protein participants in prevalent neurodegenerative disorders. Front Pharmacol. 2014;5:81. (PubMed)
- Devos D, Moreau C, Devedjian JC, et al. Targeting chelatable iron as a therapeutic modality in Parkinson's disease. Antioxid Redox Signal. 2014;21(2):195-210. (PubMed)
- Grolez G, Moreau C, Sablonniere B, et al. Ceruloplasmin activity and iron chelation treatment of patients with Parkinson's disease. BMC Neurol. 2015;15:74. (PubMed)
- Hendler SS, Rorvik DM. PDR for Nutritional Supplements. 2nd ed. Montvale: Thomson Reuters; 2008.
- Natural Medicines. Iron: Interactions with Drugs [professional monograph]; 2016. Available at: https://naturalmedicines.therapeuticresearch.com/. Accessed 6/1/16.
- Wander K, Shell-Duncan B, McDade TW. Evaluation of iron deficiency as a nutritional adaptation to infectious disease: an evolutionary medicine perspective. Am J Hum Biol. 2009;21(2):172-179. (PubMed)
- Oppenheimer SJ. Iron and its relation to immunity and infectious disease. J Nutr. 2001;131(2S-2):616S-633S; discussion 633S-635S. (PubMed)
- van den Hombergh J, Dalderop E, Smit Y. Does iron therapy benefit children with severe malaria-associated anaemia? A clinical trial with 12 weeks supplementation of oral iron in young children from the Turiani Division, Tanzania. J Trop Pediatr. 1996;42(4):220-227. (PubMed)
- Sazawal S, Black RE, Ramsan M, et al. Effects of routine prophylactic supplementation with iron and folic acid on admission to hospital and mortality in preschool children in a high malaria transmission setting: community-based, randomised, placebo-controlled trial. Lancet. 2006;367(9505):133-143. (PubMed)
- Tielsch JM, Khatry SK, Stoltzfus RJ, et al. Effect of routine prophylactic supplementation with iron and folic acid on preschool child mortality in southern Nepal: community-based, cluster-randomised, placebo-controlled trial. Lancet. 2006;367(9505):144-152. (PubMed)
- Neuberger A, Okebe J, Yahav D, Paul M. Oral iron supplements for children in malaria-endemic areas. Cochrane Database Syst Rev. 2016;2:CD006589. (PubMed)
- World Health Organization. Guideline: daily iron supplementation in infants and children. Geneva: World Health Organization; 2016.
- Fairweather-Tait SJ, Wawer AA, Gillings R, Jennings A, Myint PK. Iron status in the elderly. Mech Ageing Dev. 2014;136-137:22-28. (PubMed)
Exclusión de Responsabilidades
El Centro de Informaciones sobre Micronutrientes del Instituto Linus Pauling entrega información científica relacionado con aspectos de importancia en salud pública de factores dietéticos, suplementos, comestibles y bebidas para el público en general. Esta información se entrega con el entendimiento que ni el autor ni la imprenta están entregando consejos de naturaleza médica, psicológica o nutricional. La información no debe ser usada para reemplazar la consulta con profesionales competentes en el área de cuidado de salud o de nutrición.
La información entregada con relación a factores y suplementos dietéticos, comestibles, y bebestibles, contenida en este sitio web, no cubre todos los usos, acciones, precauciones, efectos secundarios, e interacciones posibles. No debe ser considerado como consejo nutricional o médico para resolver problemas individuales. La responsabilidad legal por las acciones individuales u omisiones que se derivan del uso de este sitio está expresamente excluida.
No se puede copiar, modificar, distribuir, transmitir, realizar, publicar o vender ninguno de los materiales sujetos a derechos de autoría de este sitio web. Puede enlazar a este sitio web, pero debe incluir la siguiente declaración:
"Este enlace lleva a un sitio web proporcionado por el Instituto Linus Pauling en la Universidad Estatal de Oregon. [Su nombre] no está afiliado ni respaldado por el Instituto Linus Pauling o la Universidad Estatal de Oregon."