English | Español
カルシウムは,人体内で最も一般的なミネラルである。体内のカルシウムの約99%が骨と歯に存在し,残りの1%が血液と軟質組織に認められる。血液中及び細胞周辺の体液(細胞外液)中のカルシウムは,正常な生理機能のために極めて狭い範囲内に維持されなければならない。カルシウムの生理学的機能は,生命維持に極めて重要であるため,カルシウム摂取量が不足すると,生体は,正常な血液中のカルシウムレベルを維持するために骨の脱ミネラル化を行う。そのため,適正な食事からのカルシウムが,健康な骨組織を維持するにあたって極めて重要な要素である (1)。
機能
構造
カルシウムは,骨と歯において主要な構成元素である。骨のミネラル成分は,主としてカルシウムとリンを大量に含むヒドロキシアパタイト [Ca10(PO4)6(OH)2]結晶で構成される (2)。骨は,生涯を通して再構築される動的な組織である。破骨細胞と呼ばれる骨細胞が,骨を溶解または再吸収することによって,再構築プロセスを開始する。それから骨芽細胞(造骨細胞)と呼ばれる骨形成細胞が,新たな骨を合成し再吸収された骨と置き換わる。正常な成長では,骨形成が骨吸収を凌駕する。骨粗鬆症は,骨吸収が慢性的に骨形成を上回るときに起こる (1)。
細胞のシグナル伝達
カルシウムは,血管の収縮と弛緩(血管収縮と血管拡張),神経インパルス伝達,筋肉収縮,及びインスリンなどのホルモン分泌を媒介する役割を持つ (3)。骨格筋や神経細胞のような興奮性細胞は,細胞膜中にカルシウム濃度を速やかに変化させる電位依存性のカルシウムチャンネルを持っている。例えば,筋繊維が収縮するよう刺激する神経インパルスを受けると,細胞膜内のカルシウムチャンネルが開口し,少量のカルシウムイオンを筋肉細胞へ送る。これらのカルシウムイオンは細胞内の活性タンパク質と結合し,細胞内部の貯蔵小胞からカルシウムイオン流を放出する。カルシウムとタンパク質,トロポニン-C,との結合が,筋肉を収縮させる一連のステップを開始する。カルシウムとタンパク質,カルモジュリン,との結合が,筋肉収縮のエネルギーを供給するために筋肉グリコーゲンを分解する酵素を活性化する (1)。
酵素及びタンパク質の補酵素
カルシウムは,多くのタンパク質と酵素を安定化させ,それらの活性を最適化するのに必要である。血液凝固カスケードにおける7つの「ビタミンK依存性」凝固因子を活性化するために,カルシウムイオンとの結合が必要とされる(「ビタミンK」参照)。「血液凝固カスケード」という用語は,一連のイベントをさし,それぞれが,凝血形成により出血を止める他の反応に依存する (4)。
カルシウムレベルの調整
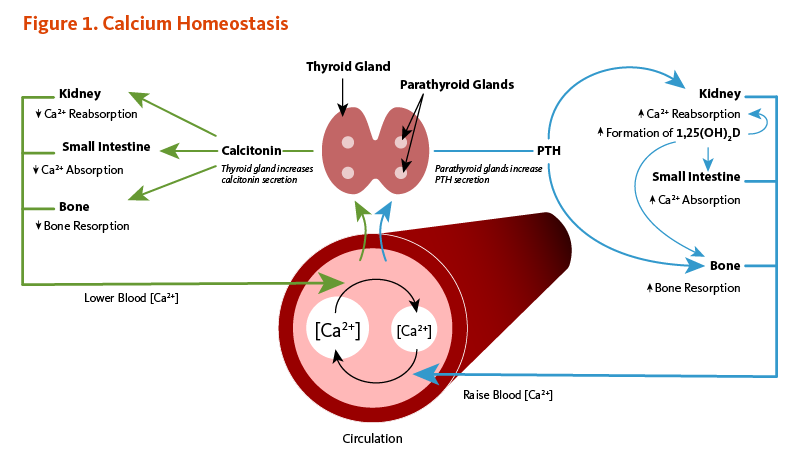
細胞を取り巻く血液や体液中のカルシウム濃度は,正常な生理機能を維持するために堅固に制御されている(図)。血液中のカルシウムが減少すると(すなわちカルシウム摂取量が不足した場合),副甲状腺(上皮小体)内のカルシウム感知タンパク質がシグナルを送り,副甲状腺ホルモン(PTH)を分泌させる (5)。PTHは,腎臓中でビタミンDを活性型のカルシトリオールへ変換する。カルシトリオールは,小腸からのカルシウム吸収を増加させる。PTHとともに,カルシトリオールは,破骨細胞(骨を再吸収する細胞)を活性化させ骨からのカルシウム放出を刺激し,腎臓における再吸収を増加させることにより,カルシウムの尿からの排泄を減少させる。血液中のカルシウムが正常レベルに上昇したとき,副甲状腺がPTH分泌を中止し,腎臓は過剰のカルシウムを尿中へ排泄し始める。この複雑なシステムは血中カルシウムの速やかで堅固な調節を可能とするが,骨格の消費でもある (1)。
欠乏症
血中カルシウムが低い状態は,副甲状腺機能の異常を意味し,骨格が正常な血中レベルを維持するためにカルシウムを多量に供給するため,食事からのカルシウム摂取量が低いときまれに起こる。異常に血中カルシウムが低い状態の他の原因は,慢性の腎臓疾患,ビタミンD欠乏及び主として重度のアルコール中毒症の場合に起こる血中マグネシウムの欠乏である。マグネシウム欠乏は,破骨細胞のPTHに対する応答性の低下を起こす。成長期の人の慢性的なカルシウム摂取不足は,最適なピーク骨量の達成を妨害する可能性がある。一度ピーク骨量が達成されると,カルシウム摂取量不足は,骨量減少を加速し,最終的に骨粗鬆症の発症に関係してくる可能性がある(「疾病予防」参照)(1)。
[Figure 1 - Click to Enlarge]
栄養成分との相互作用
ビタミンD
ビタミンDは最適なカルシウム吸収に必要である(「機能」または「ビタミンD」参照)。いくつかの他の栄養成分(及び非栄養成分)は,体内のカルシウム保持に影響を及ぼしカルシウムの栄養状態に影響する可能性がある。
ナトリウム
高いナトリウム摂取量は,おそらく腎臓での再吸収の際のナトリウムとカルシウムの拮抗によるか,あるいは副甲状腺ホルモン(PTH)分泌に及ぼすナトリウムの影響によって,尿からのカルシウム消失を増加させる。腎臓により排泄される2.3 gのナトリウムの増加(NaClとして6 g)が,カルシウムの約24~40 mgを尿へ導くことが認められている。尿からの消失が個人間のカルシウム保持の約半分の差に相当するため,食事からのナトリウム摂取は,骨量減少に大きく影響する可能性がある。成人女性において,一日の消費されるナトリウムの余剰のグラム当たり,カルシウム消失が全て骨から由来すると仮定して,1年で1%の骨の消失率に追加されると考えられている。動物実験では,骨量減少が,食塩摂取量が高くなるにつれ大きくなることが示されているが,人における食塩摂取量と骨の消失との間の相関を確認するための管理された臨床試験は実施されたことがない (1,6)。しかしながら,閉経後女性による2年間の研究において,尿中ナトリウムの排泄量の増加が(ナトリウム摂取量増加の指標),腰部の骨ミネラル密度(BMD)の減少と相関することが認められている (7)。さらに,40人の閉経後女性についての縦断研究(経年的研究)から,6ヵ月間の低ナトリウムの食事(2 g/日)を堅持することが,ナトリウム排泄,カルシウム排泄及び骨吸収のバイオマーカーであるI型コラーゲンのアミノ末端プロペプチドを有意に低減させることと相関がみられた。しかしながら,これらの相関は,試験開始時の尿中ナトリウム排泄量が,3.4 g/日以上(すなわち米国成人の平均ナトリウム摂取量)である女性にだけ認められた (8)。尿中のナトリウムとカルシウムの排泄と保持についての食事からのナトリウムの影響における人種間の差が,思春期の女子で報告されている。白人の女子は高い食塩食事で余分なナトリウムを排泄するが,黒人の女子はプラスのナトリウムバランスへ向かっており,それは白人の女子と比較して尿中のカルシウム消失が低い結果によるものであった (9)。
タンパク質
食事からのタンパク質摂取量が増えると,カルシウムの尿中排泄量も増加する。米国人の推奨カルシウム摂取量は,米国人のタンパク摂取量が概して高いため,比較的工業化されていない国々の人より高くなる。タンパク質のRDA(推奨栄養所要量)は,成人女性で46 g/日,成人男性56 g/日であるが,米国におけるタンパク質の平均摂取量は高い傾向にある(成人女性65~70 g/日,成人男性90~110 g/日)(3)。最近,全体のカルシウム収支は,カルシウム吸収の変化を相殺することにより,食事からのタンパク質により影響を受けることが確認されなかった (10)。タンパク質の摂取不足は,骨粗鬆症関連骨折からの回復の遅さと相関が認められ,血清中アルブミンの値(タンパク質栄養状態の指標)が,股関節骨折リスクと逆相関することが認められた (3)。
リン
タンパク質が多い食品には一般的に認められるリンは,尿中のカルシウム排泄を減少させる傾向がある。しかしながら,リンの多い食品は,消化排泄されるカルシウム含量を増加させ,便中のカルシウム消失を増加させる傾向にもある。従って,リンは,タンパク質摂取増加に関連するカルシウム消失の全量を相殺しない (1)。ソフトドリンクと食品添加物からのリン酸塩摂取量の増加は,骨の健康についての意義に関して,いくつかの研究者から懸念を生じさせている。リンが多くカルシウムが少ない食事は,カルシウムが低くなるにつれ,副甲状腺ホルモン(PTH)分泌を増加させることが認められた (3,6)。カルシウムバランスと骨の健康に及ぼすリンの高摂取の影響は,現在のところ不明ではあるが,牛乳や他の食事からのカルシウム供給源を多量のソフトドリンクへ変えることは,青少年や成人における骨の健康に関する懸念を起こす。
カフェイン
多量のカフェインは,短時間で尿中カルシウム含量を増加させる。一方,400 mg/日のカフェイン摂取量は,閉経後女性において24時間内の尿中カルシウム排泄を,対照群と比較し有意に変化させなかった (11)。一つの観察研究から,カルシウムを744 mg/日以下摂取する閉経後女性において,骨量減少の加速が認められ,彼女らはコーヒーを2~3杯/日飲むと報告されたが (12),カフェイン摂取量を測定したその後の研究では,閉経後女性において,カフェイン摂取量と骨量減少との間に何の相関も認められなかった (13)。平均して,8オンスカップ1杯のコーヒーは,わずか2~3 mgのカルシウム保持を減少させるだけである (1)。
推奨栄養所要量(RDA)
骨の健康の最適性に基づく最新の推奨カルシウム摂取量が,2010年に米国医薬品協会の食品栄養委員会(FNB)から発表された。カルシウムの推奨栄養所要量(RDA)を,ライフステージと性別により下表に示した。
表1 カルシウムの推奨栄養所要量(RDA)
|
食品 |
ライフステージ |
男性(mg/日) |
女性(mg/日) |
|
乳児 |
0-6ヵ月 |
200 (AI) |
200 (AI) |
|
乳児 |
6-12ヵ月 |
260 (AI) |
260 (AI) |
|
幼児 |
1-3歳 |
700 |
700 |
|
子供 |
4-8歳 |
1,000 |
1,000 |
|
子供 |
9-13歳 |
1,300 |
1,300 |
|
青少年 |
14-18歳 |
1,300 |
1,300 |
|
成人 |
19-50歳 |
1,000 |
1,000 |
|
成人 |
51-70歳 |
1,000 |
1,200 |
|
成人 |
71歳以上 |
1,200 |
1,200 |
|
妊婦 |
14-18歳 |
- |
1,300 |
|
妊婦 |
19-50歳 |
- |
1,000 |
|
母乳授乳女性 |
14-18歳 |
- |
1,300 |
|
母乳授乳女性 |
19-50歳 |
- |
1,000 |
|
AI;適正摂取量 |
疾病の予防
大腸癌
大腸癌は,最も一般的な胃腸器官のがんで,米国における第二位のがんによる死因である。大腸癌は,遺伝的要因と環境要因が組み合わさって起こり,これら2つの要因が人の結腸癌リスクに影響を及ぼす程度は大きく異なる。家族性大腸腺腫症を持つ人々において,結腸癌の原因は,ほぼ完全に遺伝性と考えられているが,食事要因も他の種類の結腸癌リスクに影響すると考えられる。動物実験からは,腸癌を予防するのにカルシウムが保護的な役割をすることが強く裏づけされている (14)。人における管理された臨床試験で,直腸結腸腺癌(前がん性ポリープ)の穏やかな減少が,カルシウムの1,200~2,000 mg/日補給によって確認され (15,16),その後の研究から,介入終了後5年間まで予防効果が続くことが認められた (17)。564,536人の男女が関与した10例の前向きコホート研究のメタアナリシスで,カルシウム摂取量(食品からの)の最大5分位の人が,最小5分位の人より大腸癌リスクが14%低いことが認められた。食事からのカルシウム摂取量は10例のコホートで674~1,051 mg/日の範囲であった (18)。このメタアナリシスにおいて,総カルシウム摂取量(食品とサプリメントから)が最大5分位の被験者は,大腸癌リスクが22%低かった。調査された研究の一日総カルシウム摂取量は732~1,087 mgであった。一方,大部分の前向き研究は,個々には,カルシウム摂取量増加が,大腸癌リスク減少にわずかに弱い相関があると報告されている。これらの弱い相関は,カルシウムに対する応答が異なる群が集団内に存在することにより説明できるかもしれない。例えば,インスリン様成長因子-1(IGF-1)の循環レベルが高い人は,大腸癌リスクが高く,カルシウム摂取量増加が,この亜群では他の群以上に効果があるという証拠がいくつかある。511人の男性による症例-対照研究では,カルシウム摂取量の増加が,IGF-1の循環レベルの高い人で大腸癌リスク減少とより強く相関が認められた (19)。結論を導く前に,大規模集団内の特定亜集団が,大腸癌リスク低下に関して,異なるカルシウム必要量を有するかどうか解明するために,さらに多くの研究が必要である。
骨粗鬆症
骨粗鬆症は,骨の強度が損なわれる骨格障害で,骨折のリスクを高めることになる。股関節骨折を招くことが,骨粗鬆症の最も深刻な結果である。骨粗鬆性の股関節骨折を招く人のほぼ1/3は,骨折後,年内に老人ホームに入居し,1年以内に骨粗鬆性股関節骨折を経験した人の5人に1人が死亡する。骨粗鬆症は,白人の閉経後女性で最も多く診断されるが,他の人種や年齢群の女性,男性及び子供も骨粗鬆症を発症する可能性はある (20)。
骨粗鬆症は多因子性の障害であり,栄養が,その発症と進行に関係する唯一の因子である(2)。骨粗鬆症を発症するリスクを高くする他の因子は,これだけとは限らないが,加齢,女性,エストロゲン欠乏,喫煙,代謝疾患(甲状腺機能亢進症など)及び特定治療薬(コルチコステロイド,抗痙攣薬など)の使用である。骨粗鬆症関連骨折の素因は,その人のピーク骨量とピーク骨量に到達した後の骨量減少率と関連している。成人の身長に達した後,骨格は,人生の30年まで骨の蓄積を続ける。ピーク骨量に遺伝的要因が強く影響するが,生活習慣の要素も有意な役割を果たす可能性がある。骨粗鬆症性の骨折リスクを低減する方法には,最大のピーク骨量の達成と人生後期での骨量減少を少なくすることである。カルシウムは,ピーク骨量を達成し骨粗鬆症を予防するために最も重要な栄養成分であることは一致して確認されているが,適正なビタミンD摂取量も,最適なカルシウム吸収に必要である (20)。
運動が,骨粗鬆症と骨粗鬆症性骨折を予防するために有効なもう一つの生活習慣要素である。人生初期の運動が,より高いピーク骨量の達成に寄与することを示唆するエビデンスがある。適正なカルシウムとビタミンDの摂取量の下での運動は,おそらく人生後期の骨量減少率を遅くするのに適度な効果がある。公表されたカルシウムの試験の1つの編集物では,運動増加による骨格への有用な効果が,1,000 mg/日以上のカルシウム摂取量においてのみ達成可能であることが示唆された (21)。骨量減少を予防するため,高衝撃性の運動や抵抗運動(ウェイト)が,最も有効と考えられる。歩行,水泳及びサイクリングのような比較的低衝撃性の運動は,健康や機能の他の面で有効であるが,骨量減少についての効果は少ない。しかしながら,人生後期の運動は,90歳を超えても,なお骨の強度を高め,別の股関節骨折の重要なリスク因子である転倒の可能性を低下させる (20)。カルシウムサプリメントだけでは,骨粗鬆症の人では,減少骨量の回復は通常できない。しかしながら,いかなる薬物治療を用いた骨粗鬆症の最適な治療でも,カルシウム(1,200 mg/日)とビタミンD(600 IU/日)の適正な摂取量を必要とする (2,20)。骨粗鬆症についての追加情報は,国立骨粗鬆症基金のウェブサイト参照。
腎臓結石
米国人の約12%が,何らかのときに腎臓結石になる。ほとんどの腎臓結石は,シュウ酸カルシウムかリン酸カルシウムからなる。その原因は通常不明であるが,異常に高い尿中カルシウム(高カルシウム尿症)が,カルシウム結石の発症リスクを増加させる。食事からのカルシウム増加は尿中カルシウムを少し増加させ,この上昇は高カルシウム尿症患者でより顕著である。しかしながら,ナトリウムやタンパク質のような他の食事要因も,尿中カルシウムを増加させることが知られている (22,23)。12年間男性を追跡した大規模な前向き研究から,症状のある腎臓結石の発症率が,カルシウム摂取量が平均1,326 mg/日である最大5分位(1/5)の男性で,平均516 mg/日である最小5分位の男性と比較して44%低かった (24)。女性を12年間追跡した大規模な前向き研究でも同様の結果が得られた (25)。14年間男性を追跡した研究から,カルシウム摂取量が,60歳以下の人で腎臓結石リスク低下と相関し,60歳以上の男性では相関がないと報告された (26)。さらに,96,245人の27~44歳の比較的若い女性コホートにおける前向き研究において,高いカルシウム摂取量は腎臓結石のリスク低下と相関が認められた (27)。これら2つの試験の著者らは,食事からのカルシウム増加が,シュウ酸カルシウム結石のリスク因子である食事からのシュウ酸の吸収を阻害し,尿中シュウ酸塩を低減させる可能性があると示唆した。この概念の裏づけは,カルシウム補給の有る無しによるシュウ酸塩吸収を調査した試験に由来する (28)。カルシウム元素相当200 mgをシュウ酸塩とともに供給すると,シュウ酸塩の吸収と排泄の両方が有意に低減された。
カルシウム結石の形成者は,これまではカルシウム摂取量を制限するよう助言されていたが,シュウ酸カルシウム結石患者282人による症例-対照研究からは,尿中ナトリウム排泄量を測定したときに,食事からの食塩が尿中カルシウム排泄と最も強く相関する食事要因であることが認められた (29)。カルシウム結石を生成している患者85人の研究において,骨ミネラル密度の低い人が,高い食塩摂取量と高い尿中ナトリウム排泄量であることが認められ,このことから,著者らは,食塩摂取量を減らすことを,カルシウム結石生成患者に推奨すべきであると提案した (30)。カルシウム摂取量が低いカルシウム結石形成患者の骨ミネラル密度が低くなる可能性を示すという結果は,食事からのカルシウムを制限する治療法にも疑問を投げかけている。現在,腎臓結石の再発を減らすのに効果的と証明されている唯一の食事内容の変更は水分摂取量を増やすことである。しかしながら,36,282人の閉経後女性による最近の無作為二重盲検プラセボ対照試験からは,サプリメントからのカルシウム(1,000 mg/日)とビタミンD(400 IU/日)の組合せ使用が,腎臓結石リスクを有意の増加させることと相関すると報告されている。サプリメントからのカルシウムが腎臓結石の発生に影響があるかどうかを決定するため,さらに多くの管理された試験が必要である (31)。
妊娠誘発性の高血圧(子癇前症,妊娠高血圧腎症)
妊娠が誘発する高血圧(PIH)は妊娠の10%で発生し,妊婦とその産子における大きな健康リスクである。PIHは,妊娠高血圧,子癇前症及び子癇発作を包含する用語である。妊娠高血圧症は,通常妊娠の20週目以降に発症する異常に高い血圧として定義される。妊娠高血圧症の他に,子癇前症には,浮腫(重度の腫れ)やタンパク尿症(尿中タンパク質)がある。子癇前症は子癇発作(妊娠中毒症とも呼ばれる)へと進行し,生命を危うくする痙攣や昏睡を起こす可能性がある (32)。PIHの原因は完全に解明されているわけではないが,カルシウム代謝が作用していると考えられている。PIHのリスク因子は,初めての妊娠,多胎妊娠(双子や三つ子),慢性の高血圧,糖尿病及びある種の自己免疫疾患である。疫学研究の結果では,カルシウム摂取量とPIH発症率との間に逆相関が示唆されているが,カルシウム補給とPIHに関する実験結果はあまりクリアではない。無作為対照研究の系統的レビューからは,PIH高リスクの妊娠女性だけでなくカルシウム摂取量の低い妊娠女性において,カルシウム補給が高血圧の発生率を低減させることが認められた。しかしながら,PIHのリスクが低くカルシウム摂取量が適正な女性において,カルシウム補給の恩恵が小さく臨床的に有意とは考えられないと判定された (33)。4,500人以上の妊娠女性による「子癇前症予防に関するカルシウム」についての大規模多機関臨床試験において,PIHにおけるカルシウムの2,000 mg補給の効果は認められなかった。しかしながら、補給群の女性が平均2,300 mg/日の摂取量であったのに対して、対照群の女性は960 mg/日の平均摂取量であった, (34)。一般集団については,妊娠時に現在の推奨カルシウム摂取量に適合することがPIH予防につながるかもしれない。PIHに対し高リスクの女性が現在の推奨以上にカルシウムを補給することで効果があるかどうか判断するために,追加研究が必要である。
鉛中毒症
たとえ少量でも慢性的に鉛に曝露されている子供は,学習障害,行動の問題及びIQ値の低下を起こす可能性が高い。発育異常と神経系発達異常は,妊娠期に鉛に曝露された女性の乳児で起こりやすい。成人において,鉛中毒は腎臓障害や高血圧症を起こす可能性がある。鉛塗料や加鉛ガソリンの使用は米国では中止されているが,鉛中毒は,特に都会に住む子供で重要な健康問題として継続している。都市近郊の300人以上の子供における調査では,1~8歳の子供の49%は血液中の鉛レベルの現行ガイドラインを超えており,過剰の鉛曝露が示唆された。この調査において,1~3歳児の59%と4~8歳の子供の41%だけが,カルシウムの推奨摂取量を満たしていた (35)。適正なカルシウム摂取量は,少なくとも2つの方法で鉛の毒性に対する予防を可能とする。食事からのカルシウム摂取量増加は,胃腸器官からの鉛の吸収を減らすことが知られている。鉛が体内に入ると,骨格に蓄積されやすく20年以上残るといわれている。適正なカルシウム摂取は,骨の脱ミネラル化の間に骨格から移動する鉛による曝露も防止する。最近の妊娠中の血液中鉛レベルの研究では,妊娠の第二半期における不十分なカルシウム摂取量が,おそらく蓄積された鉛の血液中への放出によると考えられる骨の脱ミネラル化を増進させることに関連して,血液中の鉛レベルを上昇させる可能性が高まることが報告された (36)。妊娠女性における血中鉛は,胎盤を速やかに通過し,神経系の発達に極めて影響しやすい時期に胎児の鉛曝露を起こす。さらに,閉経後女性において,カルシウム摂取量の増加が血液中の鉛レベル低下と相関が認められた。エストロゲン代替療法や運動などの骨の脱ミネラル化防止として知られる他の要因も,血液中の鉛レベルと逆相関がみられる (37)。
疾病の治療
高血圧(高血圧症)
カルシウム摂取量と高血圧との間の相関関係は,最近20年間で広範囲に調査されている。23例の大規模な観察研究の解析から,カルシウムの1日あたり100 mg摂取が収縮期血圧を0.34 mmHg下げ,拡張期血圧をカルシウム100 mgあたり0.15 mmHg下げることが認められた (38)。カルシウムの血圧に及ぼす効果をプラセボ群と比較した42例の無作為対照研究の大規模な系統的レビューから,全体として,収縮期血圧を1.44 mmHg低下させ,拡張期血圧を0.84 mmHg低下させることが認められた (39)。これらの無作為対照試験におけるカルシウム補給は,500~2,000 mg/日の範囲で,1,000~1,500 mg/日が最も多い用量であった。DASH(Dietary Approaches to Stop Hypertension)研究において,549人の人が,8週間,無作為に次の3つの食事を割り当てられた。1) 果実・野菜及び乳製品の少ない対照食事,2) 果実(5食/日)と野菜(3食/日)の多い食事,3) 果実・野菜の多い食事と低脂肪乳製品を組み合わせた食事(3食/日)(40)。この組合せ食事は,対照群より約800 mg/日カルシウムが多く,総量で約1,200 mg/日カルシウムが果実・野菜の多い食事には相当していた。組合せ食事は,対照群より,収縮期血圧を5.5 mmHg下げ,拡張期血圧を3.0 mmHg低下させた。一方,果実・野菜食事は,対照群より,収縮期血圧を2.8 mmHg下げ,拡張期血圧を1.1 mmHg低下させた。高血圧と診断された人の中で,対照群と比較し,組合せ食事が収縮期血圧を11.4 mmHgまで,拡張期血圧を5.5 mmHgまで低下させ,一方,果実・野菜食事は,対照食事と比較し収縮期で7.2 mmHg,拡張期で2.8 mmHg低下させた (41)。この研究から,推奨レベル(1,000~1,200 mg/日)でのカルシウム摂取量が,軽度の高血圧の予防及び治療に有用である可能性が示唆された (42)。DASH食事試験についてのさらに多くの情報はNational Institutes of Health(NIH)から入手できる。
月経前症侯群(PMS)
PMSは,疲労とは少し異なり,イライラ,不機嫌/うつ状態,体液貯留及び乳房圧痛を含む,排卵(中間期)にしばしば始まり,月経開始(月一回)でおさまる症状群のことをさす (43)。食事からのカルシウム不足がいくつかの試験でPMSと関連付けられ,カルシウム補給が症状をやわらげることが認められている (44)。466人女性による無作為二重盲検プラセボ対照において,3つの月経周期におけるカルシウム補給(1,200 mg/日)が,プラセボ群の30%低減と比較し,総合的な症状スコアを48%低減させることと相関がみられた (45)。カルシウムを1,000 mg/日投与された2つの二重盲検プラセボ対照試験クロスオーバー試験においても,同様の効果が報告された (46,47)。Nurses' Health Study IIに参加した女性における症例-対照研究では,食品から最大のカルシウム(中央値1,283 mg/日)を摂取していた人が,最小カルシウム摂取量(中央値529 mg/日)の人と比較し,PMS発症のリスクが30%低いことが認められた (48)。しかしながら,サプリメントからのカルシウム摂取はこの研究ではPMSに効果がなかった。食事からのカルシウム摂取量の増加やカルシウムサプリメントの摂取が,PMSの治療や予防に治療効果があるかどうか判断するために,大規模な臨床試験が必要である。
食品からの摂取源
米国におけるカルシウムの平均食事摂取量は,全ての年齢群と性別,特に女性でRDA(推奨栄養所要量)をかなり下回っている。9~17歳の男子約25%と女子の10%だけしか,推奨量を満たさないと推定される。乳製品は,アメリカ人食事においてカルシウムの75%を供給する。しかしながら,青少年 が牛乳の代わりに清涼飲料を摂取する傾向があるのは,一般的に,骨量発達に最も重要な期間である (1, 3)。乳製品はカルシウムが豊富で吸収容易な摂取源であるが,特定の野菜や穀類もカルシウム供給源である。一方,カルシウムの生体利用能は考慮されなければならない。カルシウムの多いケール属植物(ブロッコリー,チンゲン菜,キャベツ,マスタード及びカブの葉)は,牛乳と同等の生体利用能を持つカルシウムを含有するが,ある種の食品成分がカルシウムの吸収を阻害することが認められている。シュウ酸塩ともいわれるシュウ酸は,最も作用の強いカルシウムの吸収阻害剤であり,ホウレンソウやルバーブ中に高濃度認められ,スウィートポテトや乾燥豆類にやや低濃度存在している。フィチン酸はシュウ酸塩よりも弱いカルシウム阻害剤である。酵母は,発酵中に穀類のフィチン酸を分解する酵素(フィターゼ)を持ち,パンなどの発酵食品ではフィチン酸含量が低下する。小麦のぬかや乾燥ビーンズなどは,フィチン酸の濃縮要因で本質的にカルシウム吸収を弱める (1)。カルシウムが多く含まれる食品を,カルシウム含量と牛乳1杯から吸収できるカルシウム相当量に必要な食品の一食数とともに下表に示した (49)。食品中の栄養成分含有量についての追加情報は,USDAの食品成分データベース(USDA food composition database)で検索できる。
表2 Some Food Sources of Calcium
|
食品 |
一食 |
カルシウム(mg) |
牛乳8オンスから吸収できるカルシウム相当量に必要な一食数 |
|
牛乳 |
8オンス |
300 |
1.0 |
|
ヨーグルト |
8オンス |
300 |
1.0 |
|
チェダーチーズ |
1.5オンス |
303 |
1.0 |
|
ピントビーン(うずら豆) |
1/2カップ(調理) |
45 |
8.1 |
|
小豆 |
1/2カップ(調理) |
41 |
9.7 |
|
白豆 |
1/2カップ(調理) |
113 |
3.9 |
|
豆腐(カルシウム固化) |
1/2カップ |
258 |
1.2 |
|
チンゲン菜 |
1/2カップ(調理) |
79 |
2.3 |
|
ケール |
1/2カップ(調理) |
61 |
3.2 |
|
ブロッコリー |
1/2カップ(調理) |
35 |
4.5 |
|
ホウレンソウ |
1/2カップ(調理) |
115 |
16.3 |
|
ルバーブ(食用大黄) |
1/2カップ(調理) |
174 |
9.5 |
|
フルーツポンチ(クエン酸リンゴ酸Ca入り) |
8オンス |
300 |
0.62 |
サプリメント
食品中のカルシウムは,体内がカルシウム利用するのを補助する他の重要な栄養成分を伴うため,多くの専門家は,食品から可能な限り多くのカルシウムを摂るように推奨する。一方で,食品から十分なカルシウムを摂取することが困難な人には,カルシウムサプリメントが必要かもしれない。サプリメントはバルク製品(かさが大きい)で,錠剤の場合飲み込むには大きすぎるため,カルシウムの推奨一日摂取量(DV)を100%含有するマルチビタミン/マルチミネラル・サプリメントはない。現在米国市場で全てのサプリメントに要求されている「サプリメントファクト」ラベルには,元素カルシウムとしてサプリメント中のカルシウム含量が表示されている。サプリメントに使用されるカルシウム製剤は,炭酸カルシウム,乳酸カルシウム,グルコン酸カルシウム,クエン酸カルシウム及びクエン酸リンゴ酸カルシウムである。サプリメント中のカルシウム製剤がどれであるか判断するために,有効成分表示を見なければならない。炭酸カルシウムが一般に,最も安価なカルシウムサプリメントである。吸収を最大化するためには,一回でカルシウム元素を少なくとも500 mgは摂る必要がある。大部分のカルシウムサプリメントは,食事といっしょに摂る必要があるが,クエン酸カルシウムやクエン酸リンゴ酸カルシウムは,いつ摂ってもよい (50)。
カルシウムサプリメント中の鉛
数年前に,天然由来(カキ貝殻,骨粉,ドロマイト)のカルシウムサプリメント中の鉛に関する懸念が提起された。1993年に,研究者が,試験した70種製剤のほとんどから鉛を定量下限以上検出した (51)。それ以来,製造者は,カルシウム元素1,000 mg中で0.5 g以下まで,カルシウムサプリメント中の鉛含量を下げるよう尽力している。連邦基準値は,7.5 g/1,000 mgカルシウム元素である。鉛は広く存在し長く残留するため,完全に鉛が含まれない食品やサプリメントを誰も保証できない。最近の研究では,21のサプリメント製品中の8製品から鉛が検出され,その量はカルシウム元素1,000 mg中で平均1~2 gであった (52)。カルシウムは鉛の腸からの吸収を阻害し,適正なカルシウム摂取量は鉛の毒性に対し予防効果があるため,カルシウムサプリメント中に存在する微量の鉛は,不十分なカルシウム摂取ほどには,過剰の鉛曝露のリスクが少ない。現在の大部分のカルシウム摂取源は比較的安全であるが,ラベルに「鉛フリー」の表示があるサプリメントを捜し,多量(1,500mg/日以上)のサプリメント服用は避ける必要がある。
安全性
毒性
カルシウムの過剰摂取により起こる血液中カルシウムの異常な上昇(高カルシウム血症)は,食品から起こった報告はこれまでなく,カルシウムサプリメントからだけである。軽度の高カルシウム血症は症状がないか,あるいは,食欲減退,吐き気,嘔吐,便秘,腹痛,口内乾燥,口の渇き感,及び頻尿を起こす。さらに重度の高カルシウム血症は,錯乱,精神錯乱,昏睡及び処置しなければ,死に至る。高カルシウム血症は,制酸薬とともに多量のカルシウムサプリメントを摂取した場合,特に消化性潰瘍が多量の牛乳,炭酸カルシウム(制酸薬)及び炭酸水素ナトリウム(吸収可能アルカリ)により処置されたとき,のみ報告されている (1)。この症状は乳アルカリ症候群と呼ばれ,カルシウムサプリメントを1.5~16.5 g/日を2日間から30年間まで摂取した場合に報告されている。消化性潰瘍の治療が変えられたため,この症状の発生率はかなり減少している (3)。
腎臓結石を起こすリスクは,尿中カルシウムが異常に上昇した人(高カルシウム血症)で高くなるが,この症状は常にカルシウム摂取量と相関しているわけではなく,むしろ腎臓によるカルシウム排泄の増加と関係している。全体として,食事からのカルシウム増加は腎臓結石のリスク低下と相関している。一方,大規模前向き研究において,カルシウムサプリメントを摂っている女性における腎臓結石の発症リスクは,サプリメントを摂らない人より20%高かった (25)。この作用は,カルシウムサプリメントを食品なしで摂取し,腸のシュウ酸吸収を軽減する有益作用を消失させるということと関係するのかもしれない。
2010年に,米国医薬品協会の食品栄養委員会は,カルシウムの耐容上限摂取量(UL)を改訂した。年齢群ごとのULを下表に示した。
表3 カルシウムの耐容上限摂取量(UL)
|
年齢群 |
UL (mg/day) |
|
乳児;0~6ヵ月 |
1,000 |
|
乳児;6~12ヵ月 |
1,500 |
|
子供;1~8歳 |
2,500 |
|
子供;9~13歳 |
3,000 |
|
青少年;14~18歳 |
3,000 |
|
成人;19~50歳 |
2,500 |
|
成人;51歳以上 |
2,000 |
高いカルシウム摂取量が前立腺癌リスクを増加させるか
最近の疫学研究からは,高いカルシウム摂取量が前立腺癌のリスク増加と相関するとの懸念が提起されている。米国における大規模前向きコホート研究で,8年間50,000人以上の健康従事者男性が追跡され,カルシウム摂取量が2,000 mg/日以上であった男性が,500 mg/日以下のカルシウム摂取量の人より進行性の前立腺癌発症リスクが3倍高く,転移性前立腺癌の発症リスクが4倍高かった (53)。スウェーデンの症例-対照研究でも同様の結果が認められ,前立腺癌と診断された526人男性のカルシウム摂取量は対照群の536人との比較であった (54)。どちらの研究でも,カルシウム摂取量は,総前立腺癌リスクや非進行性前立腺癌リスクの増加と相関は認められなかった。その後,米国医学者の別の前向き研究で,乳製品からのカルシウム摂取量増加が,前立腺癌リスクの増加と相関があることが認められた (55)。この研究はサプリメント使用を試験したものではなかったが,乳製品からのそれぞれ500 mg/日のカルシウム摂取量増加が,前立腺癌(進行性と非進行性を結合)のリスクの16%増加と相関がみられた。さらにその後,29,133人の男性喫煙者を17年間追跡した前向きコホート研究において,高いカルシウム摂取(>1,000 mg/日)が,前立腺癌のリスク増加と相関が認められた (56)。カルシウム摂取量と前立腺癌との間の相関関係の背景にある生理メカニズムはまだ不明である。食事で摂取した高レベルのカルシウムが,活性型ビタミンDのカルシトリオールの循環レベルを低下させるのかもしれない。前立腺癌の細胞系及び実験動物で実施された実験において,カルシトリオールは予防作用があることが認められた。しかしながら,人において,血清中カルシトリオールレベルと前立腺癌リスクに関して実施された研究において,あまり関連性はみられていない。
全ての疫学研究が,カルシウム摂取量と前立腺癌との間の相関を証明しているわけではない。レビューの一つでは,14の症例-対照研究の中の7つ,及び9つの前向きコホート研究中の5つが,前立腺癌と乳製品摂取の数種の尺度との間に統計的に有意な相関関係を確立していると報告されている。カルシウムの摂取量を試験したそれらの研究の中で,6つの症例-対照研究のうち3つと4つのコホート研究中2つが,前立腺癌とカルシウム摂取量との間に統計的に有意な相関関係を報告している (57)。一方,セルビアの症例-対照研究からは,カルシウム摂取量の増加が前立腺癌リスク低減と相関することが認められた (58)。6例の前向き研究のメタアナリシスにおいて,Gaoらは,1日のカルシウム摂取量が高い男性が,摂取量の低い人と比較し,前立腺癌の発症リスクが39%増加することを報告した。乳製品の摂取量が高い男性は,乳製品の摂取量が低い人より前立腺癌リスクが11%高かった (59)。しかしながら,このメタアナリシスに含まれる各種研究の半分だけが,高いカルシウム摂取量と前立腺癌との間の相関を報告していた。その後のメルボルンでの14,642人男性が参加した共同コホート研究において,カルシウム摂取量は前立腺癌リスクとは相関がみられなかった (60)。Gaoらは,この報告を加えて再度メタアナリシスを行った (59)。彼らは,カルシウム摂取量が高い人が,前立腺癌リスクも32%高かったことを確認したが,7つ全てのメタアナリシスでは,乳製品の摂取量が前立腺癌リスクの増加と何ら関係しないことが示された (60)。研究の間に一致性がないことは,前立腺癌のリスク因子間の複雑な相互作用があることを示唆しており,自由生活型(食道楽)の人におけるカルシウム摂取量を評価する困難さをも反映している。カルシウムと前立腺癌の間の相関関係が明らかににされるまで,男性は,医薬品協会の食品栄養委員会が推奨するカルシウムの総量1,000~1,200 mg/日(食事とサプリメントの両方から)を摂取することが妥当である(RDA参照)。
薬物との相互作用
チアジド系利尿剤(ハイドロクロロチアジドなど)との組合せでカルシウムサプリメントを服用すると,腎臓におけるカルシウムの再吸収が増大し,高カルシウム血症の発症リスクが高くなる。高用量のカルシウムサプリメントは,心臓死予防にジギタリス(ジゴキシン)を服用している人において,不整脈の可能性を高める (61)。カルシウムは,静脈から供給した場合,カルシウムチャンネル遮蔽剤の効果を弱める可能性がある (62)。しかしながら,食事や経口からのカルシウム補給は,カルシウムチャンネル遮蔽薬の作用には影響しないと思われる (63)。カルシウムは,テトラサイクリン系とキノロン系抗生物質,ビスホスフォネート類及びレボチロキシン系薬物の吸収を低下させるため,これらの医薬品とカルシウムが多い食品やサプリメントは2時間空けて服用することが推奨される。H2遮蔽薬(シメチジンなど)やプロトンポンプ阻害薬(オメプラゾ-ルなど)の使用は,炭酸カルシウムやリン酸カルシウムの吸収を減少させる可能性がある (50, 64)。
カルシウムと栄養成分との相互作用
カルシウムの存在は,非ヘム由来の鉄(すなわち,大部分のサプリメントと肉以外の食品)の吸収を阻害する。しかしながら,最大12週間までのカルシウム補給は,鉄の栄養状態を変化させないことが確認され,それはおそらく鉄吸収における補完的な増加と考えられる。鉄サプリメントを摂取する人は,鉄の吸収を最適化するために,カルシウムの多い食品またはサプリメントを,2時間は間を空けて摂取するべきである。ラットにおいて,高いカルシウム摂取量は相対的なマグネシウム欠乏を起こすが,カルシウム摂取量は人におけるマグネシウム維持に影響は認められなかった (1)。多くの研究により,高いカルシウム摂取量が,亜鉛吸収や亜鉛の栄養状態に影響することは認められていないが,10人の男女のよる研究から,食事とともにカルシウムを600 mg摂取すると,その食事からの亜鉛吸収を50%まで減少させることが示唆された (65)。
最近の研究
カルシウムと体重減少
カルシウム密度の高い食事(総カロリーあたりのカルシウム)は,いくつかの研究において,過体重や肥満の発生率を低減させることと相関がみられた。これらの研究は,肥満や体脂肪に及ぼすカルシウムの効果を調べるために設計されたものではなく,その意義は,その後の培養細胞と動物実験から,カルシウム不足が,脂肪細胞が脂肪を蓄積する傾向を高めるホルモン変化と代謝変化を起こすことが示唆されるまでよくわからなかった (66)。2年間の運動試験において,食事から多くカルシウムを摂取することが,参加者が運動グループまたは対照グループの中にいたかどうかにかかわらず,体重減少と相関が認められた (67)。カルシウム補給のプラセボ対照試験では,高齢女性にカルシウムを1,200 mg/日補給したとき,対照群と比較し有意に高い体重減少が認められた (68)。その後,健常女性での1年間の乳製品介入試験(カルシウム1,000~1,400 mg/日)において,対照群(カルシウム <800 mg/日)と比較し,体重や脂肪量に変化がみられなかった (69)が, 6ヵ月追跡時に高用量群(1,300~1,400 mg/日のカルシウム)で,体脂肪の量のわずかな減少が認められた (70)。体脂肪や体重に及ぼすカルシウムの影響が少しでもあるのであれば,カロリーを固定した管理された介入試験が必要である。そのような試験が現在行われている。
ライナスポーリング研究所の推奨
Linus Pauling Instituteは,米国医薬品協会の食品栄養委員会によって設定された推奨食事摂取量(RDA)レベルを支持する。これらの推奨に従うと,適正なカルシウムが供給され骨格の健康が増進され,さらにいくつかの慢性疾患リスクの低減にもなる。
子供と青少年(9~18歳)
最大のピーク骨量の達成を促進するため,子供や青少年は,カルシウム総量(食事とサプリメントから)を1,300 mg/日摂取する必要がある。
成人(19~50歳の女性,19~70歳の男性)
成人の身長に到達した後,ピーク骨量に達する人生の30年まで,骨格は骨を蓄積し続ける。最大のピーク骨量の達成を増進し,人生後期の骨量減少を低減するために,成人女性(50歳以下)及び成人男性(70歳以下)は,カルシウムを総量(食事とサプリメント)1,000 mg/日摂取すべきである。
高齢女性(51歳以上)
骨量減少を最小化するために,閉経後女性は,カルシウムを総量(食事とサプリメント)で1,200 mg/日摂取すべきである。最低10 g(400 IU)/日のビタミンDを含有するマルチビタミン/マルチミネラル・サプリメントを摂取することが,適正なカルシウムの吸収を確実にするために有用である(ビタミンD参照)。
高齢男性(71歳以上)
骨量減少を最小化するために,高齢男性は,カルシウムを総量(食事とサプリメント)で1,200 mg/日摂取すべきである。最低10 g(400 IU)/日のビタミンDを含有するマルチビタミン/マルチミネラル・サプリメントを摂取することが,適正なカルシウムの吸収を確実にするために有用である(ビタミンD参照)。
妊婦及び母乳授乳女性
妊婦及び母乳授乳の女性(19歳未満)は,カルシウムを総量で1,300 mg/日摂取すべきで,妊婦及び母乳授乳の成人女性(19歳以上)は,カルシウムを総量で1,000 mg/日摂取すべきである。
Authors and Reviewers
Written in April 2003 by:
Jane Higdon, Ph.D.
Linus Pauling Institute
Oregon State University
Updated in October 2007 by:
Victoria J. Drake, Ph.D.
Linus Pauling Institute
Oregon State University
Reviewed in October 2007 by:
Connie M. Weaver, Ph.D.
Distinguished Professor and Head of Foods and Nutrition
Purdue University
Does a high calcium intake increase the risk of prostate cancer?
Reviewed in June 2007 by: June Chan, Sc.D.
Associate Professor,Departments of Epidemiology & Biostatistics and Urology
University of California, San Francisco
Last updated 11/30/10 Copyright 2001-2023 Linus Pauling Institute
References
1. Weaver C, Heaney R. Calcium. In: Shils M, Olson J, Shike M, Ross A,eds. Modern Nutrition in Health and Disease. 9th ed. Baltimore: Williams & Wilkins; 1999:141-155.
2. Heaney RP. Calcium, dairy products and osteoporosis. J Am Coll Nutr. 2000;19(2 Suppl):83S-99S. (PubMed)
3. Food and Nutrition Board, Institute of Medicine. Calcium. Dietary Reference Intakes: Calcium, Phosphorus, Magnesium, Vitamin D, and Fluoride. Washington D.C.: National Academy Press; 1997:71-145.
4. Brody T. Nutritional Biochemistry. 2nd ed. San Diego: Academic Press; 1999.
5. Pearce SH, Thakker RV. The calcium-sensing receptor: insights into extracellular calcium homeostasis in health and disease. J Endocrinol. 1997;154(3):371-378. (PubMed)
6. Calvo MS. Dietary considerations to prevent loss of bone and renal function. Nutrition. 2000;16(7-8):564-566. (PubMed)
7. Devine A, Criddle RA, Dick IM, Kerr DA, Prince RL. A longitudinal study of the effect of sodium and calcium intakes on regional bone density in postmenopausal women. Am J Clin Nutr. 1995;62(4):740-745. (PubMed)
8. Carbone LD, Barrow KD, Bush AJ, et al. Effects of a low sodium diet on bone metabolism. J Bone Miner Metab. 2005;23(6):506-513. (PubMed)
9. Wigertz K, Palacios C, Jackman LA, et al. Racial differences in calcium retention in response to dietary salt in adolescent girls. Am J Clin Nutr. 2005;81(4):845-850. (PubMed)
10. Bonjour JP. Dietary protein: an essential nutrient for bone health. J Am Coll Nutr. 2005;24(6 Suppl):526S-536S. (PubMed)
11. Barger-Lux MJ, Heaney RP, Stegman MR. Effects of moderate caffeine intake on the calcium economy of premenopausal women. Am J Clin Nutr. 1990;52(4):722-725. (PubMed)
12. Harris SS, Dawson-Hughes B. Caffeine and bone loss in healthy postmenopausal women. Am J Clin Nutr. 1994;60(4):573-578. (PubMed)
13. Lloyd T, Johnson-Rollings N, Eggli DF, Kieselhorst K, Mauger EA, Cusatis DC. Bone status among postmenopausal women with different habitual caffeine intakes: a longitudinal investigation. J Am Coll Nutr. 2000;19(2):256-261. (PubMed)
14. Bostick R. Diet and nutrition in the prevention of colon cancer. In: Bendich A, Deckelbaum R,eds. Preventive Nutrition: The Comprehensive Guide for Health Professionals. Totowa: Humana Press, Inc.; 2001:57-95.
15. Bonithon-Kopp C, Kronborg O, Giacosa A, Rath U, Faivre J. Calcium and fibre supplementation in prevention of colorectal adenoma recurrence: a randomised intervention trial. European Cancer Prevention Organisation Study Group. Lancet. 2000;356(9238):1300-1306. (PubMed)
16. Baron JA, Beach M, Mandel JS, et al. Calcium supplements and colorectal adenomas. Polyp Prevention Study Group. Ann N Y Acad Sci. 1999;889:138-145. (PubMed)
17. Grau MV, Baron JA, Sandler RS, et al. Prolonged effect of calcium supplementation on risk of colorectal adenomas in a randomized trial. J Natl Cancer Inst. 2007;99(2):129-136. (PubMed)
18. Cho E, Smith-Warner SA, Spiegelman D, et al. Dairy foods, calcium, and colorectal cancer: a pooled analysis of 10 cohort studies. J Natl Cancer Inst. 2004;96(13):1015-1022. (PubMed)
19. Ma J, Giovannucci E, Pollak M, et al. Milk intake, circulating levels of insulin-like growth factor-I, and risk of colorectal cancer in men. J Natl Cancer Inst. 2001;93(17):1330-1336. (PubMed)
20. National Insitutes of Health. Osteoporosis Prevention, Diagnosis, and Therapy. NIH Consensus Statement. 2000;17(1):1-36.
21. Specker BL. Evidence for an interaction between calcium intake and physical activity on changes in bone mineral density. J Bone Miner Res. 1996;11(10):1539-1544. (PubMed)
22. Heller HJ. The role of calcium in the prevention of kidney stones. J Am Coll Nutr. 1999;18(5 Suppl):373S-378S. (PubMed)
23. Martini LA, Wood RJ. Should dietary calcium and protein be restricted in patients with nephrolithiasis? Nutr Rev. 2000;58(4):111-117. (PubMed)
24. Curhan GC, Willett WC, Rimm EB, Stampfer MJ. A prospective study of dietary calcium and other nutrients and the risk of symptomatic kidney stones. N Engl J Med. 1993;328(12):833-838. (PubMed)
25. Curhan GC, Willett WC, Speizer FE, Spiegelman D, Stampfer MJ. Comparison of dietary calcium with supplemental calcium and other nutrients as factors affecting the risk for kidney stones in women. Ann Intern Med. 1997;126(7):497-504. (PubMed)
26. Taylor EN, Stampfer MJ, Curhan GC. Dietary factors and the risk of incident kidney stones in men: new insights after 14 years of follow-up. J Am Soc Nephrol. 2004;15(12):3225-3232. (PubMed)
27. Curhan GC, Willett WC, Knight EL, Stampfer MJ. Dietary factors and the risk of incident kidney stones in younger women: Nurses' Health Study II. Arch Intern Med. 2004;164(8):885-891. (PubMed)
28. Liebman M, Chai W. Effect of dietary calcium on urinary oxalate excretion after oxalate loads. Am J Clin Nutr. 1997;65(5):1453-1459. (PubMed)
29. Burtis WJ, Gay L, Insogna KL, Ellison A, Broadus AE. Dietary hypercalciuria in patients with calcium oxalate kidney stones. Am J Clin Nutr. 1994;60(3):424-429. (PubMed)
30. Martini LA, Cuppari L, Colugnati FA, et al. High sodium chloride intake is associated with low bone density in calcium stone-forming patients. Clin Nephrol. 2000;54(2):85-93. (PubMed)
31. Jackson RD, LaCroix AZ, Gass M, et al. Calcium plus vitamin D supplementation and the risk of fractures. N Engl J Med. 2006;354(7):669-683. (PubMed)
32. Ritchie LD, King JC. Dietary calcium and pregnancy-induced hypertension: is there a relation? Am J Clin Nutr. 2000;71(5 Suppl):1371S-1374S. (PubMed)
33. Kulier R, de Onis M, Gulmezoglu AM, Villar J. Nutritional interventions for the prevention of maternal morbidity. Int J Gynaecol Obstet. 1998;63(3):231-246. (PubMed)
34. Levine RJ, Hauth JC, Curet LB, et al. Trial of calcium to prevent preeclampsia. N Engl J Med. 1997;337(2):69-76. (PubMed)
35. Bruening K, Kemp FW, Simone N, Holding Y, Louria DB, Bogden JD. Dietary calcium intakes of urban children at risk of lead poisoning. Environ Health Perspect. 1999;107(6):431-435. (PubMed)
36. Hertz-Picciotto I, Schramm M, Watt-Morse M, Chantala K, Anderson J, Osterloh J. Patterns and determinants of blood lead during pregnancy. Am J Epidemiol. 2000;152(9):829-837. (PubMed)
37. Muldoon SB, Cauley JA, Kuller LH, Scott J, Rohay J. Lifestyle and sociodemographic factors as determinants of blood lead levels in elderly women. Am J Epidemiol. 1994;139(6):599-608. (PubMed)
38. Birkett NJ. Comments on a meta-analysis of the relation between dietary calcium intake and blood pressure. Am J Epidemiol. 1998;148(3):223-228; discussion 232-223. (PubMed)
39. Griffith LE, Guyatt GH, Cook RJ, Bucher HC, Cook DJ. The influence of dietary and nondietary calcium supplementation on blood pressure: an updated metaanalysis of randomized controlled trials. Am J Hypertens. 1999;12(1 Pt 1):84-92. (PubMed)
40. Appel LJ, Moore TJ, Obarzanek E, et al. A clinical trial of the effects of dietary patterns on blood pressure. DASH Collaborative Research Group. N Engl J Med. 1997;336(16):1117-1124. (PubMed)
41. Conlin PR, Chow D, Miller ER, 3rd, et al. The effect of dietary patterns on blood pressure control in hypertensive patients: results from the Dietary Approaches to Stop Hypertension (DASH) trial. Am J Hypertens. 2000;13(9):949-955. (PubMed)
42. Miller GD, DiRienzo DD, Reusser ME, McCarron DA. Benefits of dairy product consumption on blood pressure in humans: a summary of the biomedical literature. J Am Coll Nutr. 2000;19(2 Suppl):147S-164S. (PubMed)
43. Brown JE. Preconception Nutrition: Conditions and Interventions. In: Brown JE (ed). Nutrition through the Life Cycle. Belmont: Wadsworth/Thomson Learning; 2002:53-60.
44. Bendich A. The potential for dietary supplements to reduce premenstrual syndrome (PMS) symptoms. J Am Coll Nutr. 2000;19(1):3-12. (PubMed)
45. Thys-Jacobs S, Starkey P, Bernstein D, Tian J. Calcium carbonate and the premenstrual syndrome: effects on premenstrual and menstrual symptoms. Premenstrual Syndrome Study Group. Am J Obstet Gynecol. 1998;179(2):444-452. (PubMed)
46. Thys-Jacobs S, Ceccarelli S, Bierman A, Weisman H, Cohen MA, Alvir J. Calcium supplementation in premenstrual syndrome: a randomized crossover trial. J Gen Intern Med. 1989;4(3):183-189. (PubMed)
47. Alvir JM, Thys-Jacobs S. Premenstrual and menstrual symptom clusters and response to calcium treatment. Psychopharmacol Bull. 1991;27(2):145-148. (PubMed)
48. Bertone-Johnson ER, Hankinson SE, Bendich A, Johnson SR, Willett WC, Manson JE. Calcium and vitamin D intake and risk of incident premenstrual syndrome. Arch Intern Med. 2005;165(11):1246-1252. (PubMed)
49. Weaver CM, Proulx WR, Heaney R. Choices for achieving adequate dietary calcium with a vegetarian diet. Am J Clin Nutr. 1999;70(3 Suppl):543S-548S. (PubMed)
50. Hendler S, Rorvik D, eds. PDR for Nutritional Supplements. Montvale: Medical Economics Company, Inc.; 2001.
51. Bourgoin BP, Evans DR, Cornett JR, Lingard SM, Quattrone AJ. Lead content in 70 brands of dietary calcium supplements. Am J Public Health. 1993;83(8):1155-1160. (PubMed)
52. Ross EA, Szabo NJ, Tebbett IR. Lead content of calcium supplements. JAMA. 2000;284(11):1425-1429. (PubMed)
53. Giovannucci E, Rimm EB, Wolk A, et al. Calcium and fructose intake in relation to risk of prostate cancer. Cancer Res. 1998;58(3):442-447. (PubMed)
54. Chan JM, Giovannucci E, Andersson SO, Yuen J, Adami HO, Wolk A. Dairy products, calcium, phosphorous, vitamin D, and risk of prostate cancer (Sweden). Cancer Causes Control. 1998;9(6):559-566. (PubMed)
55. Chan JM, Stampfer MJ, Ma J, Gann PH, Gaziano JM, Giovannucci EL. Dairy products, calcium, and prostate cancer risk in the Physicians' Health Study. Am J Clin Nutr. 2001;74(4):549-554. (PubMed)
56. Mitrou PN, Albanes D, Weinstein SJ, et al. A prospective study of dietary calcium, dairy products and prostate cancer risk (Finland). Int J Cancer. 2007;120(11):2466-2473. (PubMed)
57. Chan JM, Giovannucci EL. Dairy products, calcium, and vitamin D and risk of prostate cancer. Epidemiol Rev. 2001;23(1):87-92. (PubMed)
58. Vlajinac HD, Marinkovic JM, Ilic MD, Kocev NI. Diet and prostate cancer: a case-control study. Eur J Cancer. 1997;33(1):101-107. (PubMed)
59. Gao X, LaValley MP, Tucker KL. Prospective studies of dairy product and calcium intakes and prostate cancer risk: a meta-analysis. J Natl Cancer Inst. 2005;97(23):1768-1777. (PubMed)
60. Severi G, English DR, Hopper JL, Giles GG. Re: Prospective studies of dairy product and calcium intakes and prostate cancer risk: a meta-analysis. J Natl Cancer Inst. 2006;98(11):794-795; author reply 795. (PubMed)
61. Vella A, Gerber TC, Hayes DL, Reeder GS. Digoxin, hypercalcaemia, and cardiac conduction. Postgrad Med J. 1999;75(887):554-556. (PubMed)
62. Moser LR, Smythe MA, Tisdale JE. The use of calcium salts in the prevention and management of verapamil-induced hypotension. Ann Pharmacother. 2000;34(5):622-629. (PubMed)
63. Bania TC, Blaufeux B, Hughes S, Almond GL, Homel P. Calcium and digoxin vs. calcium alone for severe verapamil toxicity. Acad Emerg Med. 2000;7(10):1089-1096. (PubMed)
64. Minerals. In: Drug Facts and Comparisons. St. Louis: Facts and Comparisons; 2000:27-51.
65. Wood RJ, Zheng JJ. High dietary calcium intakes reduce zinc absorption and balance in humans. Am J Clin Nutr. 1997;65(6):1803-1809. (PubMed)
66. Zemel MB, Shi H, Greer B, Dirienzo D, Zemel PC. Regulation of adiposity by dietary calcium. Faseb J. 2000;14(9):1132-1138. (PubMed)
67. Lin YC, Lyle RM, McCabe LD, McCabe GP, Weaver CM, Teegarden D. Dairy calcium is related to changes in body composition during a two-year exercise intervention in young women. J Am Coll Nutr. 2000;19(6):754-760. (PubMed)
68. Davies KM, Heaney RP, Recker RR, et al. Calcium intake and body weight. J Clin Endocrinol Metab. 2000;85(12):4635-4638. (PubMed)
69. Gunther CW, Legowski PA, Lyle RM, et al. Dairy products do not lead to alterations in body weight or fat mass in young women in a 1-y intervention. Am J Clin Nutr. 2005;81(4):751-756. (PubMed)
70. Eagan MS, Lyle RM, Gunther CW, Peacock M, Teegarden D. Effect of 1-year dairy product intervention on fat mass in young women: 6-month follow-up. Obesity (Silver Spring). 2006;14(12):2242-2248. (PubMed)





